剖宫产术后再次妊娠分娩方式的选择及对母婴的影响(附88例临床分析)
2013-07-02秦亚男
秦亚男
(山西省介休市卫生学校附属医院妇产科,山西 介休 032000)
剖宫产术后再次妊娠分娩方式的选择及对母婴的影响(附88例临床分析)
秦亚男
(山西省介休市卫生学校附属医院妇产科,山西 介休 032000)
目的 探讨剖宫产术后再次妊娠分娩方式的选择及对母婴的影响。方法 回顾性分析我院2010年1月至2012年1月收治的88例有剖宫产史孕妇的分娩方式、分娩结局、母儿并发症以及医疗费用,并将其中再次剖宫产(RCS)62例与同期首次剖宫产(PCS)62例进行对照;将其中剖宫产术后阴道分娩(VBAC)26例与随机抽取非瘢痕子宫阴道分娩(VBNC)26例进行对照分析。结果 88例中39例行阴道试产,26例试产成功,成功率66.7%;RCS62例,手术产率70.5%。VBAC组先兆子宫破裂发生率、产后出血量、新生儿窒息发生率及产后病率与对照组比较差异无显著性意义(P>0.05),而RCS组产后出血量、腹腔粘连发生率均高于PCS组,差异有显著性意义(P<0.05)。结论 剖宫产术后再次妊娠并非剖宫产绝对指证,无试产禁忌者,并经孕妇及家属同意,在严密监护下可行阴道试产。
剖宫产;妊娠;瘢痕子宫;分娩方式;阴道试产
随着剖宫产率及剖宫产术后再次妊娠率的上升,剖宫产术后再次妊娠问题及阴道分娩(VABC)愈加引起关注。而VABC的成功率已达到60%~80%[1]。本文报道我院2010年1月至2012年1月收治剖宫产术后再次妊娠分娩者88例,结合相关文献探讨剖宫产术后再次妊娠的分娩方式及其对母婴结局的影响。
1 资料与方法
1.1 研究对象
选择我院2010年1月至2012年1月收治的剖宫产术后再次妊娠孕妇88例,占同期分娩总数的8.9%(88/985)。RCS62例,剖宫产术后阴道分娩(VBAC)26例。孕妇年龄18~44岁,妊娠次数2~6次,孕周35+4~41+6周。距前次剖宫产时间17个月~13年不等,其中<2年6例,2~5年68例,6~10年9例,10年以上5例,既往术式为子宫下段横切口82例,宫体部纵切口6例。
1.2 方法
对住院的剖宫产术后再次妊娠88例的临床资料进行分析。对孕妇的生育年龄、产前检查情况及超声检查胎儿宫内情况、瘢痕愈合程度等了解,同时抽取同期初次剖宫产(PCS)62例与RCS组进行比较;随机抽取同期非瘢痕子宫妊娠阴道分娩(VBNC)26例与VBAC组26例进行比较分析。
1.3 统计学处理
计量资料采用t检验,计数资料采用χ2检测,新生儿的apgar评分数据根据wilcoxon检验,针对试验结果,P<0.05则显示统计结果有统计学差异。
2 结 果
2.1 分娩方式的选择根据产前病史的采集及超声检查结果,遵循剖宫产指征和试产禁忌决定分娩方式。若前次剖宫产指征或胎儿宫内缺氧不能纠正或患者拒绝试产,则选择再次手术产;若无试产禁忌且患者及家属要求试产,则选择阴道试产。如表1。

表1 分娩方式的选择根据产前病史的采集及超声检查结果
2.2 剖宫产术后进行阴道分娩和再次剖宫分娩的出血量相比情况见表2。
2.3 RCS组与PCS组术中、术后情况比较见表3。
3 讨 论
3.1 剖宫产再次妊娠分娩现状
我国剖宫产再次妊娠阴道分娩的成功率为35%~92%,恰当进行阴道试产可以降低剖宫产率和相关并发症的发生。通过观察孕妇腹形以及原手术瘢痕的愈合情况、胎位、骨盆等情况来决定分娩方式。剖宫产阴道试产禁忌:子宫破裂危险高的患者不建议阴道试产,包括曾行常规剖宫产纵切口或T型切口或广泛经子宫底手术;曾有子宫破裂史;阻碍阴道分娩的内科或产科并发症;不具备外科医师、麻醉师及输血条件不能施行急诊剖宫产术。
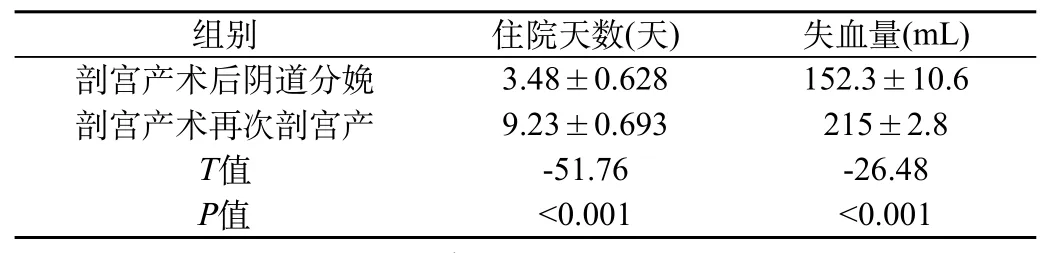
表2 剖宫产术后进行阴道分娩和再次剖宫分娩的出血量相比情况

表3 RCS组与PCS组术中、术后情况比较
3.2 剖宫产再次妊娠分娩注意事项
为提高VBAC的成功率与规范VBAC临床工作,结合我院近几年来对剖宫产术后再次妊娠分娩方式选择的经验教训,以下条件可行阴道试产:①前次剖宫产术式为子宫下段横切口,无切口撕裂,术后切口为甲级愈合;②前次剖宫产指征不存在又未出现新的剖宫产指征;③无妊娠合并症及不适合阴道分娩的内外科并发症;④患者自愿试产;⑤有较好的医疗监护设备。
对再次剖宫产而言,阴道试产避免了再次剖宫产带来的诸多风险和相关并发症。本文RCS组产后出血率、腹腔严重粘连率等均高于PCS组,有文献报道再次剖宫产盆腹腔粘连发生率可达45.67%[2]。而阴道试产成功的孕妇不仅平均住院时间短、分娩费用低、产后恢复快,降低了产妇近远期并发症,同时也降低了剖宫产率。与剖宫产儿相比阴道分娩的新生儿其医源性早产、新生儿损伤、新生儿湿肺的发生率等等均低于剖宫产儿。而阴道试产最严重的并发症是子宫破裂,此并发症的发生主要取决于子宫瘢痕的愈合情况,术后2~3年子宫瘢痕肌肉化的程度达最佳状态,但随着时间的延长,子宫瘢痕肌肉化的程度越来越差,并且逐渐退化,瘢痕组织失去原结构及弹性,故剖宫产术后2~3年是子宫切口愈合的最佳时期。所以临床上要求剖宫产术后再次妊娠的时间至少在术后2年以上。
3.3 剖宫产再次妊娠分娩对母婴的影响
剖宫产再次妊娠分娩,一定要遵循试产禁忌,加强产程观察,谨慎使用缩宫素,阴道试产则优于再次剖宫产,尽量减少对母婴的影响。本文试产39例,26例获得成功,成功率66.7%。在具备监护设施、输血及抢救条件的前提下,如能做到产前正确评估病情,严格遵循阴道试产指征,鼓励更多的剖宫产术后再次妊娠者施行阴道分娩,使剖宫产率能有效地控制在一个较合理的范围。阴道分娩会减少患者腹腔粘连,子宫内膜异位症发生率减少,住院时间短、发生的费用低,在经济、心理等各方面都满足了孕产妇的需求。
另外,还要特别注意,一是预防母亲并发症的发生,其中子宫破裂是常见的一种现象,在试产过程中一定要有专人密切观察,观察孕妇腹部形态及子宫下段有无压痛,要多听胎心音,一旦发现异常,立即停止试产,进行剖宫方式结束分娩。二是对胎儿的影响。从研究的过程来看,子宫破裂后,出血较为缓慢,常伴有胎儿窘迫,但新生儿感染的概率与正常阴道顺产的婴儿没有明显的差距,也并不会增加新生儿发病的概率。
[1] Harper LM,Macones GA.Predicting success and reducing the risks when attempting vaginal birth after cesarean[J].Obstet Gynecol Surv,2008,63(8):538-545.
[2] 李丽.剖宫产术后再次妊娠259例分娩分析[J].基层医学论坛, 2011,15(2):123.
Again the Choice of the Ways of the Pregnancy Childbirth after Cesarean Section and the Impact on Maternal and Infant (With 88 Cases of Clinical Analysis)
QIN Ya-nan
(Department of Obstetrics and Gynecology, Affiliated Hospital of Jiexiu Medical School, Jiexiu 032000, China)
Objective To investigate the selection of the pregnancy childbirth way again after cesarean section and effects on maternal and infant. Methods A retrospective analysis of our hospital between January 2010 and January 2012, 88 cases of pregnant women has a history of cesarean section delivery mode, delivery outcome, the mother son complications and medical costs, and will again cesarean section (RCS) of 62 cases of cesarean section (PCS) for the first time with the same period in 62 cases were compared; Of vaginal birth after cesarean section (VBAC failure), 26 cases with a random sample of scar uterus vaginal delivery (VBNC) 26 cases for contrast analysis. Results In 39 of 88 cases of vaginal trial production, 26 cases of trial-produce success, success rate of 66.7%; RCS62 example, ShouShuChan rate was 70.5%. VBAC failure group of precursor incidence of uterine rupture, postpartum blood loss, incidence of neonatal asphyxia and postpartum disease rate there was no significant difference compared with control group (P>0.05), postpartum blood loss, abdominal cavity conglutination and RCS group were higher than that of PCS group, significant differences (P<0.05). Conclusion Cesarean section again absolutely against pregnancy is not a cesarean delivery, no preproduction contraindication, and subject to consent by the pregnant women and their families, the vaginal trial production under the close guardianship feasible.
Cesarean section; Pregnancy; Scarred uterus; Delivery methods; Vaginal trial production
R719.8
B
1671-8194(2013)28-0012-02
