分化型甲状腺癌大剂量131I治疗后双侧腮腺肿胀患者腮腺功能的变化研究
2013-04-21高钱纲刘威平钟吉俊
高钱纲,刘威平,钟吉俊
放射性碘131I治疗是乳头状甲状腺癌及滤泡状甲状腺癌患者有效清除术后残留甲状腺组织及微小转移灶的治疗方法[1],腮腺导管上皮细胞膜含有钠-碘同向转运体(NIS)而受到辐射,部分患者在治疗后出现腮腺肿胀、疼痛,为了了解肿胀腮腺的功能变化特点,本文对肿胀腮腺进行腮腺核素动态显像检查,现报道如下。
1 对象与方法
1.1 研究对象 选择我院2007年5月—2012年10月服131I清除分化型甲状腺癌(DTC)转移灶治疗后双侧腮腺肿胀的乳头状甲状腺癌患者21例,其中男8例,女13例;平均年龄(36.8±13.9)岁。所有患者服131I后口含酸味食物或维生素C促进唾液分泌,排除感染等其他病变引起的腮腺肿胀。
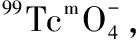
2 结果
2.1 21例患者清除术后残留甲状腺治疗前1周内核素动态显像,利用感兴趣区(见图1)分析腮腺时间放射性分布变化,得到时间放射性曲线(见图2);其中5例进行了清除术后残留甲状腺和1次清除DTC转移灶治疗,16例进行了清除术后残留甲状腺和2次清除DTC转移灶治疗,131I的累积剂量为350~550 mCi。治疗后5~7 d行全身131I扫描,局部大量摄取131I,部位多为两肺、纵隔、颈部(见图3)。131I治疗后1~2周两侧腮腺出现不同程度肿胀、疼痛,肿胀后1周内行核素动态显像腮腺时间放射性曲线上升幅度降低,酸刺激后降低幅度明显减小(见图4)。
2.2 感兴趣区放射性定量分析显示,治疗后双侧腮腺摄取指数均较治疗后降低,差异有统计学意义(P<0.05);腮腺酸刺激后显示,双侧腮腺酸刺激排泄指数治疗后均较治疗前降低,差异有统计学意义(P<0.05,见表1)。
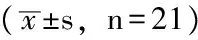
Table1 Comparison of parotid functions before and after radioactive131I treatment

腮腺摄取指数左侧 右侧腮腺酸刺激排泌指数(%)左侧 右侧治疗前210±067224±072663±179654±197治疗后153±046166±049612±505664±486t值32130514811330P值00030004<0001<0001

图1 双侧腮腺ROI

图2 131I治疗前腮腺时间-放射性曲线
Figure2 Time vs.radioactivity curve of parotid glands before radioactive131I treatment
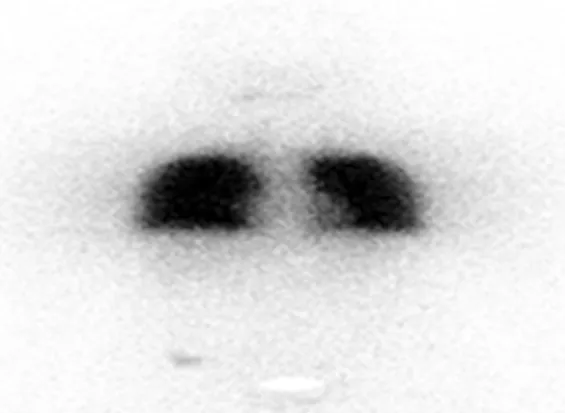
图3 DTC转移灶大量摄取131I
Figure3 DTC metastases taking in a large number of radioactive131I
Figure4 Time vs.radioactivity curve of parotid glands after131I treatment
3 讨论
放射性碘131I治疗DTC是通过肿瘤细胞膜上NIS逆电化学梯度从循环血液中浓聚131I到细胞内,131I衰变发射606 KeV的β射线,通过β射线辐射生物效应,DTC转移灶肿瘤细胞凋亡被结缔组织取代。腮腺小管上皮细胞膜上存在NIS,能够聚集131I到小管上皮细胞内,唾液与血浆131I浓度比可达到30~40[2],因此131I治疗后腮腺损伤与腮腺小管上皮细胞摄取131I后受到β射线照射有关。


国内学者对DTC患者131I治疗导致的唾液腺功能损害进行了研究,发现摄取和分泌排泄功能均随131I剂量的累积增大而逐步受损[8]。本文的研究反应了在131I治疗早期,部分腮腺肿胀的患者就已经有显著的腮腺功能损害,分泌排泄功能受损更显著。目前广泛的减少腮腺辐射损伤的措施主要是131I治疗后含服维生素C或酸味食物促使唾液生成和分泌排泄从而排出131I,但是Bialek等[9]研究发现酸刺激也使腺体血流增加因而有增加腺体摄取131I的影响,本文所有患者采用了酸刺激减少腮腺辐射照射,无法判断酸刺激是否减少或增加腮腺肿胀,以及酸刺激时机的影响,有待进一步研究。
综上所述,腮腺辐射损伤是一种确定性效应,减少腮腺摄取131I,同时促进腮腺分泌排泄131I,降低腮腺辐射照射的剂量,是减轻腮腺辐射损伤的关键。DTC甲状腺癌患者通常生存期长,腮腺是最大的一对唾液腺,腮腺辐射损伤导致的肿胀、疼痛和功能损害长期影响了患者的生活质量。因此继续进一步研究131I治疗过程中腮腺损害的机制、相关影响因素及有效预防措施仍具有重要临床意义。
1 Cooper DS,Doherty GM,Haugen BR,et al.Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer[J].Thyroid,2009,19(11):1167-1214.
2 Newkirk KA,Ringel MD,Wartosky L,et al.The role of radioactive iodine in salivary gland dysfunction[J].Ear Nose Throat J,2000,79(6):460-468.

4 张根娥,张仕英.甲状腺癌的高频彩超显像分析[J].实用心脑肺血管病杂志,2010,18(7):930.
5 Vissink A,Burlage FR,Spijkervet FK,et al.Prevention and treatment of salivary gland hypofunction related to head and neck radiation therapy and chemotherapy[J].Support Cancer Ther,2004,1(2):111-118.
6 Grewal RK,Larson SM,Pentlow CE,et al.Salivary gland side effects commonly develop several weeks after initial radioactive iodine ablation[J].J Nucl Med,2009,50(10):1605-1610.
7 Jentzen W,Schneider E,Freudenberg L,et al.Relationship between cumulative radiation dose and salivary gland uptake associated with radioiodine therapy of thyroid cancer[J].Nucl Med Commun,2006,27(8):669-676.
8 李少华,王自正,王峰,等.131I治疗分化型甲状腺癌患者唾液腺损伤的影响[J].南京医科大学学报:自然科学版,2010,30(7):998-1001.
9 Bialek EJ,Jakubowski W,Zajkowski P,et al.US of the major salivary glands:anatomy and spatial relationships,pathologic conditions,and pitfalls[J].Radiographics,2006,26(3):745-763.
