心包转移瘤的CT表现
2013-01-11毕正宏
彭 涛 毕正宏
心包转移瘤明显多于心包原发肿瘤,在恶性肿瘤患者中根据穿刺发现约10%~12%存在心包转移[1],但关于其CT表现的报道尚不多见。我们收集了42例心包转移患者的CT和临床资料进行总结,分析心包转移的CT表现。
方 法
1.研究对象
搜集2009年4月至2012年5月42例经心包穿刺获得病理证实的心包转移患者的CT影像资料,男31例,女11例,年龄37~78岁,平均53±12岁。主要临床症状包括:呼吸困难、胸痛、咳嗽、端坐呼吸等。原发肿瘤包括肺癌25例、恶性胸腺瘤9例、乳腺癌2例、恶性淋巴瘤4例、白血病1例、胰腺癌1例。
2.方法
2.1 设备与参数:29例行CT平扫检查,13例行平扫+增强检查,设备为GE 16层 MSCT(LightSpeed Ultra 16,GE)。扫描参数:管电压120kV,电流150mAs,层厚10mm,间隔10mm,重建层厚1.0mm或0.625mm,螺距1~1.5。增强扫描动脉期延迟25~30s、静脉期延迟50~60s、延迟期120s,造影剂选用碘必乐(300mgI/ml)90ml,流速3.0~3.5ml/s。扫描原始数据采用层厚1.0mm或1.25mm重建后传入后处理工作站,于轴位图像上观察。
2.2 诊断与测量:主要的观察指标包括:有无心包积液,心包积液的多少,心包增厚的程度及形态,纵隔淋巴结的情况。将心包厚度大于3mm定义为异常心包增厚。将纵隔淋巴结的短径大于10mm定义为纵隔淋巴结肿大[2]。积液最大的层面厚度<15mm时为少量积液,15~30mm为中量积液,>30mm为大量积液[3]。分别由两名有经验的放射科医生诊断,意见不一致时协商确定。
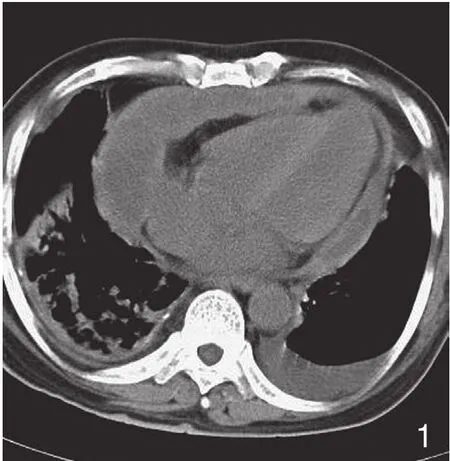
图1 肺癌心包侵犯。表现为心包积液并弥漫不均匀增厚。

图2 肺癌心包转移。心尖部心包见结节灶(箭头),静脉期强化约30HU。
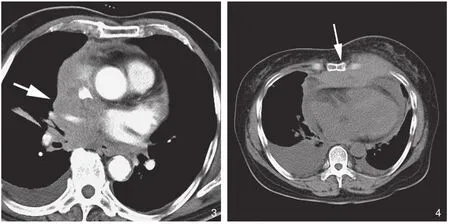
图3 淋巴瘤心包侵犯。隆突下及右肺门多发肿大并融合的淋巴结包绕右上肺静脉和上腔静脉(箭头),心包不均匀增厚。图4 白血病侵犯前胸壁及心包。壁层心包中断并心包积液。
结 果
36(85.7%) 例有心包积液(其中轻度心包积液有19例;中-重度积液为17例)。有30(71.4%)例发现心包增厚、结节或肿块;弥漫增厚者有17例,厚度不均匀(4~8mm),最厚处与最薄处的差值均大于2mm;出现结节或肿块者13例,结节的大小为4~15mm。13例行增强扫描者,增厚的心包或结节的强化值动脉期为20~70HU,静脉期为10~50HU,延迟期为10~30HU。
20(47.6%)例伴纵隔淋巴结肿大,淋巴结多位于7组(16例)、4组(15例)和5组(5例)。根据原发肿瘤的不同(包括肺鳞癌2例、肺腺癌2例、恶性淋巴瘤2例、恶性胸腺瘤4例、胰腺癌1例),部分淋巴结中心可因坏死呈低密度。
有4例肺癌、1例白血病、2例恶性胸腺瘤直接侵犯心包,表现为心包壁层中断、心外肿块突入心包腔、心包局部或弥漫增厚和心包积液。
另外,在本组患者中,共有23例同时发现肺部或胸膜的转移或侵犯(包括肺癌17例、恶性淋巴瘤2例、恶性胸腺瘤2例、白血病1例、胰腺癌1例)。
讨 论
心包是转移瘤较常见的部位,多经由淋巴道播散、血行播散或直接侵犯而来。早期无明显临床症状或临床表现不典型,易被原发病掩盖,当发现时多产生心包积液和心包压塞的症状,预后较差,有效治疗原发肿瘤并早期发现和治疗肿瘤的心包转移是提高生存率并改善生活质量的关键。CT由于图像分辨率高、扫描速度快,可在早期发现心包转移方面发挥作用。
心包转移瘤的CT主要表现为以下几点:
1.心包积液
有恶性肿瘤史的病人出现心包积液并不都代表心包转移,还可能因心衰、肾衰、特发性、感染、药物应用( 如阿霉素、环磷酞胺) 或放疗等造成心包积液。主要的鉴别点在于:心包转移引起的心包积液大部分伴有心包增厚、结节或肿块,即使心包弥漫增厚也表现为厚薄不均匀;而其他病变引起的心包积液多伴轻度均匀增厚或不伴心包增厚。恶性心包积液的密度常高于水。Sun等[2]发现在恶性心包积液中心包的厚度明显高于良性心包积液(分别为7.25±2.91 mm和4.11±1.39 mm),且出现淋巴结肿大的概率也更高。
2.心包增厚或结节
本组大部分的患者可见心包增厚,出现率为71.4%(30/42)。以弥漫不均匀增厚相对多见。也可表现为心包结节或突入心包腔的肿块,多见于心尖部及左右心室游离壁。心包结节大多数呈密度均匀的实性灶,但恶性胸腺瘤、胰腺癌等的转移灶易呈囊实性。由于转移瘤的血供较丰富,增强后心包结节均有不同程度的强化,且强化程度高于正常心包,并能观察到延迟强化的现象。
3.纵隔淋巴结肿大
纵隔淋巴结肿大是由原发肿瘤转移引起,并沿淋巴道蔓延至心包,还可造成淋巴回流受阻引起心包积液。肿大淋巴结的位置与原发肿瘤的引流途径有关,如支气管肺癌多为肺门、隆突下等,乳腺癌多见内乳、腋下淋巴结等,而本组所有病例中淋巴结肿大最常见的部位为隆突下和主肺动脉窗,与文献报道一致[2,4]。部分原发肿瘤易发生病灶中心缺血坏死,其转移淋巴结也可表现出同样的特性,使淋巴结中心呈低密度,增强后呈环形强化。
4.直接侵犯
直接侵犯多见于靠近心脏的支气管肺癌、食管癌、乳腺癌、恶性胸腺瘤或者血液系统的恶性淋巴瘤、白血病等。CT表现为心脏周围软组织肿块或肿大的淋巴结与心包粘连或直接突入心包腔、局部壁层心包的中断、心包积液等[2,4,5]。
总之,心包转移瘤的主要CT表现为心包积液、纵隔淋巴结肿大、心包增厚或结节、心外肿瘤的直接侵犯。
[1] O'Leary SM, Williams PL, Williams MP, et al.Imaging the pericardium: appearances on ECG-gated 64-detector row cardiac computed tomography.Br J Radiol,2010,83: 194-205.
[2] Sun JS,Park KJ,Kang DK.CT findings in patients with pericardial effusion: differentiation of malignant and benign disease.AJR,2010,194:W489-W494.
[3] 毛定飚,张国桢,滑炎卿. 多层螺旋CT心脏和冠状动脉成像.北京:人民军医出版社,2011:215.
[4] Prakash P, Kalra MK, Stone JR, et al.Imaging findings of pericardial metastasis on chest computed tomography. J Comput Assist Tomogr,2010,34: 554-558.
[5] Yared K, Baggish AL, Picard MH, et al.Multimodality imaging of pericardial diseases. JACC Cardiovasc Imaging,2010,3: 650-660.
