眼眶血管外皮瘤影像分析
2013-01-11唐作华
钱 雯 唐作华 包 兵
眼眶血管外皮瘤(hemangiopericytoma,HPC)发于毛细血管周围的Zimmermann血管周围细胞,可为良性、交界性或恶性,多见于骨髂肌肉系统,眶内较罕见,因此关于眼眶内HPC的影像诊断报道较少。本文回顾性分析本病的CT和MRI表现,并结合文献资料,希望能提高对其影像诊断的认识。
方 法
1.临床资料
收集12年期间我院手术病理证实、并有影像资料的的眼眶HPC病例9例,其中良性5例、恶性或低度恶性4例;男性5例、女性4例;年龄20~61岁、平均41岁。患者表现为渐进性突眼,并伴视力下降,部分病例还伴眼球运动障碍和眶区疼痛,3例眶缘可扪及肿块,眼底检查可见眼球后极部受压改变。
2.影像检查方法
9例均行横断面或冠状面CT平扫和增强检查,其中2例行MRI T1WI、T2WI和T1WI增强检查,1例行CT动态增强延迟扫描。CT检查采用岛津5000CT或西门子10排螺旋CT,120kV,300mAs,层厚和间距5mm,造影剂欧乃派克100ml(300mgI/ml)静脉加压注射。MRI为GE 1.5T磁共振机,T1WI采用SE序列,TR/TE为420/15;T2WI为FSE抑脂序列,TR/TE 4000/120;T1WI增强FSE抑脂序列,TR/TE 660/15,层厚4mm,间距1~3mm,增强造影剂Gd-DTPA静脉注射,剂量0.1mmol/kg。
结 果
1.肿瘤部位
6例发生于球后,其中4例位于肌锥内间隙(偏鼻侧、颞侧、颞上和颞下各1例)、1例位于肌锥外间隙(鼻上方)、1例为两个结节(分别位于肌锥内和肌锥外间隙);另3例位于眼眶浅部(眼球旁并累及眼睑区),其中1例位于鼻上方、1例位于眶顶和颞上方泪腺区、1例位于眼球鼻侧。肿瘤大小约1.5~3cm。
2.肿瘤形态
7例呈圆形或不规则类圆形,2例呈梭形;边缘粗糙3例,沿正常结构生长、边缘呈模糊或浸润状3例(图1),分叶状2例,呈很光滑圆形仅1例。恶性HPC中2例呈多发性(两个结节)(图2)。
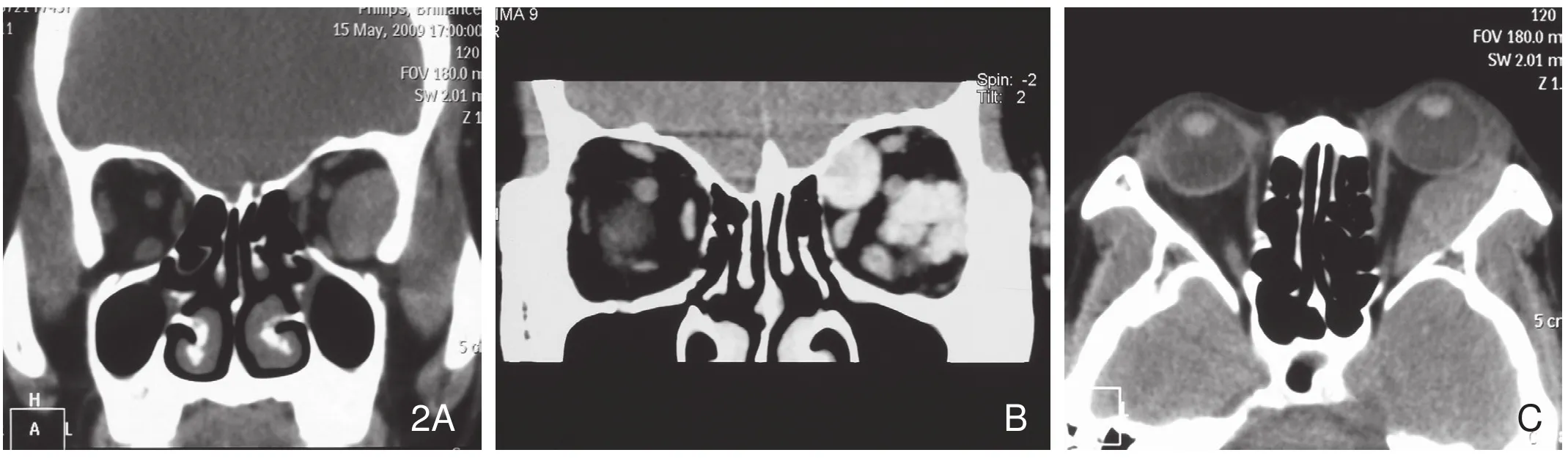
图2 左眼眶恶性血管外皮瘤。A.冠状面平扫CT示左眼眶内两个肿块,分别位于鼻上肌锥外和颞侧肌锥内,密度较均匀。B.冠状面增强CT示肿瘤强化显著。C.横断面平扫CT示肿瘤呈梭形,伴眶外侧壁轻度受压及局部骨质破坏。
3.肿瘤密度和信号
7例肿瘤密度均匀或较均匀,2例恶性肿瘤内见多发囊状改变,其中1例囊性灶较小,位于肿瘤的边缘部分(图3),另1例整个肿瘤呈多发囊性改变。2例行MRI检查者T1WI和T2WI均呈中等信号,与脑实质相仿(图4)。所有病例均强化显著或很显著,平均CT值平扫43HU,增强108HU,增强后CT值上升51~90HU。1例良性HPC动态增强延迟CT检查表现:平扫、增强后、延迟5min和10min时CT值分别约为65HU、150HU、110HU和100HU(图5)。
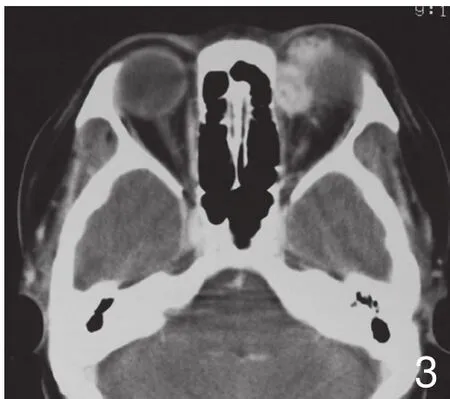
图3 左眼眶恶性血管外皮瘤。横断面增强CT示肿瘤位于眼眶鼻上方,呈两个结节状,边缘粗糙,增强显著,其内可见多发小囊状区。
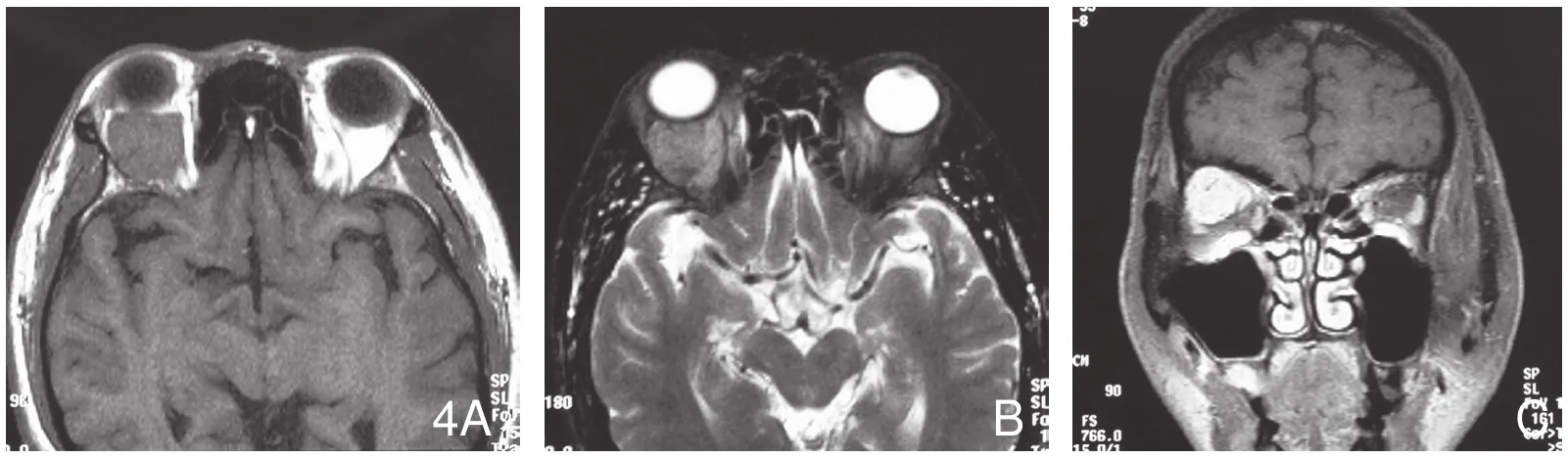
图4 右眼眶血管外皮瘤。A.横断面MRI T1WI示肿瘤稍呈分叶状,信号中等。B.横断面抑脂T2WI示肿瘤信号中等,与脑实质相仿。C.冠状面增强抑脂T1WI示肿瘤位于眼球后眶上部,强化极显著。
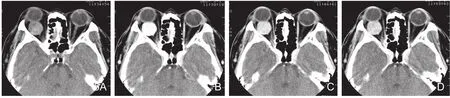
图5 右眼眶血管外皮瘤。A.横断面平扫CT示肿瘤位于球后肌锥内间隙,圆形,边缘很光滑,密度均匀。B.横断面增强CT示肿瘤均匀极显著强化。C.强化后5min见肿瘤强化程度较前明显降低。D.强化后10min示肿瘤强化较5min时稍下降。
4.眶骨改变
2例眶骨轻度受压,1例恶性HPC眶骨轻度受压伴破坏。
讨 论
1.病理方面
HPC 1942年由Stout和Murray首先发现,是一种发生于血管外皮细胞较罕见的肿瘤,仅约占脉管类肿瘤之1%[1]。由于血管外皮细胞位于小血管周围,因此本病可发生于身体任何具有毛细血管的部位,多见于骨髂肌肉系统,头颈部约占15%,而发生于眶内者更罕见[2-3]。
其病理表现在不同的病例或同一肿瘤的不同区域均可不同,典型表现为弥漫增生的梭形或小圆形肿瘤细胞,其内混杂着“鹿角”状薄壁的小血管[4],但此表现并不具有特征性,亦常见于其他多种肿瘤中,需仔细加以鉴别[5]。目前多数学者认为HPC应归属于孤立性纤维性肿瘤(solitary fibrous tumor, SFT),或HPC和SFT是同一种肿瘤,因为两者在镜下和免疫组化方面的表现类同或有交叉[6],亦有学者主张如果组织形态和免疫表型处于上述肿瘤的极端时可以分别诊断,当介于两者之间时则应诊断为SFT/HPC[5],本组病例均为我院病理明确诊断为眼眶HPC的资料。本病可分为良性、交界性和恶性,但有时病理表现与其性质不吻合,如肿瘤可在多年后复发,低度恶性甚至良性者亦可发生复发或远处转移,因此肿瘤切除后应长期随访。
2.影像学表现
国外文献报道眼眶HPC较多发生在眶上部区域[7],但亦有作者报道此特点并不明显[4]。本组病例显示肿瘤发生于眼眶大部分部位,以鼻侧(内侧)、上部和球后较多见,这可能与上述部位血管较丰富有关,因此我们认为肿瘤位于眼眶鼻侧和上部仍可作为诊断的参考依据之一。另外本组中2例为肿瘤多发,且病理诊断为恶性HPC,此征象在以往文献中未见报道。
本组部分恶性HPC可见多发囊性灶,而良性病例密度和信号较均匀,此征象可能是基于肿瘤内部坏死或粘液样改变,有待进一步证实。所有病例强化均很显著,与文献报道相仿,其中1例动态增强扫描表现为早期快速、显著强化,此后强化程度明显下降,而以往报道HPC呈速升并持续上升表现[1,8],考虑可能与本例为增强后延迟扫描有关。MRI T1WI和T2WI信号中等,与脑灰质相近,无明显特征。
本组大部分肿瘤边缘呈分叶状、粗糙状或模糊、沿结构生长,所有恶性肿瘤均具此表现,不少良性HPC亦显示此征象,这也从另一方面印证了HPC的病理表现可与其性质不吻合的特点。
3.鉴别诊断
以往文献认为在CT和MRI影像方面,除了能与海绵状血管瘤等鉴别外,HPC较难与其他多种眼眶肿瘤相鉴别,尤其是无法与脑膜瘤鉴别,极易误诊为脑膜瘤和其他血管瘤[4,8,9],但作者认为综合分析其影像表现,多数病例仍可作出鉴别诊断。
3.1脑膜瘤:CT密度和MRI信号均与血管外皮瘤相似,两者均增强显著,但眼眶脑膜瘤通常发生于视神经鞘膜或眶骨壁(尤其外侧壁蝶骨)区,前者包绕视神经,后者沿多个骨面(如蝶骨眶面、颅内面、颞面等)匐行状生长,基底广,常伴骨质增生,较少见囊性改变,因此综合发病部位、骨质、囊性变等分析,两者应能作出鉴别。
3.2其他常见血供丰富的眼眶肿瘤:HPC早期即显著强化,可与海绵状血管瘤和神经鞘瘤等鉴别[10],后两者通常边缘光滑,海绵状血管瘤呈明显延迟缓慢填充强化,且缓升缓降,神经鞘瘤CT强化不如HPC显著,另外血管外皮瘤T2WI多为中等信号;而海绵状血管瘤和神经鞘瘤T2WI信号较高。毛细血管瘤多数发生于婴儿眼睑区,密度和信号均匀。横纹肌肉瘤多发生于儿童,肿块发展迅速,可伴明显骨质破坏。其他眼眶肉瘤等病变较罕见,以待进一步积累经验。
[1] 杨本涛,王振常,王永哲,等. 鼻腔、鼻窦血管外皮瘤的CT和MRI表现. 中华放射学杂志,2010,44: 495-498.
[2] Stenhouse D, Mason DK. Oral hemangiopericytoma: a case report.Br J Oral Surg, 1968, 6: 114-117.
[3] Boniuk M, Messmer EP, Font R. Hemangiopericytoma of the meninges of the optic nerve: a clinicopathologic report including electron microscopic observations. Ophthalmology, 1985, 92: 1780-1787.
[4] Karcioglu ZA, Nasr AM, Haik BG. Orbital hemangiopericytoma:clinical and morphologic features. Am J Ophthalmol, 1997, 124:661-672.
[5] 袁兆成,王莉芬,府卫平. 眼眶巨大血管外皮细胞瘤/孤立性纤维瘤1例. 中国实用眼科杂志,2006,24: 225-226.
[6] 王海燕,范钦争,贾其星,等. 伴有巨细胞的血管外皮细胞瘤/孤立性纤维性肿瘤的临床病理观察.中华病理学杂志,2009,38: 169-172.
[7] Sullivan TJ, Wright JE, Wulc AE, et al. Hemangiopericytoma of the orbit. Aust N Z J Ophthalmol , 1992, 20: 325-332.
[8] 罗方接,杜长生,李钟铭. 颅眶沟通性血管外皮细胞瘤1例. 武警医学,2010,21: 891-892.
[9] Kikuchi K, Kowada M, Sageshima M. Orbital hemangiopericytoma:CT, MR, and angiographic findings. Comput Med Imaging Graph,1994, 18: 217-222.
[10] 李宝安,杨 艳,赵 娟. 眶内恶性血管外皮瘤1例报告. 实用放射学杂志,2002,18: 598.
