我院2006-2010年临床分离大肠埃希菌和肺炎克雷伯菌的耐药性分析
2012-11-24海南省人民医院药学部海口570311
汝 玲(海南省人民医院药学部,海口 570311)
我院2006-2010年临床分离大肠埃希菌和肺炎克雷伯菌的耐药性分析
汝 玲*(海南省人民医院药学部,海口 570311)
目的:分析我院大肠埃希菌和肺炎克雷伯菌的耐药性变迁情况,为临床控制医院感染及合理用药提供依据。方法:回顾性分析2006-2010年医院使用法国生物梅里埃VITEK-32全自动细菌鉴定药敏仪及药敏试验卡从临床送检样本中分离鉴定出的大肠埃希菌和肺炎克雷伯菌对抗菌药物的耐药性变迁。结果:5年从临床各科送检样本中共分离出大肠埃希菌1722株和肺炎克雷伯菌872株,二者对常用抗菌药物耐药率呈持续高水平趋势,对阿米卡星、哌拉西林/他唑巴坦以及美罗培南的耐药率相对较低。结论:临床分离大肠埃希菌和肺炎克雷伯菌的耐药性十分严重,开展细菌耐药性监测对指导临床合理使用抗菌药物、防止医院感染意义重大。
大肠埃希菌;肺炎克雷伯菌;耐药性
大肠埃希菌和肺炎克雷伯菌是引起医院感染的常见革兰阴性杆菌,也是常见的多药耐药菌。广谱抗菌药物的大量使用导致大肠埃希菌和肺炎克雷伯菌的耐药现象日趋严重,产超广谱β-内酰胺酶(ESBLs)的大肠埃希菌和肺炎克雷伯菌感染也不断增加,加大了临床治疗难度。为了解大肠埃希菌和肺炎克雷伯菌对抗菌药物的耐药现状,给临床医师提供用药指导,笔者对我院2006-2010年临床各科送检样本中分离出的大肠埃希菌和肺炎克雷伯菌进行耐药性分析,现报道如下。
1 材料与方法
1.1 菌株来源
来自我院2006-2010年临床各科送检样本中分离的大肠埃希菌1722株,肺炎克雷伯菌872株。标本分别来自痰液、尿液、血液、引流液和脓性分泌物等。
1.2 细菌分离培养
按《全国临床检验操作规程》第2版进行细菌分离培养。
1.3 细菌鉴定及药敏试验
采用法国生物梅里埃VITEK-32全自动细菌鉴定药敏仪,细菌鉴定使用GNI+卡,药敏试验采用不同编号的GNS卡。判定标准按美国临床试验室标准化协会(CLSI)2010年版的抗微生物药物敏感性试验执行标准。标准菌株大肠埃希菌ATCC 25922和肺炎克雷伯菌ATCC 700603作药敏质控。
1.4 ESBLs检测
按CLSI推荐的标准纸片扩散法测定ESBLs,采用头孢噻肟(CTX,30μg)及头孢噻肟/克拉维酸(CTXL,30μg/10μg)组合、头孢他啶(CAZ,30μg)及头孢他啶/克拉维酸(CAZL,30μg/10μg)组合。任一组药敏试验的抑菌环直径相差大于或等于5mm时判定ESBLs。
2 结果与分析
2.1 大肠埃希菌和肺炎克雷伯菌每年的分离率
2006-2010年我院大肠埃希菌和肺炎克雷伯菌的分离率保持相对稳定,结果见表1。
2.2 检测大肠埃希菌和肺炎克雷伯菌产ESBLs率
我院5年分离出的大肠埃希菌和肺炎克雷伯菌中,产ESBLs的大肠埃希菌和肺炎克雷伯菌分别为764株和253株,产ESBLs菌株的检出率分别为44.4%(764/1722)和29.0%(253/872),结果见表2。
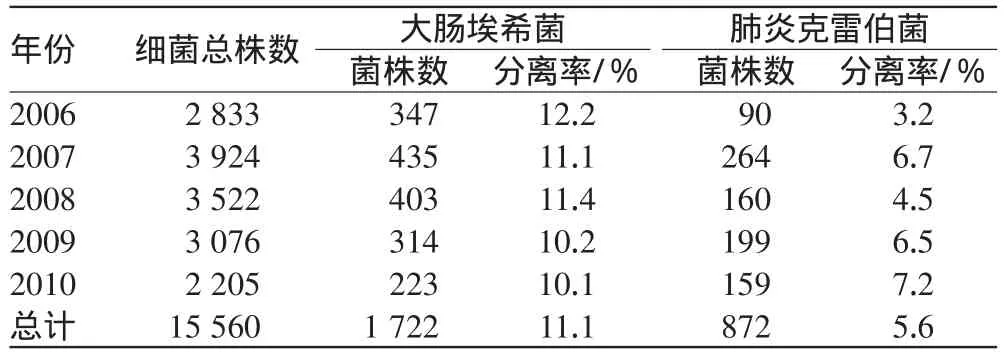
表1 2006-2010年大肠埃希菌和肺炎克雷伯菌分离率Tab 1 Isolation rate of E.coli and K.pneumoniae during 2006-2010

表2 各年度大肠埃希菌和肺炎克雷伯菌产ESBLs率(%%)Tab 2ESBLs-producing rate of E.coli and K.pneumoniae(%%)

表3 大肠埃希菌对18种抗菌药物的耐药率Tab 3 Drug resistance of E.coli to 18kinds of antibiotics
2.3 大肠埃希菌对18种抗菌药物的体外药敏试验
大肠埃希菌对哌拉西林/他唑巴坦、阿米卡星、呋喃妥因和美罗培南的耐药率相对较低;对氨苄西林呈高度耐药,2010年耐药率已达到88.3%;对美洛西林的耐药率各年度均在70%以上;对第3代头孢菌素的耐药率大多在50%~70%之间,各年度之间波动不大;对头孢噻吩的耐药率较高,各年度均在78%以上,2008年最高达85.1%。对左氧氟沙星的耐药率大多在40%~60%之间,比第3代头孢菌素的耐药率略低。在氨基糖苷类药中,大肠埃希菌对阿米卡星的耐药率较低,对庆大霉素的耐药率较高。大肠埃希菌对18种抗菌药物的耐药率结果见表3(表3中的菌株数是指参与药敏试验的菌株总数,并非耐药菌株数,即菌株数×耐药率=耐药菌株数。因为当年份的菌株并非都进行了某种抗菌药物的药敏试验,所以表中菌株数≤当年份菌株数。表4同)。
2.4 肺炎克雷伯菌对17种抗菌药物的体外药敏试验
肺炎克雷伯菌对阿米卡星、左氧氟沙星、哌拉西林/他唑巴坦、呋喃妥因和美罗培南的耐药率相对较低;对氨苄西林呈高度耐药;对第3代头孢菌素的耐药率大多在44%~60%之间。对左氧氟沙星的耐药率由2006年的19.1%上升到2010年的34.0%。在氨基糖苷类药中,肺炎克雷伯菌对阿米卡星的耐药率较低,对庆大霉素的耐药率维持在较高水平。肺炎克雷伯菌对17种抗菌药物的耐药率结果见表4。
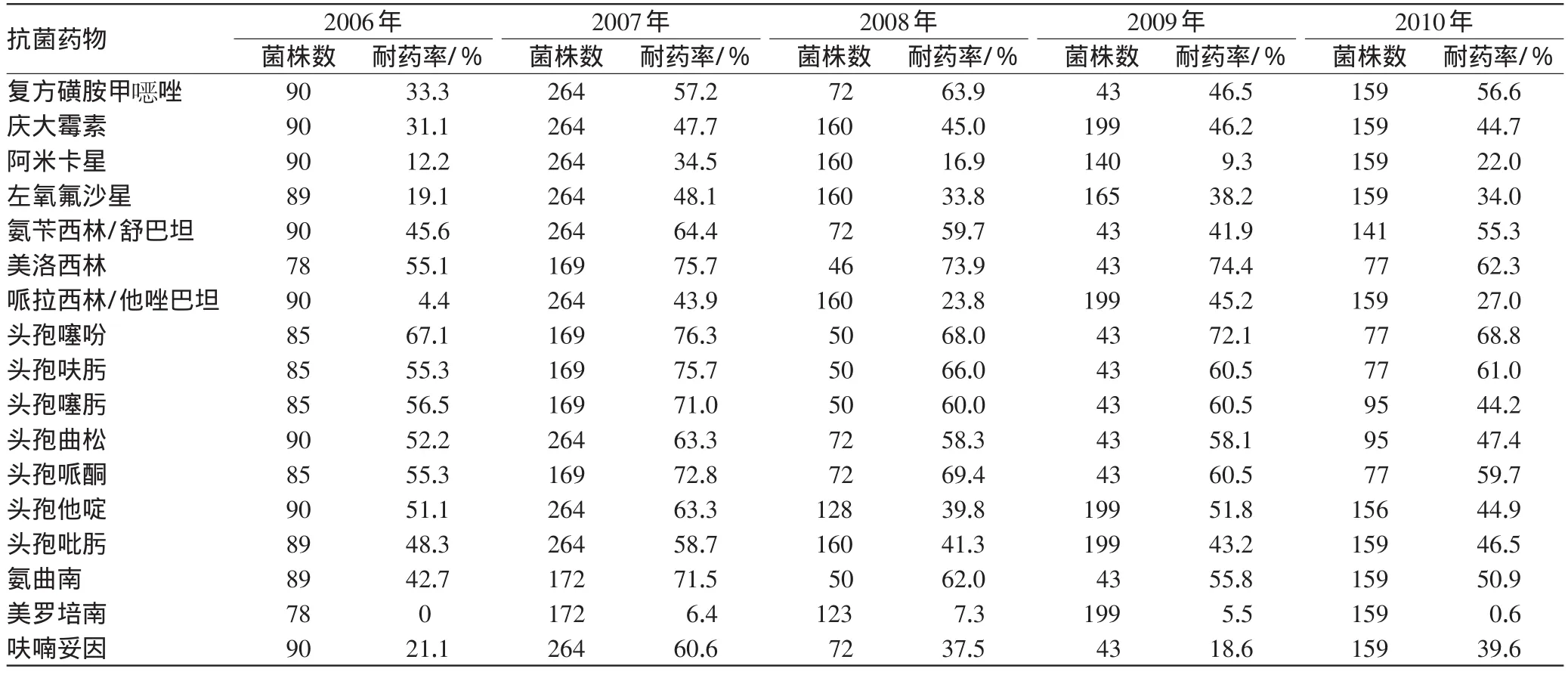
表4 肺炎克雷伯菌对17种抗菌药物的耐药率Tab 4 Drug resistance of K.pneumoniae to 17kinds of antibiotics
3 讨论
大肠埃希菌和肺炎克雷伯菌是引起社区和医院感染的重要细菌。本文调查表明,大肠埃希菌和肺炎克雷伯菌对常用抗菌药物耐药率呈持续高水平趋势,所测定的多种抗菌药物对2种细菌的体外抗菌活性在5年间变化不大。
从近5年对常用抗菌药物的耐药率看,2种细菌对青霉素类、大多头孢菌素类药及氨曲南的耐药率较高,可能与细菌产ESBLs有关。ESBLs是由细菌质粒介导的一类水解酶,可通过质粒在细菌之间传播。ESBLs不仅能分解头孢菌素类和青霉素类抗生素,而且能分解单环β-内酰胺类抗生素,但它能被β-内酰胺酶抑制剂所抑制。产ESBLs的细菌耐药谱广、耐药程度重、传播范围广,并且因为它是由质粒介导耐药,所以很容易在同种、甚至不同种细菌中传播,已成为我国医院感染的重要病原菌。ESBLs主要分为TEM型、SHV型、CTX-M型及OXA型4类,主要由肠杆菌科细菌产生,尤其以大肠埃希菌和肺炎克雷伯菌为代表[1]。我院5年分离出的1722株大肠埃希菌和872株肺炎克雷伯菌中,产ESBLs菌株的检出率分别为44.4%和29.0%,明显高于姚兴伟等[2]的报道,低于刘海霞[3]的报道,与陈梅莉等[4]的报道相近。产ESBLs株的细菌能水解青霉素类、头孢菌素类和氨曲南等,使这些抗菌药物失去抗菌活性,从而给临床治疗带来很大困难,因此产ESBLs的菌株应引起临床医师的高度重视。ESBLs菌株的产生和流行与临床上大量使用广谱抗菌药物特别是第3、4代头孢菌素有密切的关系[5]。临床治疗产ESBLs菌感染的用药原则是:停用第3代头孢菌素,采用碳青霉烯类抗菌药物、β-内酰胺酶抑制剂抗菌药物或头霉菌素类抗菌药物治疗。应根据患者感染部位、感染严重程度以及患者情况合理选用有效的抗菌药物进行治疗,重症患者应选用碳青霉烯类抗生素,也可以采用联合用药的方案。加强ESBLs菌株的监测、合理应用抗生素是控制ESBLs耐药菌株的产生和流行的重要措施。
值得注意的是,目前碳青霉烯类抗菌药物是治疗产ESBLs菌感染的首选药物[6],但国内已有报道[7]分离出耐碳青霉烯类抗菌药的大肠埃希菌和肺炎克雷伯菌。我院大肠埃希菌和肺炎克雷伯菌对美罗培南仍保持着较高的敏感性,但耐药率分别由2006年的1.3%和0上升至2009年的3.8%和5.5%。这可能由于碳青霉烯类抗菌药物的广泛应用,造成其耐药菌株逐渐产生,因此应引起足够的重视。2010年由于医院严格控制碳青霉烯类抗菌药物的使用,该类药物的耐药率有所下降,特别是肺炎克雷伯菌对美罗培南的耐药率降至0.6%。
喹诺酮类抗菌药物由于近年的广泛应用,耐药率有增高趋势。本资料表明大肠埃希菌和肺炎克雷伯菌对左氧氟沙星的耐药率均有所上升,后者耐药率的上升尤其明显。存在于大肠埃希菌和肺炎克雷伯菌中的喹诺酮类耐药基因的质粒传播有可能也是耐喹诺酮类菌株增多的原因之一。
氨基糖苷类抗菌药物属高效、广谱抗菌药物,被认为适用于治疗大肠埃希菌和肺炎克雷伯菌感染。在本组资料中,庆大霉素对大肠埃希菌和肺炎克雷伯菌的耐药率为31%~70%,阿米卡星对2种细菌维持着较好的敏感性。细菌可产生氨基糖苷类修饰酶对进入细胞内的药物分子进行修饰,使之失去生物活性从而引起氨基糖苷类抗菌药物耐药。
综上所述,临床过多地使用第3代头孢菌素和氟喹诺酮类药物是导致大肠埃希菌和肺炎克雷伯菌高耐药率的主要原因。临床医师应严格掌握抗菌药物的适应证,杜绝单纯凭经验用药及不必要的预防用药,以准确的细菌培养和药敏试验结果指导临床选择敏感药物。及时、准确地为临床提供细菌的耐药性分析,指导临床合理应用抗菌药物,对于延缓耐药菌的产生、控制耐药菌株传播等具有十分重要的意义。
[1] 程训民,张 琪,沈继录,等.产超广谱β-内酰胺酶表型及基因型分布[J].中华医院感染学杂志,2005,15(2):142.
[2] 姚兴伟,李慧萍,杨曦明.153株大肠埃希菌和84株肺炎克雷伯菌耐药性分析[J].临床检验杂志,2010,28(4):318.
[3] 刘海霞.2004-2009年肺炎克雷伯菌的耐药性变迁[J].检验医学与临床,2010,7(21):2335.
[4] 陈梅莉,唐志华,肖幸丰.2009年临床分离大肠埃希菌的耐药性分析[J].中华医院感染学杂志,2010,20(20):3219.
[5] 王若伦,邱正国,骆 军,等.我院第3代头孢菌素类药年用量变化与产ESBLs细菌分离率的相关性研究[J].中国药房,2008,19(10):739.
[6] 罗宇芬,赖伟华,郭昭伟.院内产超广谱β-内酰胺酶的大肠埃希菌、肺炎克雷伯菌感染临床用药分析[J].中国药房,2008,19(26):2036.
[7] 蒯守刚,邵海枫,王卫萍,等.肺炎克雷伯菌介导碳青霉烯类耐药的基因型检测[J].临床检验杂志,2008,26(5):358.
Drug Resistance of Clinical Isolated Escherichia Coli and Klebsiella Pneumoniae in Our Hospital during 2006-2010
RU Ling(Dept.of Pharmacy,Hainan Provincial People’s Hospital,Haikou 570311,China)
OBJECTIVE:To analyze the trend of drug resistance rate of Escherichia coli and Klebsiella pneumoniae in our hospital,for the guidance of nosocomial infection control and rational use of antibiotics.METHODS:E.coli and K.pneumoniae were isolated and tested by microbiological assay system of VITEK-32and susceptibility test card from clinical samples.Drug resistance was analyzed and studied retrospectively.RESULTS:There were 1722strains of E.coli and 872strains of K.pneumoniae isolated from our hospital in five years.E.coli and K.pneumoniae were resistant to common antibiotics at a high degree but susceptible to amikacin,tazobactam sodium/piperacillin sodium and meropenem.CONCLUSION:Drug resistance status of clinical isolated E.coli and K.pneumoniae to antibiotics is very serious.It is very important to monitor their drug resistance for the rational use of antibiotics and the prevention of nosocomial infection.
Escherichia coli;Klebsiella pneumoniae;Drug resistance
R969.3;R378.2
A
1001-0408(2012)30-2841-04
DOI10.6039/j.issn.1001-0408.2012.30.23
2011-07-13
2011-08-24)
