经肝固有动脉自体骨髓干细胞移植治疗失代偿期肝硬化患者18例
2012-10-30许绿叶王黎黎雷君张少军王莹白志刚陈维
许绿叶 王黎黎 雷君 张少军 王莹 白志刚 陈维
肝硬化是慢性肝病的最终发展阶段,是危害人类健康的重要疾病之一。白体骨髓干细胞肝内移植治疗肝硬化具有来源便利、无免疫排异反应、操作简单、患者痛苦少等优点。已在临床逐渐开展,并日益受到研究者和临床医师的重视[1],本研究采用经肝固有动脉行自体骨髓干细胞移植治疗失代偿期肝硬化,以评价其疗效和安全性。
对象与方法
一、病例选择
2010年4月至2010年12月在我科住院的失代偿期肝硬化患者36例,其中男21例,女15例,年龄40~60岁,平均年龄52岁。所有入选患者诊断均符合2000年《病毒性肝炎防治方案》[2],其中乙型肝炎肝硬化27例,丙型肝炎肝硬化3例,酒精性肝硬化6例,肝功能分级属于Child-Pugh B-C级。经肝脏计算机X射线断层造影(computer tomography,CT)或超声检查有明确肝硬化影像学诊断依据,临床检验结果存在异常,经知情同意愿意接受治疗及随访,排除标准为有肝脏及其他脏器肿瘤、严重的心肺疾病、肝肾综合征、肝性脑病、近1年接受过干扰素或糖皮质激素治疗、接受过心理疾病治疗、人类免疫缺陷综合征患者。所有入选患者中既往有过肝性脑病者3例,上消化道出血者3例,均未出现过感染和原发性肝癌等并发症。将患者随机分为治疗组18例和对照组18例。对照组仅予以基础治疗(护肝、降黄和对症等支持治疗),治疗组在基础治疗上行经肝固有动脉注入自体骨髓干细胞治疗。凝血酶原活动度低于35﹪者为防止出血不采取经肝固有动脉行自体骨髓干细胞移植治疗。
二、治疗方法
对照组患者给予肝水解肽、还原型谷胱甘肽、门冬氨酸钾镁和维生素C等加入液体中静脉滴注,1次/d。同时限钠、限水和利尿,未给予输注白蛋白治疗;治疗组在对照组基础治疗的同时,给予经肝固有动脉自体骨髓干细胞移植治疗。
三、治疗过程
入选患者均检查丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)、总胆红素 (total bilirubin,TBIL)、血浆白蛋白 (albumin, ALB)、凝血酶原活动度(prothrombin activity,PTA)、纤维蛋白原(fibrinogen,FIB)等指标。术前连续2 d给予集落刺激因子动员骨髓干细胞。移植当日对患者进行隔离,骨髓穿刺术前5~10 h进行病房紫外线消毒2 h。选取双侧髂后上棘行骨髓穿刺术,抽取骨髓共150~200 ml,加入肝素抗凝。在本院干细胞室进行体外分离及纯化骨髓干细胞,计数单个核细胞均>109~1011/m1,流式细胞仪检测CD34+、CDl33+干细胞数为> 106~109/m1,在数字减影血管造影(DSA)下经肝固有动脉行干细胞移植术。术后穿刺点予以加压包扎,平卧6 h,穿刺侧下肢制动24 h,预防性应用抗生素2 d。术后住院期间在使用上述基础治疗的同时加用促肝细胞生长素及止血等对症支持治疗,未给予输注人血白蛋白治疗。
四、疗效判定
术后观察指标包括患者临床症状、体征、实验室指标及影像学检查。术后2、4和8周分别复查 ALT、AST、TBIL、PTA、ALB 和 FIB 等指标,术后12周复查肝脏超声检查或CT。根据临床症状、体征和实验室检查结果,将患者疗效分为:有效(临床症状有1项以上减轻,体征有l项以上改善,实验室检查指标2项以上好转),无效(临床症状和体征没有改善,实验室检查指标无好转)。
五、统计学分析
结 果
一、症状和体征改善情况
治疗8周后,对照组腹水消退的患者有2例(11.11﹪),腹胀减轻的有6例(33.33﹪);治疗组腹水消退有10例(55.55﹪),腹胀减轻有16例(88.99﹪)(c2= 8.000,c2= 11.688,P= 0.005,P= 0.001)。
二、肝功能等指标情况
治疗8周后,2组肝功能等指标改善情况见表1,2。干细胞治疗组治疗后ALB、ALT指标较治疗前均有明显改善(t=3.477,P=0.001;t=6.371,P=0.000);与对照组治疗后比较ALB、PTA、ALT也有明显改善。(t=3.375,P=0.002;t=2.539,P=0.020;t=2.830,P= 0.010,表3)
表1 对组照18例患者治疗前后肝功能指标变化(±s)
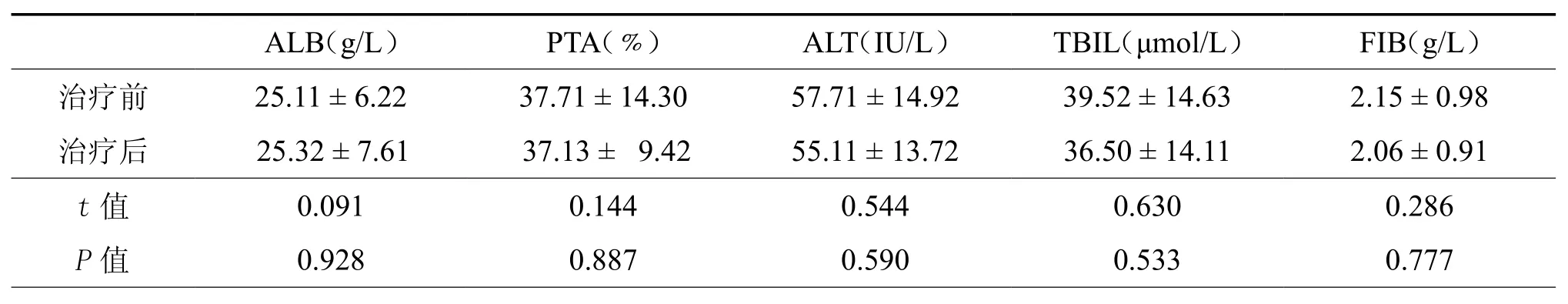
表1 对组照18例患者治疗前后肝功能指标变化(±s)
ALB(g/L) PTA(﹪) ALT(IU/L) TBIL(μmol/L) FIB(g/L)治疗前 25.11 ± 6.22 37.71 ± 14.30 57.71 ± 14.92 39.52 ± 14.63 2.15 ± 0.98治疗后 25.32 ± 7.61 37.13 ± 9.42 55.11 ± 13.72 36.50 ± 14.11 2.06 ± 0.91 t值 0.091 0.144 0.544 0.630 0.286 P值 0.928 0.887 0.590 0.533 0.777
表2 干细胞治疗组18例患者治疗前后肝功能指标变化(±s)
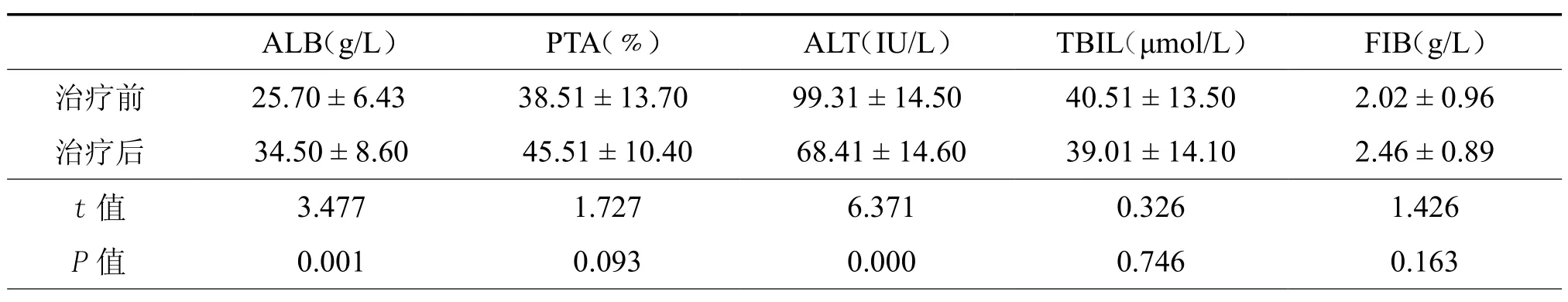
表2 干细胞治疗组18例患者治疗前后肝功能指标变化(±s)
ALB(g/L) PTA(﹪) ALT(IU/L) TBIL(μmol/L) FIB(g/L)治疗前 25.70 ± 6.43 38.51 ± 13.70 99.31 ± 14.50 40.51 ± 13.50 2.02 ± 0.96治疗后 34.50 ± 8.60 45.51 ± 10.40 68.41 ± 14.60 39.01 ± 14.10 2.46 ± 0.89 t值 3.477 1.727 6.371 0.326 1.426 P值 0.001 0.093 0.000 0.746 0.163
表3 两组治疗后肝功能指标比较(±s)
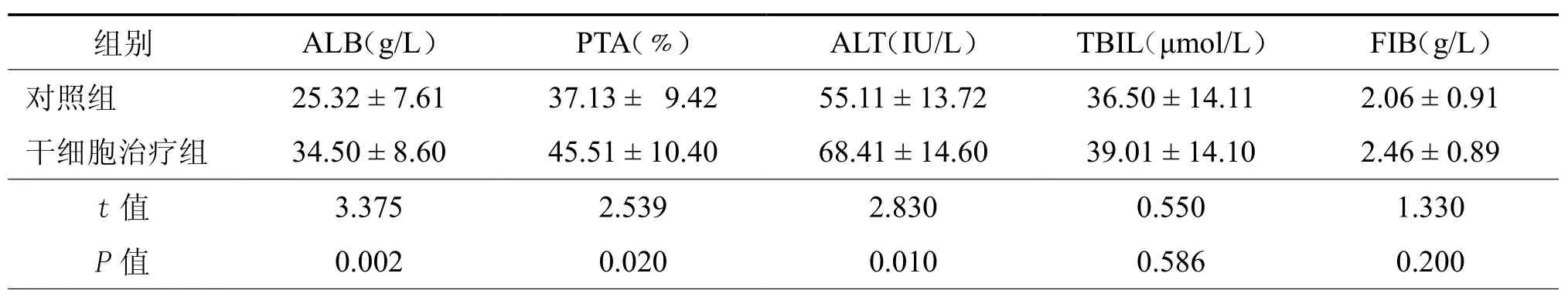
表3 两组治疗后肝功能指标比较(±s)
组别 ALB(g/L) PTA(﹪) ALT(IU/L) TBIL(μmol/L) FIB(g/L)对照组 25.32 ± 7.61 37.13 ± 9.42 55.11 ± 13.72 36.50 ± 14.11 2.06 ± 0.91干细胞治疗组 34.50 ± 8.60 45.51 ± 10.40 68.41 ± 14.60 39.01 ± 14.10 2.46 ± 0.89 t值 3.375 2.539 2.830 0.550 1.330 P值 0.002 0.020 0.010 0.586 0.200
三、不良反应
所有患者均未观察到严重的不良反应及并发症。术后低热1例,24 h内自行缓解;介入伤口渗血及局部青紫1例,经止血药物治疗后好转,无感染、肝区疼痛等并发症。
讨 论
目前部分学者认为干细胞治疗尚缺乏安全性,这可能与治疗用的细胞类型、数量、移植途径和适应证的选择和患者特点等因素有关[3]。随着对干细胞研究的深入,干细胞移植为失代偿期肝硬化的治疗提供了一种新的途径。国内外现多采用骨髓穿刺获得自体骨髓干细胞进行肝内移植[4]。骨髓源性干细胞经诱导后产生肝细胞可以很好地替代受损肝细胞,进而恢复部分肝脏的功能[5]。国外研究表明,终末期肝病和肝硬化患者可耐受骨髓干细胞移植治疗,且对肝脏功能的恢复有积极作用[6-7]。经集落细胞刺激因子预处理的骨髓造血干细胞注入受损的肝脏后,可在肝脏动脉中发现很高比例的骨髓源性的肝细胞,提示某些刺激因子的介入加速了骨髓对肝细胞的诱导过程。有学者研究提出在人干细胞提取纯化过程中选择合适的诱导剂,比如集落细胞刺激因子,可促进骨髓干细胞移植后向肝细胞的诱导分化[8]。由此可见集落刺激因子动员骨髓安全有效,且动员产生的骨髓干细胞能更好地达到治疗终末期肝病患者的目的[9-10]。
目前,进行骨髓干细胞移植治疗肝病的途径主要有经肝动脉、门静脉和外周静脉等。姚鹏等[11]采用经肝动脉注入自体骨髓干细胞治疗慢性肝衰竭,证实其在改善症状和降低病死率方面效果明显。Pai等[12]将CD34+骨髓干细胞经肝动脉输入到酒精性肝硬化患者肝内,患者胆红素水平明显下降,Child-Pugh评分改善。本研究采用经肝固有动脉移植自体骨髓干细胞治疗18例失代偿期肝硬化患者,发现干细胞治疗前后患者症状改善明显,治疗后8周,治疗组腹水消退10 例(55.55﹪),腹胀减轻 16例(88.99﹪),下肢浮肿减轻6例(33.33﹪),第8周时血浆白蛋白水平提升显著、凝血酶原活动度、丙氨酸转氨酶和纤维蛋白原都有明显改善;治疗组与对照组在治疗后8周相比,在白蛋白升高和凝血酶原活动度改善方面有显著性差异。国内外的基础及临床研究均表明,自体骨髓干细胞移植治疗肝硬化效果出色[13],主要有以下4大特点:(1)骨髓干细胞移植来源方便,不受供体缺乏的限制,还可免除免疫排斥反应的发生;(2)治疗效果明显,可显著改善症状,在移植后8~12周时干细胞开始分化,随着新的肝细胞不断增加,受损肝组织得到修复,肝功能逐渐恢复;(3)与活体肝移植相比费用低廉;(4)技术风险小,手术本身过程并不复杂,加上采用的是介入微创手段,安全性较好,患者能够耐受手术。
因此,肝硬化患者在常规治疗的前提下应用自体骨髓源性干细胞移植治疗,虽不能给肝病患者带来治愈性的效果,但可以在很大程度上控制肝硬化的进展,提高肝硬化患者的生存质量,是在药物及原位肝移植治疗之外可供选择的治疗方案。
1 郭晓钟,刘旭,王迪,等.自体骨髓干细胞移植对不同病因肝硬化的疗效研究[J]. 中华消化杂志, 2011,31(1):53-54.
2 中华医学会.病毒性肝炎防治方案[J].中华传染病杂志,2001, 19(1):56.
3 王方,张静,周新人,等.经门静脉自体骨髓干细胞移植治疗失代偿期肝硬化18例疗效观察[J].实用肝脏病杂志, 2011, 14(3):200-206.
4 郭晓钟,王迪,邵晓冬,等.自体骨髓干细胞移植治疗失代偿期肝硬化[J].中华消化杂志, 2009,29(7):433-436.
5 朱应合,韩金铃,刘彦平,等.自体骨髓干细胞经肝动脉移植治疗急性肝损伤的实验研究[J].介入放射学杂志, 2009, 18(7):529-533.
6 Alison MR, Islam S, Lim S. Stem cells in liver regeneration fibrosis and cancer:the good, the bad and the ugly[J]. J Pathol, 2009, 217(2):282-298.
7 Terai S, Ishikawa T, Omori K, et a1. Improved liver function in patients with liver cirrhosis after autologous bone marrow cell infusion therapy[J]. Stem Cells, 2006,24(10):2292-2298.
8 刘黎,李多云,周健,等.自体骨髓干细胞移植治疗肝硬化失代偿期19例临床观察[J].临床内科杂志,2010, 27(8):525-527.
9 Gaia s, smedile A, 0mede P, et a1. Feasibility and safety of G-CSF administration to induce bone marrow-derived cells mobilization in patients with end stage liver disease[J]. J Hepatol, 2006, 45(1):13-19.
10 Lorenzini S, Isidori A, Catani L, et a1. Stem cell mobilization and collection in patients with 1iver cirrhosis[J]. Aliment Phamacol Ther, 2008, 27(10):932-939.
11 姚鹏,胡大荣,王帅,等.自体骨髓干细胞移植治疗慢性肝衰竭研究[J]. 肝脏, 2005, 10(3):171-173.
12 Pai M, Zacharoulis D, Milicevic MN, et al. Autologous infusion of expanded mobilized adult bonemarrow-derived CD34+cells into patients with alcoholicliver cirrhosis [J].Am J Gastroenterol, 2008, 103(8):1952-1958.
13 AmEsch JS, Knoefel WT, Klein M, et a1. Portal application of autologous CD133+bone marrow cells to the liver:a novel concept to support hepatic regeneration[J]. Stem Cells, 2005, 23(4):463-470.
