2型糖尿病患者骨密度的相关因素
2012-09-12沈默宇成金罗南京医科大学附属常州市第二人民医院内分泌科江苏常州213001
张 洁 沈默宇 成金罗 (南京医科大学附属常州市第二人民医院内分泌科,江苏 常州 213001)
本研究采用双能X线技术对正常和2型糖尿病(T2DM)患者进行了多部位骨密度(BMD)测定,比较两组BMD差异,并分析T2DM患者BMD变化与体重、病程、胰岛功能等因素的关系。
1 对象与方法
1.1 研究对象
1.1.1 糖尿病(DM)组 选择2010年5月至2011年5月我院内分泌科住院患者,所有患者均符合1999年WHODM诊断标准,男26例,女28例,年龄45~73〔平均(59.33±9.58)〕岁。按BMD测定结果又分为DM非骨质疏松(OP)组(DM-NOP)与DMOP组(DM-OP)。OP诊断采用中华医学会OP和骨矿盐疾病分会2005年9月原发性OP诊治指南中诊断标准。
1.1.2 对照组 正常对照组均为我院同期健康体检者,男性25例,女性25例,年龄45~71岁,平均(57.98±8.63)岁,所有对象均排除影响骨质代谢的其他疾病,明确排除DM。所有对象均未合并其他严重身体性疾病,无肝、肾、骨关节或其他内分泌疾病,无长期服用激素或其他各种影响骨代谢药物史。对照组与DM组在年龄、性别、身高、体重、体重指数(BMI)上无显著性差异(P>0.05)。
1.2 BMD测定 应用美国HOLOGIC公司生产的EXPLORER双能X线吸收测定仪测定全部受试者正位腰椎(L1~L4),左侧股骨的BMD,BMD以g/cm2为单位。一般及生化指标测定:记录全部受试者的姓名、性别、年龄,DM组的病程、身高、体重,并计算BMI。采用葡萄糖氧化酶法测定DM组患者测定空腹、餐后2h血糖;采用电化学发光法测定空腹、餐后2h胰岛素(Ins)和C肽(CP);采用高效液相法(G7仪)测定糖化血红蛋白(HbA1c)。
1.3 统计学分析 应用SPSS11.5统计软件进行统计学分析,计量资料采用±s表示,组间比较采用t检验。相关性采用直线相关分析。
2 结果
2.1 DM-OP患者与DM-NOP患者临床资料的比较 DM-OP组病程长于DM-NOP组,餐后2 h血糖高于DM-NOP组,空腹血清CP低于DM-NOP组,两组比较均有显著差异(P<0.05)。见表1,表2。
表1 糖尿病组临床资料的比较(±s)
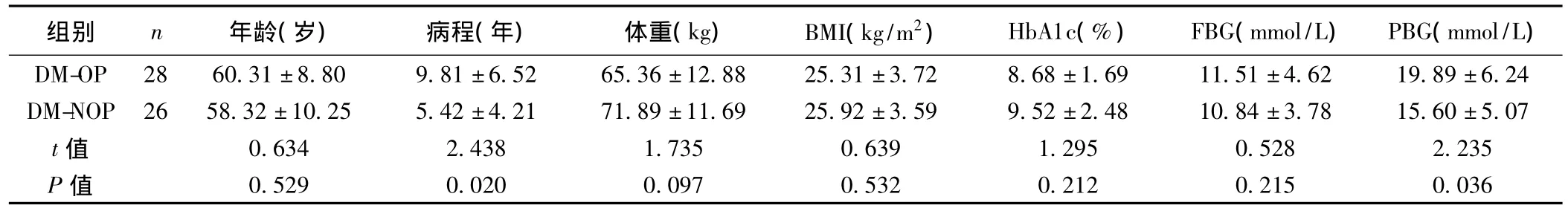
表1 糖尿病组临床资料的比较(±s)
组别 n 年龄(岁) 病程(年) 体重(kg) BMI(kg/m2) HbA1c(%) FBG(mmol/L) PBG(mmol/L)DM-OP 28 60.31±8.80 9.81±6.52 65.36±12.88 25.31±3.72 8.68±1.69 11.51±4.62 19.89±6.24 DM-NOP 26 58.32±10.25 5.42±4.21 71.89±11.69 25.92±3.59 9.52±2.48 10.84±3.78 15.60±5.07 t值 0.634 2.438 1.735 0.639 1.295 0.528 2.235 P值0.529 0.020 0.097 0.532 0.212 0.215 0.036
2.2 DM组与对照组BMD比较 DM-OP组腰椎L1~L4BMD明显低于健康对照组(P<0.05);而DM-OP组左侧股骨BMD与健康对照组无明显差异(P>0.05)。DM-NOP组腰椎L1~L4及左侧股骨BMD均高于健康对照组(P<0.05)。见表3。
表2 糖尿病组血清胰岛素、C肽水平的比较(±s)
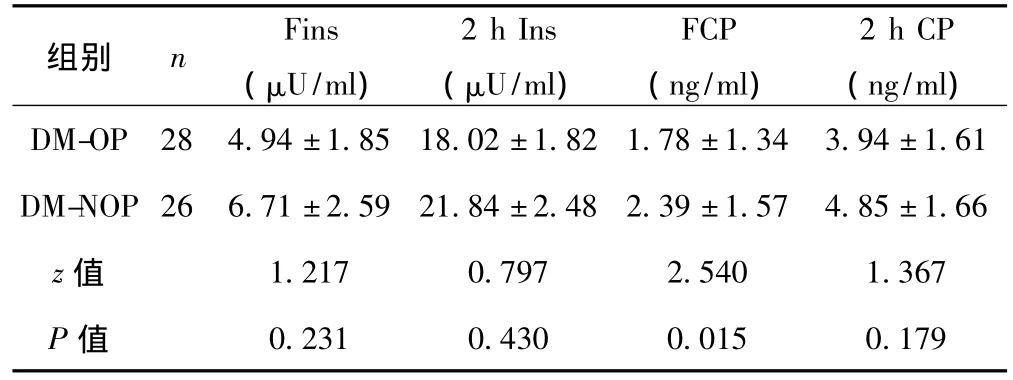
表2 糖尿病组血清胰岛素、C肽水平的比较(±s)
组别 n Fins(μU/ml)2 h Ins(μU/ml)FCP(ng/ml)2 h CP(ng/ml)DM-OP 28 4.94±1.85 18.02±1.82 1.78±1.34 3.94±1.61 DM-NOP 26 6.71±2.59 21.84±2.48 2.39±1.57 4.85±1.66 z值 1.217 0.797 2.540 1.367 P值0.231 0.430 0.015 0.179
表3 DM组与对照组BMD的比较(±s,g/cm2)
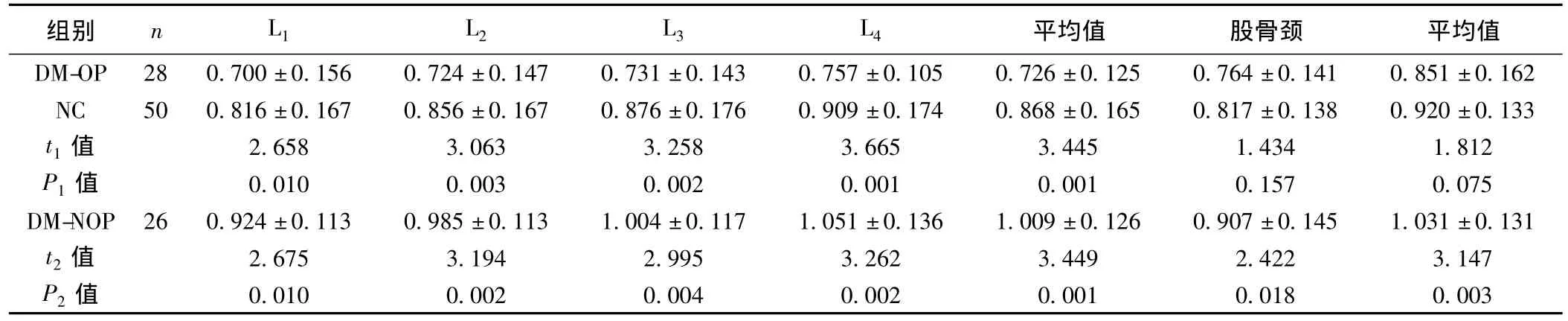
表3 DM组与对照组BMD的比较(±s,g/cm2)
组别 n L1 L2 L3 L4平均值 股骨颈 平均值DM-OP 28 0.700±0.156 0.724±0.147 0.731±0.143 0.757±0.105 0.726±0.125 0.764±0.141 0.851±0.162 NC 50 0.816±0.167 0.856±0.167 0.876±0.176 0.909±0.174 0.868±0.165 0.817±0.138 0.920±0.133 t1值 2.658 3.063 3.258 3.665 3.445 1.434 1.812 P1值 0.010 0.003 0.002 0.001 0.001 0.157 0.075 DM-NOP 26 0.924±0.113 0.985±0.113 1.004±0.117 1.051±0.136 1.009±0.126 0.907±0.145 1.031±0.131 t2值 2.675 3.194 2.995 3.262 3.449 2.422 3.147 P2值0.010 0.002 0.004 0.002 0.001 0.018 0.003
2.3 T2DM组临床资料的直线相关分析 通过BMD与DM组临床资料的相关分析发现:T2DM患者腰椎BMD与病程呈负相关,而与体重、空腹血清CP呈正相关;T2DM患者左侧股骨BMD与年龄、病程呈负相关,而与体重、体重指数、空腹血清胰岛素、空腹血清CP呈正相关。见表4。
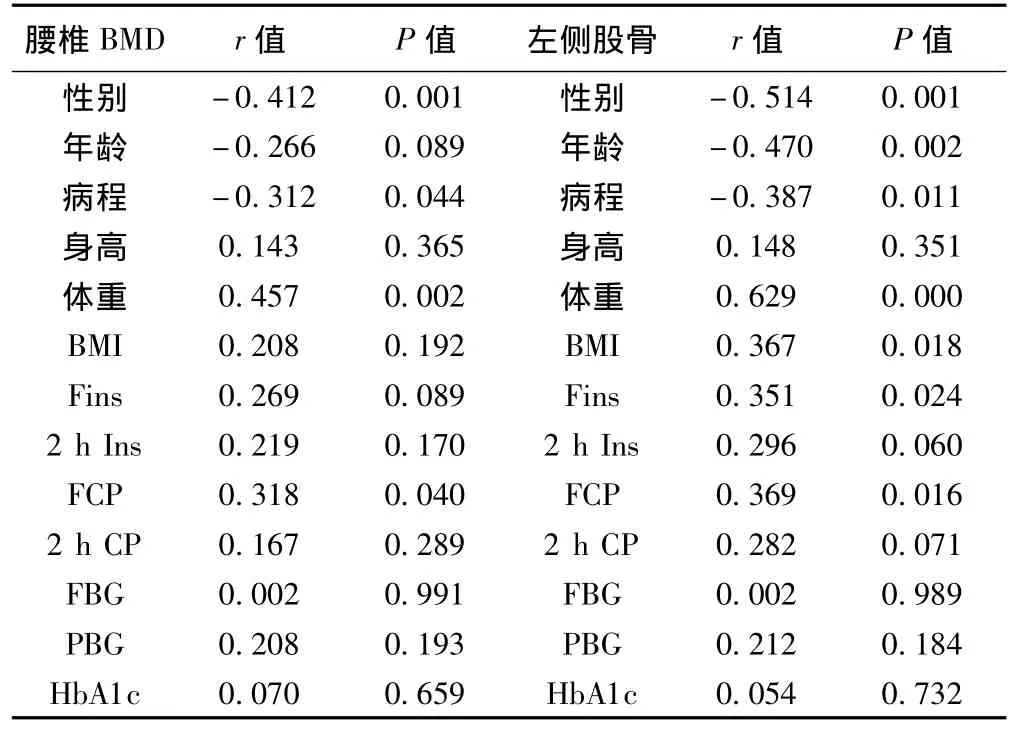
表4 腰椎、股骨BMD与各临床指标的相关分析结果
3 讨论
DM-DP发病率世界各地的报道不一,约为9.8% ~72%,但多数研究为50%左右。本研究中54例T2DM患者中有28例患者诊断为OP,DM-OP的发病率为51.8%,与国内外报道基本一致〔1〕。T2DM患者BMD的变化是一个复杂的过程,是多因素综合作用的结果。
随着年龄的增长,骨重建功能衰退,性激素缺乏导致骨吸收加速,蛋白质摄入不足等,均可导致骨量减少。更年期后,男性BMD的下降速率一般慢于女性,女性绝经后体内雌激素水平明显降低,使破骨细胞功能增强,骨丢失加速〔2〕。本研究提示T2DM患者年龄与左侧股骨BMD呈负相关。
体重也是影响T2DM患者BMD的一个重要指标。本研究显示T2DM患者腰椎、左侧股骨BMD均与体重呈正相关。与肥胖者外周脂肪组织中睾酮向雌二醇转化及雄烯二酮向雌酮转化较多有关,雌二醇和雌酮可刺激成骨细胞分泌胰岛素样生长因子-1(IGF-1),IGF-1可刺激成骨细胞活性,增加BMD。另外,高体重时使骨所承受的机械负荷增加,减少了骨吸收,从而降低了 OP 的发生〔3,4〕。
T2DM患者BMD除了与宏观体重改变有关,还与体质成分的改变有一定关系。临床研究显示低肌肉含量,高脂肪含量患者BMD水平低下〔5〕。本研究发现DM-OP组腰椎L1-L4BMD明显低于健康对照组,而左侧股骨BMD与健康对照组无明显差异,是否与躯干较腿部肌肉含量低有关有待进一步探讨。
体内胰岛素对于维持骨量、防止骨量丢失也有重要作用〔6〕。T2DM患者胰岛功能的下降即体内胰岛素不足可使成骨细胞数目减少、活性降低,钙盐丢失,骨形成减少,并可加速胶原组织代谢,使骨吸收增强,骨吸收大于骨形成,骨更新率下降,从而导致OP的发生。在临床工作中,由于部分患者既往使用或不规则使用动物胰岛素或各种剂型(主要为预混或中长效)胰岛素治疗,血清胰岛素测定可能受到外源性胰岛素及血中胰岛素抗体影响,但与胰岛素拥有同一前体的CP作为胰岛β细胞的分泌产物,不受外源性胰岛素及血中胰岛素抗体影响,能更好地反映胰岛分泌功能。我科患者同样存在以上临床问题,所以本研究中虽然空腹及餐后2 h血清胰岛素测定值DMOP组低于DM-NOP组,但两组无显著差异,而DM-OP组空腹血清CP明显低于DM-NOP组。且空腹CP水平与BMD呈正相关。也提示T2DM患者胰岛功能下降是引起DM-OP的危险因素之一。
T2DM患者是否容易发生OP因研究对象选择标准不同和BMD检测检测方法和部位不同而结果不一致。有报道T2DM患者OP发生率增高,但近年来有文献报道其骨量并不减低甚至增高〔7〕。由于T2DM患者同时存在胰岛素抵抗和胰岛素分泌缺陷,疾病早期以胰岛素抵抗为主,胰岛素水平一般较高,故高胰岛素血症促使成骨速度大于破骨速度,从而导致BMD升高。而随着病情的发展,胰岛素分泌减少,表现为胰岛素分泌缺陷为主,破骨速度大于成骨速度,最终导致BMD降低。本研究显示DM-NOP组腰椎及左侧股骨BMD高于健康对照组,而DM-OP组腰椎BMD明显低于健康对照组,从另一个侧面反映了T2DM患者胰岛功能对BMD的影响。
DM病程的延长及长期高血糖,可加速骨量丢失。Kwon DJ等报道DM病程每增加15年,BMD将减少10%〔8〕。本文研究中发现T2DM患者BMD与年龄、性别、体重、病程、胰岛功能、血糖等因素有关。
1 王 彬,李玉坤.2型糖尿病胰岛功能与骨密度关系初步探讨〔J〕.陕西医学杂志,2009;38(11):1455-7.
2 陆再英,钟南山.内科学〔M〕.第7版.北京:人民卫生出版社,2008:835-40.
3 Gensens PP,Boonen S.Osteoporosis and growth hormone-insulin-like growth factor axis〔J〕.Horm Res,2002;589(3):49-55.
4 Heaney RP,Baeger-Lux MJ,Davies KM,et al.Bone dimensional change with age:interactions of genetic,hormonal and body size variable〔J〕.Osteoporosis Int,1997;7(5):426-31.
5 冯 波,倪亚芳,孙 勤,等.肥胖的2型糖尿病患者体质成分变化及对骨密度的影响〔J〕.中国临床康复,2002;6(5):702-3.
6 Barret-Connor E,Kritz-Silverstein D.Does hyperinsulinemia preserve bone〔J〕?Diabetes Care,1996;19(12):1388-92.
7 Rishaug U,Birkeland KI,Falch JA,et al.Bone mass in non-dependent diabetes mellitus〔J〕.Scand J Clin Lab Invest,1995;62(3):257.
8 Kwon DJ,Kim JH,Chung KW,et al.Bone mineral density of the spine using dual energy X-ray absorptiometry in patients with non-insulin-dependent diabetes mellitus〔J〕.J Obstet Gynaecol Res,1996;22(1):157-62.
