中西医结合治疗肝硬化腹水34例临床观察
2012-08-02曾星华陈晓丽刘飞跃
曾星华 陈晓丽 刘飞跃
(江西省万安县中医院 万安343800)
肝硬化是一种慢性进行性发展的疾病,是肝脏纤维化发展的最后阶段,以门静脉高压和肝功能不全而诱发的一系列并发症为特征。肝硬化腹水的出现是肝病发展到晚期的一个重要标志,肝硬化失代偿期患者75%以上有腹水[1~2]。如果不进行治疗,腹水可导致威胁生命的自发性细菌性腹膜炎或肝肾综合征等。肝硬化腹水由于其并发症多、死亡率高,临床治疗颇为棘手,是目前国内外研究的热点之一。西医治疗肝硬化腹水主要是对症、对因治疗,虽有一定疗效,但容易复发。本研究旨在探讨健脾调肝补肾中药治疗肝硬化腹水的临床疗效,并与常规西医治疗对照,为临床治疗肝硬化腹水提供有益的参考。
1 资料与方法
1.1 病例资料 本组病例均为2008年8月~2009年12月我科收治的住院患者,共计68例。肝硬化腹水诊断标准:参照中华医学会传染病与寄生虫学分会、肝病学分会2000年联合修订的《病毒性肝炎防治方案》中关于肝硬化失代偿的诊断标准并结合文献拟订[3]。中医诊断参照中国中西医结合学会消化系统疾病专业委员会于2004年重新修订的关于肝硬化临床诊断、中医辨证和疗效标准的相关论述[4]。纳入标准:(1)符合肝硬化诊断标准,并伴腹水者;(2)签署知情同意书者;(3)年龄 18~75 岁;(4)入院时无肝性脑病、肝肺综合征、自发性腹膜炎、上消化道出血、肝癌(经肝脏B超、肝脏CT、甲胎蛋白予以排除)、弥漫性血管内凝血者;(5)无糖尿病、精神病及其他严重疾病者。排除标准:(1)排除癌性、心源性、肾源性、结核性等引起的腹水;(2)腹水感染者;(3)治疗依从性较差者;(4)治疗过程中出现严重不良反应或特殊生理变化不宜继续接受实验者;(5)妊娠或哺乳期妇女。
1.2 试验分组 治疗组34例,男21例,女13例;年龄31~72岁,平均46.7岁;病程5个月~7年,平均4.6年;病毒性肝炎后肝硬化22例,酒精性肝硬化9例,血吸虫肝硬化2例,原发性胆汁性肝硬化1例;重度腹水者10例,中度腹水19例,轻度腹水5例。对照组34例,男20例,女14例;年龄29~73岁,平均46.9岁;病程6个月~7年,平均4.7年;病毒性肝炎后肝硬化20例,酒精性肝硬化10例,血吸虫肝硬化3例,原发性胆汁性肝硬化1例;重度腹水者9例,中度腹水20例,轻度腹水5例。经统计学分析,两组患者在性别、年龄、病程、病情等方面比较,差异无显著性意义(P>0.05),具有可比性。
1.3 治疗方法
1.3.1 对照组 在休息、合理饮食基础上采用保肝、利尿、改善循环及对症支持等治疗。利尿剂首选安体舒通片,每次40 mg,每日3次,口服,效果不佳可联用速尿,并随腹水消退情况予以增减;根据肝功能情况,给予甘利欣、还原型谷胱甘肽、门冬氨酸钾镁等;血清白蛋白低于30 g/L者,视病情给予人血白蛋白,每周2~3次,每次5~10 g;合并自发性腹膜炎者给予第三代头孢菌素静脉滴注,同时注意维持水电解质平衡。疗程4周。
1.3.2 治疗组 在对照组治疗的基础上加用健脾调肝补肾中药方。方剂组成:黄芪30 g、炒白术30 g、茯苓30 g、炒谷麦芽各20 g、炒枳实15 g、砂仁12 g、白芍15 g、茵陈 15 g、郁金 12 g、猪苓 15 g、泽泻15 g、泽兰 15 g、大腹皮 15 g、丹参 30 g、醋制鳖甲 15 g、生甘草10 g,随症加减。水煎服,分早、晚各150 mL温服,疗程4周。
1.4 观察指标 (1)观察和记录治疗前后患者主要症状,如乏力、纳差、腹胀、肝区不适、黄疸、尿少等症状改善情况,并监测24 h尿量、腹围和体重的变化;(2)治疗前后腹部B超脾脏厚度、门静脉内径、腹水程度;(3)治疗前后肝功能变化及凝血酶原活动度(PTA)。
1.5 疗效判定 参照中国中西医结合学会消化系统疾病专业委员会于2004年重新修订的关于肝硬化临床诊断、中医辨证和疗效标准[4]:显效:疗程结束时症状完全消失,一般情况好,脾脏肿大回缩变软,腹水消失,肝功能、凝血酶原活动度恢复正常,凝血酶原活动度恢复在50%以上;有效:疗程结束时主要症状消失,脾脏肿大程度不变,腹水消失,肝功能、凝血酶原活动度恢复在50%以下;无效:未达有效标准或恶化,甚至死亡者。
1.6 统计分析 计量资料采用(均数±标准差)表示,组内比较采用配对t检验,组间比较采用两样本t检验;计数资料采用χ2检验。P<0.05表示有显著性差异。
2 结果
2.1 两组患者临床疗效比较 与对照组比较,治疗组患者主要临床症状如乏力、纳差、腹胀、肝区不适、黄疸、尿少等得到显著改善,总有效率显著提高,差异有统计学意义(P<0.05)。见表1。
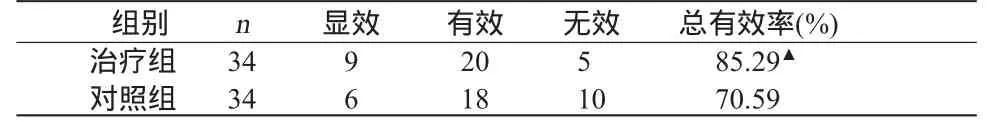
表1 两组患者疗效比较 例
2.2 两组患者治疗前后肝功能、凝血酶原活动度比较 经统计学分析,治疗前两组患者肝功能各项指标差异无统计学意义(P>0.05)。治疗4周后,两组肝功能、凝血酶原活动度均较治疗前显著改善(P<0.05),且治疗组肝功能、凝血酶原活动度改善程度显著优于对照组(P<0.05)。见表2。
表2 两组治疗前后肝功能、凝血酶原活动度比较 (±S)

表2 两组治疗前后肝功能、凝血酶原活动度比较 (±S)
注:与治疗前比较,#P <0.05;与对照组治疗后比较,▲P <0.05。
治疗组 对照组指标 治疗前 治疗后 治疗前 治疗后TBIL(μmo1/L)76.77±11.42 22.53±9.45#▲ 75.48±12.64 35.29±10.85#ALT(U/L) 135.53±27.43 57.43±14.36#▲ 137.24±33.86 73.53±16.68#AST(U/L) 117.78±21.69 42.29±10.40#▲ 118.04±22.63 57.39±11.53#ALB(g/L) 27.39±8.33 39.71±9.57#▲ 26.48±7.83 33.69±8.18#A/G 1.14±0.27 1.66±0.38#▲ 1.15±0.29 1.36±0.32#PTA(%) 58.36±15.57 83.36±21.76#▲ 57.42±14.96 69.37±18.63#
2.3 两组患者体重、腹围、24 h尿量比较 经统计学分析,治疗前两组患者体重、腹围、平均24 h尿量差异无统计学意义(P>0.05)。治疗4周后,两组体重、腹围、平均24 h尿量均较治疗前显著改善(P<0.05),且治疗组体重、腹围、平均24 h尿量改善程度显著优于对照组(P<0.05)。见表3。
表3 两组治疗前后体重、腹围、平均24 h尿量比较 (±S)
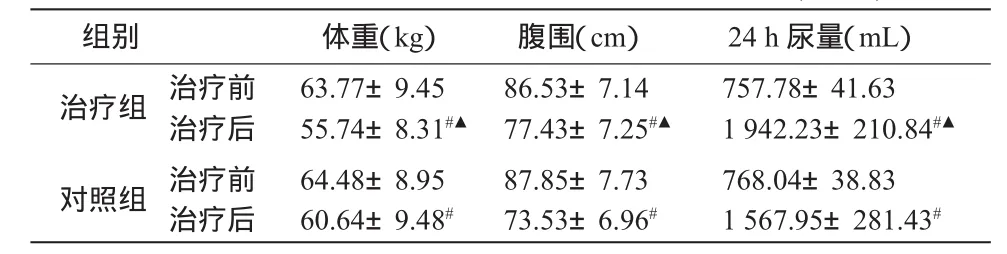
表3 两组治疗前后体重、腹围、平均24 h尿量比较 (±S)
注:与治疗前比较;#P <0.05;与对照组治疗后比较,▲P <0.05。
组别 体重(kg) 腹围(cm) 24 h尿量(mL)治疗前 63.77±9.45 86.53±7.14 757.78±41.63治疗组 治疗后 55.74±8.31#▲ 77.43±7.25#▲ 1 942.23±210.84#▲治疗前 64.48±8.95 87.85±7.73 768.04±38.83对照组 治疗后 60.64±9.48# 73.53±6.96# 1 567.95±281.43#
2.4 两组患者腹部B超比较 经统计学分析,治疗前两组患者脾脏厚度、门静脉和脾静脉内径差异无统计学意义(P>0.05)。治疗4周后,两组脾脏厚度、门静脉和脾静脉内径较治疗前显著改善(P<0.05),且治疗组脾脏厚度、门静脉和脾静脉内径改善程度显著优于对照组(P<0.05)。见表4。
表4 两组治疗前后脾脏厚度、门静脉和脾静脉内径比较 (±S) cm
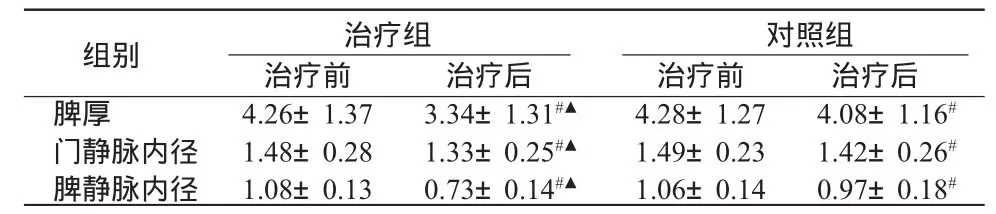
表4 两组治疗前后脾脏厚度、门静脉和脾静脉内径比较 (±S) cm
注:与治疗前比较,#P <0.05;与对照组比较,▲P <0.05。
治疗组 对照组组别 治疗前 治疗后 治疗前 治疗后脾厚 4.26±1.37 3.34±1.31#▲ 4.28±1.27 4.08±1.16#门静脉内径 1.48±0.28 1.33±0.25#▲ 1.49±0.23 1.42±0.26#脾静脉内径 1.08±0.13 0.73±0.14#▲ 1.06±0.14 0.97±0.18#
3 讨论
肝硬化腹水是肝硬化失代偿期最常见的临床表现,腹水的形成和持续时间与肝功能的损害程度有密切关系。现代医学治疗肝硬化腹水的内科治疗措施主要有应用利尿剂、输注白蛋白、行腹腔穿刺放腹水等,以纠正有效血容量、纠正低蛋白血症、降低门静脉压力,其他治疗措施还有腹水浓缩回输、腹腔静脉分流术、经颈静脉肝内门体分流术、肝移植等。尽管如此,肝硬化腹水的治疗仍存在很多问题,如10%~20%患者对限制水钠摄入及应用利尿剂治疗不理想,形成顽固性腹水[5]。并且利尿剂的应用常引起电解质紊乱,并易导致肝性脑病和(或)肝肾综合征的发生[6]。
肝硬化腹水属中医“臌胀”范畴。对本病病因病机的认识,《素问·阴阳应象大论》认为是浊气在上,《诸病源候论》认为本病与感染“水毒”有关。本病之病机系肝、脾、肾三脏俱损,本虚标实,虚实夹杂;病变部位主要在肝、脾、肾三脏。因此,肝硬化腹水治疗上不能简单使用单一方法,或纯补或猛攻,以求速效,而应采取标本兼治:健脾土之运化,滋肾柔肝以正其本,行气、利水以治其标。本研究在西医常规治疗基础上加用健脾调肝补肾方,方中重用黄芪、白术、茯苓培补中州之气,助脾之运化,扶正固本以制水之中源;猪苓、泽泻、大腹皮行气利水以治其标;炒谷麦芽、炒枳实甘温益气以助健脾之功,且炒枳实可行气导滞,合上药中的大腹皮破积下气则肝络胃肠之气顺;丹参、泽兰活血化瘀,与行气之大腹皮配伍用,共奏气旺血行、血行气也旺的功效;茵陈、郁金为利湿退黄之要药,善清脾胃肝胆湿热;白芍养血柔肝健脾;鳖甲滋阴潜阳,软坚散结;生甘草调和诸药。诸药合用,扶正祛邪,攻补兼施,标本兼治,以调肝健脾补肾为主,行气活血利水为佐,补涩不留邪,邪去正不伤。
在本研究中,治疗组在常规西医治疗基础上采用中药治疗,结果显示健脾调肝补肾中药治疗肝硬化腹水可显著降低患者腹围、体重、脾脏厚度、门静脉和脾静脉内径,增加凝血酶原活动度及24 h尿量,改善肝功能,提高总有效率。因此,充分发挥中医药的优势,采用中西医结合治疗肝硬化腹水疗效肯定,可从多环节多靶点作用于人体,提高患者的生存质量。
[1]Mo11er S,Henriksen JH,Bendtsen F.Ascites:pathogenesis and therapeutic princip1es[J].Scand J Gastroentero1,2009,44(8):902-911
[2]傅海根.中西医结合治疗顽固性肝硬化腹水45例[J].实用中西医结合临床,2003,3(5):18
[3]中华医学会传染病与寄生虫学分会、肝病学分会.病毒性肝炎诊断标准[J].中西医结合肝病杂志,2001,11(1):56-60
[4]危北海,张万岱.肝硬化中西医结合诊治方案[J].世界华人消化杂志,2004,12(1):56-60
[5]Ackermann D.Treatment of ascites,hyponatremia and hepatorena1 syndrome in 1iver cirrhosis[J].Ther Umsch,2009,66(11):747-751
[6]Shaikh S,Ma1 G,Kha1id S,et a1.Frequency of hyponatraemia and its inf1uence on 1iver cirrhosis-re1ated comp1ications[J].J Pak Med Assoc,2010,60(2):116-120
