急性放疗致口腔炎患者唾液和外周血炎症细胞因子的变化及意义*
2012-07-16沈红梅金从国段林灿赵瑞莲
沈红梅 黄 杰 金从国 杨 毅 段林灿 赵瑞莲
放射治疗是头颈部肿瘤的重要治疗手段之一,接受头颈部放疗的患者几乎都会发生或轻或重的急性放射性口腔炎,严重影响患者的生活质量、治疗进程和治疗效果。急性放射性口腔炎是指口腔黏膜受到电离辐射超过该器官阈剂量6个月内引起的急性口腔黏膜反应[1]。急性放射性口腔炎除了对症处理,目前尚缺乏临床可应用的有效防治措施[2-3]。了解放射性口腔炎发生发展的规律、机制及危险因素,可为有针对性的防治提供依据。
1 对象与方法
1.1 研究对象 选择2008年3月—2011年10月本院住院治疗、病理确诊为鼻咽鳞状细胞癌、首次拟接受根治性放疗的患者40例。男29例,女11例,年龄21~69岁,平均年龄(50.65±11.25)岁。Ⅰ期 3例,Ⅱ期 24例,Ⅲ期 13例。根据临床TNM分期,M分期均为M0、体力状况评分(PS)均≤2,预计生存期在8周以上。
1.2 方法
1.2.1 治疗方法 全部患者的放射治疗均予直线加速器采用6MV X射线常规分割照射,即每周照射5次,每次靶区吸收剂量为2 Gy,放疗前放疗剂量(DT)为0 Gy。照射范围依据临床体征和影像学检查结果而定,包括原发病灶和区域淋巴结,以面颈联合野为主,放疗总剂量为70~74 Gy,约7~8周完成。所有患者在接受放射治疗前均进行口腔卫生宣教、牙周洁治与菌斑控制、拔除影响放射治疗及无保留价值的患牙等基础治疗,放疗剂量达20 Gy后均采用生理盐水250 mL+2%盐酸利多卡因注射液2 mL+地塞米松磷酸钠注射液5 mg+硫酸庆大霉素注射液8×104U(除生理盐水为四川科伦药业股份有限公司产品,其余各药均为西南药业股份有限公司产品)含漱,每天6次。
1.2.2 主要仪器及试剂 唾液和外周血细胞因子采用流式细胞仪及微球流式芯片技术(Cytometric Bead Array)检测,流式细胞仪及CBA试剂盒购自美国BD公司,按说明书操作。
1.2.3 标本采集 (1)唾液采集。 于 DT 0、40、70 Gy时,将10~30 min内流出并积于口腔前庭的非刺激性混合唾液收集到带有刻度的带塞试管中。取唾液2 mL,充分震荡混匀,置于离心机以45 000 r/min离心10 min,取上清液置-20℃冰箱中冻存备用。(2)血液采集。取空腹外周血2 mL,置于离心机以45 000 r/min离心10 min,取上清液置-20℃冰箱中冻存备用。
1.2.4 观察指标 于放疗剂量为0、40、70 Gy时,记录放射性口腔炎出现的情况;用流式细胞仪及CBA试剂盒分别检测患者的唾液和外周血中的干扰素(IFN)-γ、肿瘤坏死因子(TNF)-α、白细胞介素(IL)-2、IL-4、IL-6 及 IL-10 水平。
1.2.5 评价标准 按卫生部GBZ 162-2004中华人民共和国国家职业卫生标准-放射性口腔炎诊断标准[1]执行。
1.3 统计学方法 采用SPSS 16.0统计软件进行分析,计量资料以均数±标准差±s)表示,2组间比较采用t检验,不同剂量组间比较采用单因素方差分析,组间多重比较采用LSD-t法;计数资料以例(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 不同放疗剂量放射性口腔炎发生情况分度比较 在放射治疗的过程中,随着放疗剂量增加,患者Ⅲ、Ⅳ度放射性口腔炎的发病例数增加,严重程度加重(P = 0.025),见表 1。
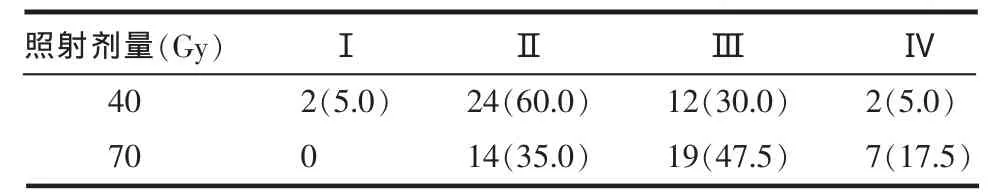
Table 1 Comparison of different degrees of stomatitis after different doses of radiotherapy表1 不同放疗剂量口腔炎分度比较[n=40,例(%)]
2.2 不同放疗剂量唾液和血液中细胞因子比较 见表 2。 在放疗剂量为 0、40、70 Gy时,唾液中 IFN-γ、TNF-α、IL-2、IL-4、IL-6、IL-10 的水平均明显高于血液,差异有统计学意义(均P<0.01);各指标在放疗剂量达40 Gy时均较放疗前明显升高(P<0.01);放疗剂量达70 Gy时唾液和血液除IL-10继续明显升高外 (P<0.01),IFN-γ、TNF-α、IL-2、IL-6 均显著低于放疗前(P<0.01);唾液IL-4水平明显低于放疗前(P<0.001),而血液IL-4水平较放疗前差异无统计学意义(P=0.150)。
Table 2 Comparison of cytokines in saliva and blood at different doses of radiotherapy表2 不同放疗剂量唾液和血液中细胞因子比较 (n=40,ng/L±s)
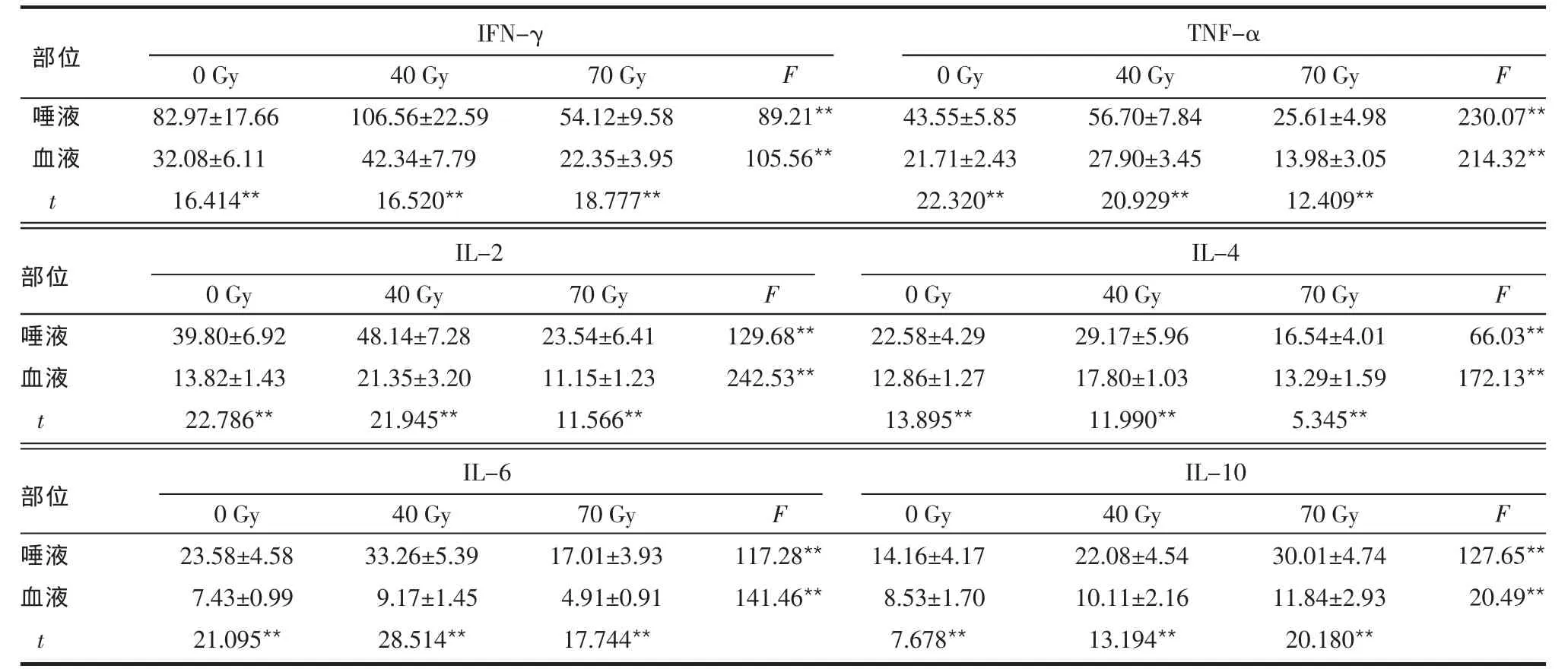
Table 2 Comparison of cytokines in saliva and blood at different doses of radiotherapy表2 不同放疗剂量唾液和血液中细胞因子比较 (n=40,ng/L±s)
**P<0.01
唾液血液t 0 Gy 82.97±17.66 32.08±6.11 16.414**40 Gy 106.56±22.59 42.34±7.79 16.520**70 Gy 54.12±9.58 22.35±3.95 18.777**F 89.21**105.56**0 Gy 43.55±5.85 21.71±2.43 22.320**40 Gy 56.70±7.84 27.90±3.45 20.929**70 Gy 25.61±4.98 13.98±3.05 12.409**F 230.07**214.32**IFN-γTNF-α部位唾液血液t部位0 Gy 14.16±4.17 8.53±1.70 7.678**IL-10 40 Gy 22.08±4.54 10.11±2.16 13.194**70 Gy 30.01±4.74 11.84±2.93 20.180**F 127.65**20.49**0 Gy 23.58±4.58 7.43±0.99 21.095**40 Gy 33.26±5.39 9.17±1.45 28.514**70 Gy 17.01±3.93 4.91±0.91 17.744**F 117.28**141.46**IL-6唾液血液t部位0 Gy 22.58±4.29 12.86±1.27 13.895**IL-4 40 Gy 29.17±5.96 17.80±1.03 11.990**70 Gy 16.54±4.01 13.29±1.59 5.345**F 66.03**172.13**0 Gy 39.80±6.92 13.82±1.43 22.786**40 Gy 48.14±7.28 21.35±3.20 21.945**70 Gy 23.54±6.41 11.15±1.23 11.566**F 129.68**242.53**IL-2
3 讨论
急性放射性口腔炎是头颈部肿瘤放射治疗过程中常见的严重并发症,一般在放疗第2周末出现,第3~4周最严重,第5周开始出现损伤修复,但其创面的自然修复进展缓慢。Sonis等[4-6]提出将放化疗引起的口腔黏膜炎的发生过程分为4个阶段的病理过程模型。随着研究的进一步深入,该模型完善为5个阶段,即起始阶段、初始损伤反应阶段、信号放大阶段、溃疡阶段和愈合阶段。射线的直接作用、氧化应激、转录因子、促炎细胞因子、病原微生物均参与放射性口腔黏膜炎的发病过程[7]。
目前有关唾液中炎症细胞因子在放射性口腔炎进程中变化规律的研究尚鲜见报道。本研究发现,在急性放射性口腔炎发生发展过程中,唾液中IFN-γ、TNF-α、IL-2、IL-4、IL-6、IL-10 的水平均明显高于血液,除IL-4外,唾液和血液的5种炎症细胞因子在此过程中发生了类似的变化。即放疗开始后,促炎细胞因子从上皮组织中释放出来,引起局部组织的破坏,激发黏膜损伤,当黏膜溃疡并继发细菌感染时,细菌产物刺激巨噬细胞分泌更多促炎细胞因子,进一步放大炎症反应,在放疗剂量达40 Gy时6种炎症细胞因子水平都达到高峰,所有患者都出现了急性放射性口腔黏膜炎;随着放疗剂量增加,患者Ⅲ、Ⅳ度口腔黏膜反应的发病例数增加,口腔黏膜反应的程度加重,放疗剂量达70 Gy时,口腔黏膜反应的程度仍然严重,口腔黏膜的放射损伤尚未修复,但此时除了抗炎细胞因子IL-10仍在升高,发挥其抑制炎症的作用外,促炎细胞因子IFN-γ、TNF-α、IL-2、IL-6并未随着放疗剂量增加而增高,反而已经降低,促炎细胞因子先于口腔黏膜的修复发生了变化。以上变化提示:(1)在放疗过程中,口腔局部使用抗炎药物能够通过抑制炎症因子的产生而提高治疗放射性口腔炎的作用。局部使用0.1%的地塞米松漱口水可以显著降低唾液中TNF-α、IL-8、IL-6的水平[8]。本次试验中促炎细胞因子的降低可能与放疗剂量达20 Gy后患者均采用含有地塞米松的漱口水治疗有关。(2)炎症因子可能是通过其后续作用影响口腔黏膜放射损伤修复的。(3)多种因素参与了急性放射性口腔黏膜炎的发病过程,炎症因子并不是唯一的影响因素。
抗炎细胞因子如IL-10、IL-4同时具有抗炎和抑制机体免疫力的双重属性,一方面可以抑制Th1细胞亚群的细胞因子,抑制过度的炎症反应,保护机体。另一方面当过量释放,会引起免疫功能降低和易感染性增加,而 IFN-γ、TNF-α、IL-2主要由Th1细胞分泌,有重要的抗肿瘤作用。本研究中放疗剂量达 70 Gy 时,IL-10 仍在升高,IFN-γ、TNF-α、IL-2反而降低,考虑还与放疗造成机体免疫功能抑制有关。唾液和血液的IL-4水平在放疗剂量达40 Gy时均较放疗前明显升高;剂量达70 Gy时唾液IL-4水平亦明显低于放疗前,而血液IL-4水平较放疗前升高。唾液和外周血中IL-4的差异以及其他5种炎症细胞因子的变化是否具有一致性,还需扩大样本量进一步研究。王小银等[9-10]的研究表明外周血中TNF-α随病情进展而升高,随病情控制而降低。鼻咽癌患者放疗后,大部分患者肿瘤得到控制,恶化患者较少。本研究亦发现放疗后TNF-α降低,由此推测TNF-α也许可作为预测鼻咽癌预后的因子。
急性放射性口腔炎患者唾液和外周血细胞因子变化的相似性,提示了唾液生物标志物可能同血液一样亦具有诊断和监测病情的价值,唾液观察便捷、无创、易被患者接受,值得进一步深入研究。
[1]卫生部政策法规司.中华人民共和国国家职业卫生标准GBZ162-2004放射性口腔炎诊断标准[S].北京:人民卫生出版社,2006:2-6.
[2]Worthington H,Clarkson J,Glenny AM.Preventive intervention possibilities in radiotherapy-and chemotherapy-induced oral mucositis:results of meta-analyses[J].J Dent Res,2006,85(12):1085.
[3]程斌,李春阳,夏娟.放射性口腔黏膜炎诊断与治疗[J].中国实用口腔科杂志,2008,1(9):513-516.
[4]Sonis ST.Pathobiology of oral mucositis:novel insights and opportunities[J].J Support Oncol,2007,5(9 Suppl 4):3-11.
[5]Sonis ST.Mucositis:The impact,biology and therapeutic opportunities of oral mucositis[J].Oral Oncol,2009,45(12):1015-1020.
[6]Sonis ST.New thoughts on the initiation of mucositis[J].Oral Dis,2010,16(7):597-600.
[7]杜清华,王仁生.放射性口腔黏膜炎的发病过程[J].国际肿瘤学杂志,2011,38(6):465-467.
[8]Rhodus NL,Cheng B,Bowles W,et al.Proinflammatory cytokine levels in saliva before and after treatment of(erosive)oral lichen planus with dexamethasone[J].Oral Dis,2006,12(2):112-116.
[9]王小银,朱金水,许志朋,等.白细胞介素-18、肿瘤坏死因子与肝癌患者预后的相关性[J].肝脏,2011,16(1):57.
[10]郭卫红,宋宏先,尚飞燕.胃癌患者血清肿瘤坏死因子-α及肿瘤坏死因子可溶性受体Ⅰ检测意义 [J].山西医药杂志,2011,40(3):244-245.
