β-内酰胺类抗生素致尿毒症患者神经系统不良反应
2012-06-18杨志忠
杨志忠,毛 健,段 荣,高 美
慢性肾功能衰竭尿毒症患者机体抵抗力明显下降,感染已成为尿毒症患者最主要的死亡原因之一[1]。随着各类抗生素使用,慢性肾功能衰竭尿毒症患者出现抗生素相关的不良反应报道日益增多[2-4],其中以β-内酰胺类抗生素对神经系统的不良反应最常见。笔者对2008-2010年我院36例此类患者进行分析,现报道如下。
1 资料与方法
1.1 一般资料 2008年1月-2010年12月我院慢性肾功能衰竭尿毒症患者36例,男20例,女16例,平均年龄(52±6.5)岁。纳入标准:①符合慢性肾功能衰竭尿毒症的诊断标准[5];②行规律、维持血液透析2~3次/周、4~5 h/次,血液透析充分;③在连续静脉注射同种抗生素2~10 d内出现精神、神经症状;④无神经系统定位体征;经头颅CT或MRI检查未见确切脑出血、脑梗死、脑水肿、蛛网膜下腔出血及颅内感染征象;⑤以下指标正常:血糖,血钾、钠、氯、钙、镁等电解质,肝功能;⑥动脉血气分析无明显酸碱失衡;⑦血压控制良好(110~140/60~90mmHg)。剔除标准:①头颅CT等影像学检查异常者;②有明显水、电解质、酸碱平衡紊乱者;③血糖、肝功能异常者;④有精神病及癫癎病史者;⑤尿毒症脑病和高血压脑病者。
36例慢性肾功能衰竭尿毒症患者原发病:慢性肾小球肾炎12例,糖尿病肾病11例,高血压肾病5例,多囊肾3例,慢性梗阻性肾病2例,病因不明3例。使用抗生素原因:肺部感染15例,中心静脉导管相关性感染8例,胃肠道感染5例,动静脉内瘘感染4例,胆道感染2例,尿路感染2例。
2 方法
统计引起尿毒症患者神经系统不良反应的β-内酰胺类抗生素品种、剂量、疗程、临床特点、治疗方法和转归。
3 结果
3.1 36例尿毒症患者使用抗生素种类、剂量及疗程 见表1。
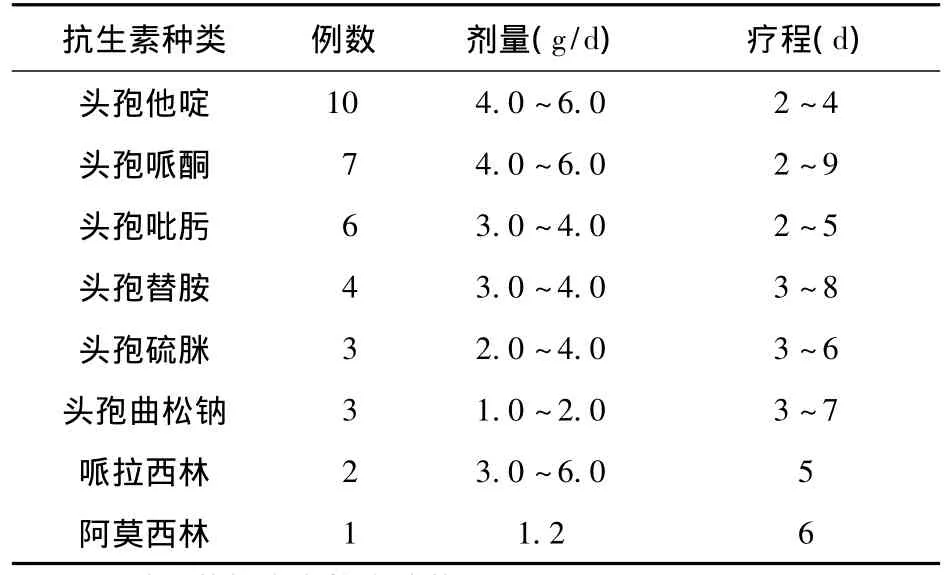
表1 36例尿毒症患者使用抗生素种类、剂量及疗程
3.2 36例尿毒症患者神经系统不良反应常见临床症状 见表2。

表2 36例尿毒症患者神经系统不良反应常见临床症状
3.3 治疗及转归 治疗:立即停用相关抗生素,若仍需使用则更换为其他种类抗生素。其中表现为肢体震颤、兴奋、失眠、谵妄、狂躁者给予地西泮10 mg或氟哌啶醇5 mg肌注镇静;5例狂躁、8例谵妄镇静效果不理想患者,加用HA-230树脂血液灌流器行1~3次血液灌流联合血液透析治疗,2~3 h/次;另有16例患者行1~2次血液灌流联合血液透析治疗。转归:31例于治疗1~2 d后症状减轻,3~5 d后症状消失;3例于3~5 d后症状减轻,7 d后症状消失;2例因经济原因放弃治疗,自动出院后死亡。
4 讨论
慢性肾功能不全患者肾小球滤过率随着肾功能损害加重呈进行性下降,导致肾脏对药物清除率降低。尿毒症时,肾脏对药物清除率明显降低,容易导致药物在体内潴留,引起药物中毒。β-内酰胺类抗生素导致的神经系统不良反应,可根据尿毒症患者既往无神经、精神病史,且规律透析期间静脉注射抗生素后出现神经、精神症状,经神经系统查体、实验室、脑电图、头颅CT及MRI等检查,排除全身性疾病及其他代谢性疾病的神经系统损害,即可诊断。
β-内酰胺类抗生素致尿毒症患者神经系统不良反应的机制尚不清楚,有以下几种假说:①Sugimoto等[6]通过动物实验表明,头孢菌素导致惊厥主要通过抑制γ-氨基丁酸(GABA)受体功能,而不是通过N-甲基-D-天(门)冬氨酸(NMDA)受体促进兴奋性神经递质谷氨酸的作用导致惊厥的发生,并抑制其他神经递质导致突触水平传导下降。②尿毒症患者肾小球滤过率降低,肾小管分泌排泄作用减弱,药物排泄慢,导致抗生素在血液中浓度过高,进入神经中枢,一定程度上抑制了中枢递质氨基酸的合成和转运,抑制中枢神经细胞Na+-K+-ATP酶,使静息膜电位降低,导致精神异常、惊厥、昏迷等中枢中毒反应。通过以上机制,使神经系统兴奋性增高,临床上出现神经系统表现。③β-内酰胺类、碳青霉烯类明显的致癫癎作用与其化学结构有关,c-2侧链中的氨基是致痫的主要因素,其致痫机制均为抑制神经元GABA受体与GABA结合,从而使神经元的兴奋性增强[7]。
本组患者有以下临床特点:①均为慢性肾功能衰竭尿毒症患者,肾功能严重受损;②于静脉注射β-内酰胺类抗生素2~10 d后发病,用药剂量越大,发病时间越早,症状越重,预后越差;③临床表现以肢体震颤最常见,其次为兴奋、失眠、谵妄及淡漠,重症患者出现狂躁、昏迷、癫癎样抽搐;④头孢吡肟、头孢他啶在体内不经肝脏代谢,而以原型经肾脏排泄,更易发生神经系统不良反应;⑤老年患者、低体重、营养不良者发生率高;⑥轻症患者停药后症状在2~3 d缓解,重症患者单纯血液透析治疗效果不佳,血液灌流联合血液透析治疗1~3次后症状明显好转。
β-内酰胺类抗生素不良反应的预防和处理:①严格掌握抗生素应用适应证,按肾小球滤过率合理减量使用或延长给药间期;②尿毒症患者应用β-内酰胺类抗生素后,一旦出现神经、精神症状,要高度警惕其神经系统不良反应,及时停药;③给予镇静等对症处理;④血液灌流联合血液透析治疗效果明显。本研究显示,早期诊断、及时停药、血液灌流联合血液透析是治疗β-内酰胺类抗生素致尿毒症患者神经系统不良反应的关键措施。
[1]梅长林,叶朝阳,赵学智,等.实用透析手册[M].北京:人民卫生出版社,2003:560.
[2]Martínez-Rodríguez JE,Barriga FJ,Santamaria J,et al.Nonconvulsive statue epilepticus associated with cephalosporins in patients with renal failure[J].Am J Med,2001,111(2):115-119.
[3]魏莉莉,胡宇枫,岑俊,等.尿毒症患者应用头孢曲松并发脑病12 例分析[J].中国血液净化,2006,5(7):406.
[4]崔永军,万美燕,程海,等.头孢菌素致肾功能衰竭患者脑病分析[J].中华肾脏病杂志,2009,25(1):42.
[5]More SM,Sprague SM.Urimic encephalopathy[J].Clin Nephrol,2004,42(4):251-256.
[6]Sugimoto M,Vchida I,Mashimo T,et al.Evidence for the involvement of GABA(A)receptor blockade in convulsions induced by cephalosporins[J].Neuropharmacology,2003,4(3):304-314.
[7]贺瑞萍,郭永英.抗生素类药物对神经系统的毒性反应[J].中国药事,2004,18(12):774.
