糖尿病合并低血糖症90例的临床治疗分析
2012-01-25任新民刘福仁
任新民 刘福仁
河南省兰考县中心医院,河南兰考 475399
低血糖症指的是由于多种原因导致的以血糖浓度过低为主要临床表现的一种病理症候群,是临床内科中比较常见的一种急症。对该类病症进行及时诊断并予以纠正可有效避免严重和不可逆的脑细胞损坏现象的发生[1]。本研究选取90例糖尿病合并低血糖症患者,对应用强化胰岛素治疗方法进行治疗的效果和主要措施进行研究分析,现报道如下。
1 资料与方法
1.1 一般资料
随机抽取2009年11月~2011年11月糖尿病合并低血糖症患者90例,男51例,女39例;年龄39~82岁,平均(56.3±4.1)岁;糖尿病患病时间1~14年,平均(3.7±2.3)年。合并糖尿病肾病51例,伴脑血管病39例。35例出现不同程度意识障碍如嗜睡,浅昏迷,深昏迷;38例先后出现烦躁、步态不稳、失语、幻视偏瘫等;17例仅表现为心悸、出汗、乏力等症状。
1.2 方法
对患者使用胰岛素前做血糖临床监测并记录数值,餐前应用胰岛素注射治疗,每次10 U,可根据患者情况加用格列吡嗪口服,每次10 mg,每天3次,记录血糖监测数值,并与使用胰岛素前的血糖数值作对比。轻度低血糖反应,立即进食缓解,不同程度意识障碍给予静脉注射葡萄糖液缓解(40~100 mL静脉推注),然后以5%~10%的葡萄糖溶液静脉滴注,同时依病情需要给予适当保护脑细胞功能和支持治疗。
1.3 统计学处理
所有资料均采用SPSS17.0统计学软件进行处理,计量资料用()的形式表示,采用t检验,计数资料采用x2检验,P<0.05为差异有统计学意义。
2 结果
治疗后患者空腹和餐后血糖水平分别为(5.3±0.9)mmol/L、(8.2±1.7)mmol/L;治疗前患者空腹和餐后血糖水平分别为(3.2±0.6)mmol/L、(4.4±1.2)mmol/L。两组比较差异有统计学意义(P<0.05)。见表1。
表1 患者治疗前后空腹血糖和餐后血糖变化情况比较(±s,mmol/L)
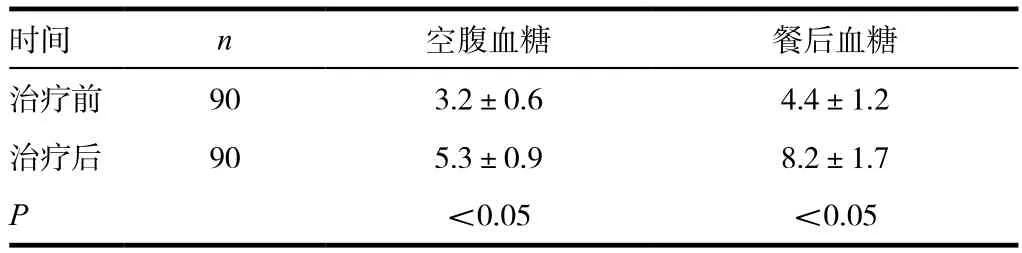
表1 患者治疗前后空腹血糖和餐后血糖变化情况比较(±s,mmol/L)
时间 n 空腹血糖 餐后血糖治疗前 90 3.2±0.6 4.4±1.2治疗后 90 5.3±0.9 8.2±1.7 P<0.05 <0.05
3 讨论
给予糖尿病患者胰岛素强化法进行治疗,低血糖症为并发症中比较常见且重要的一种。在治疗过程中会引起患者发生低血糖症的危险因素包括有:患者的年龄过大、平素进食量过少、胰岛素的加量速度过快、没有正规用药,血糖检测的正规度不足,运动量相对过大等。患者在出现低血糖症时一般会出现比较典型的症状表现,譬如乏力、饥饿、心悸、反应迟钝、出冷汗、意识模糊以及嗜睡等[2]。还有一部分患者在该症状出现的过程中不具有十分显著的特征性症状发生,造成无症状低血糖现象的主要原因为:能够对低血糖调节激素分泌产生诱导效果的血糖阈值,一般是受过去的血糖水平的影响。即便是仅存在一次低血糖症状的发作,也能够导致对血糖水平升高产生明显的刺激作用的激素分泌以及造成症状出现的血糖阈值显著降低,发生低血糖现象的老年人血糖升高的应激机制发生一定的障碍。一部分年老患者会发生昏迷症状,低血糖症程度比较严重的患者会发生不可逆性的脑功能损害,严重时会发生死亡现象[3]。因此,若想使胰岛素强化治疗糖尿病过程中出现的低血糖症状减少,就应该采取积极有效的措施进行预防。
措施主要包括以下几点:(1)医患双方都应对低血糖症的临床症状表现有充分的了解,保证做到早期发现症状,并进行及时有效的治疗;(2)对可以采用胰岛素强化法进行治疗的糖尿病患者的临床适应症有全面的了解和掌握,对年老、具有严重并发症的患者不适合采用强化法展开治疗;(3)为了对出现低血糖症状进行避免,任何患者在对胰岛素予以应用进行治疗时都要告戒其对低血糖症状的发生予以注意;(4)针对不存在明显症状的低血糖症患者以及家属展开相关知识的普及以及宣传教育,实施低血糖症的自我感知训练,对血糖快迅测定器具以及胰岛素的日用记录本予以准备,并且应备有专用防治药盒;(5)对予从小剂量开始并逐渐递增的应用原则以严格遵循,在治疗时对每个患者的最佳用药剂量予以迅速找到,保证血糖水平可以缓慢的降到正常状态,切忌发生矫枉过甚的现象,针对无法进食或者是发生呕吐、进食过少的患者,需啊哟停止应用胰岛素,若是发生低血糖症状应及时进食,如果有患者弧线神志改变或者是昏迷现象,应该立即采取有效措施进行处理[4]。这样才能够使胰岛素强化法对糖尿病患者进行治疗的长处得到充分发挥,避免出现低血糖症状,使糖尿病患者并发症发生率明显降低,使其生活质量和生存年龄显著提高。
[1] 全国糖尿病研究协作组调查研究组.全国14省市30万中糖尿病调查报告 [J].中华内科杂志,2009,20(11):678-679.
[2] 胡美华,李光伟,潘孝仁,等.糖尿病的发病率调查及21世纪我国糖尿病发病情况的预测[J].中华内科杂志,2008,32(13):173-174.
[3] 上海糖尿病协作组.上海地区10万人中糖尿病调查报告[J].中华医学杂志,2010,60(16):323-324.
[4] 向红丁.糖尿病.见:卫生部继续医学教育委员会编内分泌分册[M].吉林:长春出版社,2009:171-172.
