外周血血红蛋白含量对乙型肝炎慢加亚急性肝衰竭患者预后的评估作用
2011-08-31胡凤霞甘建和吕胜祥黄小平吴绍宏王晓红
胡凤霞 甘建和△ 吕胜祥 陈 丽 孙 蔚 黄小平 吴绍宏 王晓红
1.苏州大学附属第一医院感染科 (江苏苏州,215006) 2.盐城市第二人民医院感染科
影响肝衰竭患者预后的因素复杂多样,有资料表明血清TBil、TCh(总胆固醇)、凝血酶原活动度(PTA)以及并发低钠血症、肝性脑病、肝肾综合征是判断肝衰竭预后的独立危险因素[1]。而对慢加亚急性肝衰竭 (SACLF)患者外周血血细胞变化的研究较少,对Hb含量的研究更是鲜有报道。笔者采用回顾性分析的方法对我院92例乙型肝炎SACLF患者的临床资料进行了统计分析,旨在探讨SACLF患者Hb与预后的相关性。结果如下。
1 资料与方法
1.1 临床资料 收集苏州大学附属第一医院感染科2009年1月-2011年3月住院的乙型肝炎SACLF患者临床资料。男72例,女20例,年龄为19~68岁。根据治疗结果分为存活组46例,男35例,女11例,平均年龄 (40.22±11.90) 岁;死亡组46例,男37例,女9例,平均年龄 (44.22±10.77) 岁。两组患者在年龄、性别、疾病程度方面比较差异无显著性意义。
1.2 诊断标准 SACLF诊断标准见2006年中华医学会感染病学分会肝功能衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组联合制定的《肝功能衰竭诊疗指南》[2]。
1.3 入选及排除标准 只选乙肝病毒 (HBV)相关性SACLF患者。排除重叠其他病毒感染者,排除酒精性、药物性、自身免疫性肝病,排除肝胆管肿瘤、结石等引起的梗阻性黄疸,溶血性黄疸以及先天性疾病导致的高胆红素血症。排除伴有血液系统疾病、消化道出血、慢性肾功能不全、脾功能亢进的患者。
1.4 分组标准 肝功能恢复正常或好转,消化道症状消失或减轻,凝血酶原时间 (PT)正常或缩短,无伴随并发症者即为临床治愈或好转,纳入存活组;而肝功能进行性恶化,消化道症状加重,同时出现严重并发症,病情恶化而死亡的病例,均纳入死亡组。两组患者观察的起点、终点均为入、出院时间。
1.5 研究方法 对92例SACLF患者记录入院第1天、第 14天的检验结果,包括:Hb、TBil、Cr、INR。终末期肝病模型 (MELD)评分公式:3.8×In(TBil mg/dl) +11.2 In(INR) +9.6 × In(Cr mg/dl) +6.4×病因 (胆汁淤积或酒精为0,其他为1)计算。
1.6 统计学方法 所有数据采有SPSS 17.0软件进行分析,计量资料以均数±标准差表示,计量资料两组间比较采用t检验,变量间相互关系采用pearson直线相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者Hb检测结果 见表1。
表1 两组患者Hb检测结果比较 (±s,g/L)
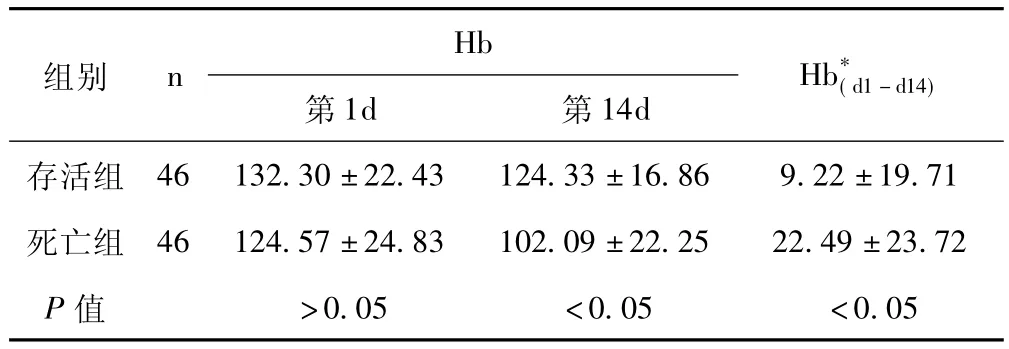
表1 两组患者Hb检测结果比较 (±s,g/L)
*为两组患者入院后第1天、第14天Hb差值
组别 n Hb第1d 第14d Hb*(d1-d14)存活组46 132.30 ±22.43 124.33 ±16.86 9.22 ±19.71死亡组 46 124.57 ±24.83 102.09 ±22.25 22.49 ±23.72 P值 >0.05 <0.05 <0.05
2.2 92 例乙型肝炎SACLF患者 Hb与 TBil、MELD的检测结果及其相关性分析 92例SACLF患者Hb为 (113.21 ± 22.59) g/L,TBil 为 (342.24 ±197.22) μmol/L,MELD 为 (23.07 ±9.14);Hb 与TBil(r=-0.508,P <0.05) 呈负相关,与 MELD评分 (r=-0.538,P<0.05) 呈负相关。
3 讨论
乙型肝炎SACLF是在慢性乙型肝炎的基础上出现亚急性肝功能失代偿。在我国约90%的肝衰竭患者为慢性肝病基础上发生的急性或亚急性肝衰竭,其中85%由HBV感染引起[3],肝脏功能状态是决定肝衰竭患者预后最直接、最重要的因素。而在众多肝衰竭预后指标中,以2001年Kamath等[4]提出MELD评分能更准确地评估肝衰竭及终末期肝病患者预后以及3个月内的病死率,MELD评分≤9者病死率为4%,10~19分者病死率为27%,20~29分者病死率为76%,30~39分者病死率为83%,≥40分者病死率为100%。
本研究结果表明,两组患者在Hb下降幅度方面比较差异具有统计学意义 (P<0.05);92例乙型肝炎SACLF患者的Hb与TBil、MELD评分均呈负相关。原因可能有两点:一是红细胞生成减少,①肝衰竭早期,机体T、B细胞功能亢进,可产生骨髓细胞自身抗体,进而破坏或抑制造血细胞,导致造血功能障碍[5]。②随着病程进展,肝细胞进行性坏死,肝脏储备叶酸、维生素B12、铁等造血物质下降,使得Hb合成下降。③肝脏是红细胞生成素肾外分泌的主要场所,肝衰竭时,大量肝细胞坏死,红细胞生成素明显减少,使得生成Hb的上游物质减少。④肝衰竭时由于内毒素血症的刺激,胃肠功能减退,使营养物质如叶酸、铁等吸收减少,造血原料减少。Hb生成减少。二是红细胞破坏过多,①行人工肝治疗的患者在血液流经血泵及人工管路等处时易形成涡流,使红细胞的切变力改变,变形能力下降,当通过透析膜孔时,一些变形能力差的红细胞被阻隔在膜孔内,继而被破坏。②血浆置换以及频繁的血浆输注后可出现Hb下降,其原因可能与迟发型输血反应有关,由于大量血浆输注导致自身抗体产生而发生自身免疫性溶血,继而引起Hb下降[6]。③肝衰竭时,机体产生大量氧自由基而形成脂质过氧化损伤,红细胞膜脂质不饱和脂肪酸对氧自由基氧化极敏感,易产生有细胞毒性的脂质过氧化物,导致膜蛋白和Hb受损[7]。④肝衰竭时,机体存在不同程度的细菌或真菌感染,感染又会加重贫血的发生。⑤肝衰竭时,由于肝脏不能将机体产生的有毒物质,如内毒素、胆红素等清除,易造成机体内环境紊乱,红细胞生长环境恶化,使红细胞破坏增加,引起Hb下降。在本研究中,Hb与 TBil、MELD的相关性偏小 (r=-0.508,r=-0.538),这与刘波等[8]报道的Hb与TBil相关性分析的结果有差别。本研究相关系数小,可能与样本量小有关,应扩大样本量进行进一步的研究。
综上所述,随着肝衰竭患者病情恶化,外周血Hb含量逐渐下降,由此,可将外周血Hb含量作为评估肝衰竭患者预后的一个良好指标,并为临床决策提供指导依据。
[1]侯乐声,宋佩辉,陈楚昂,等.重型肝炎预后因素分析 [J].汕头大学医学院学报,1999,12(3):19-21.
[2]中华医学会感染病学分会肝衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组.肝衰竭诊疗指南[J].中华内科杂志,2006,45(12):1053-1056.
[3]刘晓燕,胡瑾华.1977例急性、亚急性、慢加急性肝衰竭患者的病因及转归分析[J].中华肝脏病杂志,2008,16(10):772-775.
[4]KAMATH PS,WIESNER RH,MALINCHOC M,et al.A model to predict survival in patients with end-stage liver diseas[J].Hepatology,2001,33(2):464-470.
[5]叶任高主编.内科学[M].第6版.北京:人民卫生出版社,2006:558-563.
[6]LIZZA C,MYERS J.BLOOD GROUPS.In:Petz LD(ed):Clinical practice of transfusion medicine [M].3rd ed.New York:Churchill Livingstone Inc,1996:80.
[7]HESS JR,HILL HR,OLIVER CK.Alkaline CPD and the preservation of 2,3-DPG [J].Transfusion,2002,42:747-52.
[8]刘波,陈从新,郭顺明.慢性肝炎重度和慢性重型肝炎患者红细胞及血小板参数变化及意义 [J].实用肝脏病杂志,2004,7(2):89.
