两种参考值用于诊断妊娠期妇女甲状腺功能的比较研究*
2011-07-21杨鹤超丁文娟MehariGebreMedhin阎玉芹陈祖培
杨鹤超 钱 明 丁文娟 Mehari Gebre-Medhin 阎玉芹 陈祖培
妇女妊娠期甲状腺功能状况对其子女的智力和精神运动正常发育起着重要的作用,及时诊治孕妇甲状腺疾病能防止危害的发生[1]。然而,健康妊娠妇女在不同妊娠阶段甲状腺激素水平呈现特殊的生理性变化,故采用普通非妊娠甲状腺激素参考值范围(成人标准)判断孕妇并不合适,研制适合妊娠妇女的标准非常必要。目前,针对特定公司生产的检测试剂盒,阎玉芹等[2]已经研制出正常孕妇各妊娠期的甲状腺激素参照标准(阎氏标准)。故本研究采用此标准,并应用相同的检测试剂盒,以新疆阿克苏地区妊娠早、中、晚期的孕妇为研究对象,验证阎氏标准。
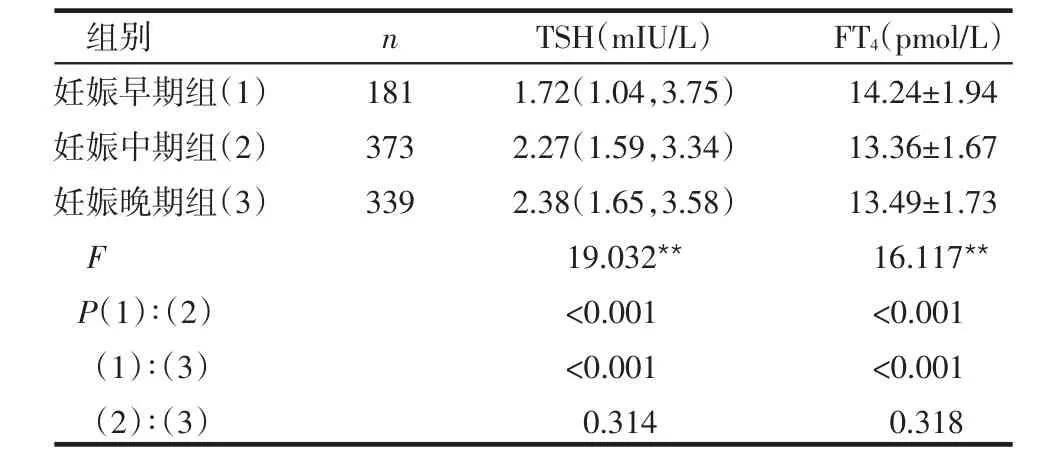
表1 各妊娠期TSH、FT4含量比较
1 对象与方法
1.1 研究对象 调查新疆维吾尔自治区阿克苏地区拜城、乌什2个县的察尔齐、大桥、米吉克、托克逊、温巴什、牙满苏、阿克托海、火箭和依麻木共9个乡。对该地区孕妇进行入户调查,调查时间从2008年11月—2010年5月。纳入标准:维吾尔族、农民、年龄18~35岁、本地居住1年以上、自述没有严重的临床疾病、签署知情同意书。最终共获得有效样本893例,占当地同期孕妇总数的73.4%,其中235例孕妇能够连续追踪2个相邻的妊娠时段(早~中期或中~晚期,约3个月),并接受甲状腺激素检测。所有样本中,妊娠早(0~13周)、中(14~27周)、晚期(28~40周)分别为181例、373例和339例。在比较2种参考标准时,以符合率和Kappa值为评价指标。
1.2 实验室检测指标 采集研究对象静脉血标本,分离血清,静置-70℃保存待测。促甲状腺激素(thyroid stimulating hormone,TSH)和游离甲状腺素(free thyroxin,FT4)采用德国Bayer自动化学发光免疫测定仪(ACS:180)及其诊断试剂盒,由天津医科大学总医院特检中心完成检测工作。
1.3 TSH、FT4正常值参考范围 由 天津医科大学总医院特检中心提供成人参考值范围,其中血清TSH为0.3~5.0 mIU/L,FT4为11.5~23.5 pmol/L。阎氏标准按早中晚孕期分别制定,妊娠早期TSH 0.05~4.5 mIU/L,FT411.8~21.0 pmol/L;妊娠中期分别为0.03~4.5 mIU/L,10.6~17.6 pmol/L;妊娠晚期分别为0.5~4.5 mIU/L,9.2~16.7 pmol/L。亚临床甲状腺功能减退(亚甲减)的诊断标准为TSH高于正常值范围的上限,同时,FT4在正常范围。甲状腺功能减退(甲减)诊断标准为TSH高于正常上限,且FT4低于正常值下限。单纯低游离甲状腺素血症(低T4血症)是指TSH在正常范围内,FT4低于正常值下限。
1.4 统计学处理 运用SPSS 11.5进行统计分析,正态分布的计量资料采用均数±标准差(±s)表示,非正态分布的计量资料采用中位数(M)和P25、P75表示。对早中晚期血清TSH、FT4水平进行单因素方差分析,两两比较采用LSD-t检验。2种标准诊断的患病率比较应用McNemar方法进行χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各妊娠期孕妇TSH、FT4比较 妊娠早期TSH低于妊娠中期和晚期,差异有统计学意义(P<0.01),而妊娠中、晚期TSH水平差异无统计学意义。FT4在妊娠早期水平高于妊娠中、晚期水平(P<0.01),在妊娠中、晚期水平差异无统计学意义,见表1。
2.2 2种标准对孕妇亚甲减的患病率及对标准的评价 阎氏标准和成人标准诊断亚甲减的患病率分别为10.5%(94/893)和7.5%(67/893),妊娠早、中、晚3期总患病率差异有统计学意义(χ2=4.977,P=0.026)。妊娠早、中、晚期成人标准诊断该病的患病率(3.9%、7.2%和9.7%)低于阎氏标准的诊断结果(6.6%、9.4%和13.9%),见表2。
2.3 2种标准对低FT4血症的患病率及对标准的评价 阎氏标准和成人标准诊断单纯低FT4血症的患病率分别为2.6%(23/893)和11.0%(98/893),差异有统计学意义(χ2=49.866,P<0.001)。妊娠早、中、晚期成人标准诊断的患病率分别为5.0%、12.3%和12.7%;阎氏标准诊断的患病率分别为6.6%、3.0%和0。符合率和Kappa值随孕龄的增加而逐渐降低,直至妊娠晚期Kappa值降为0,见表3。

表2 2种标准诊断妊娠各期亚甲减结果比较
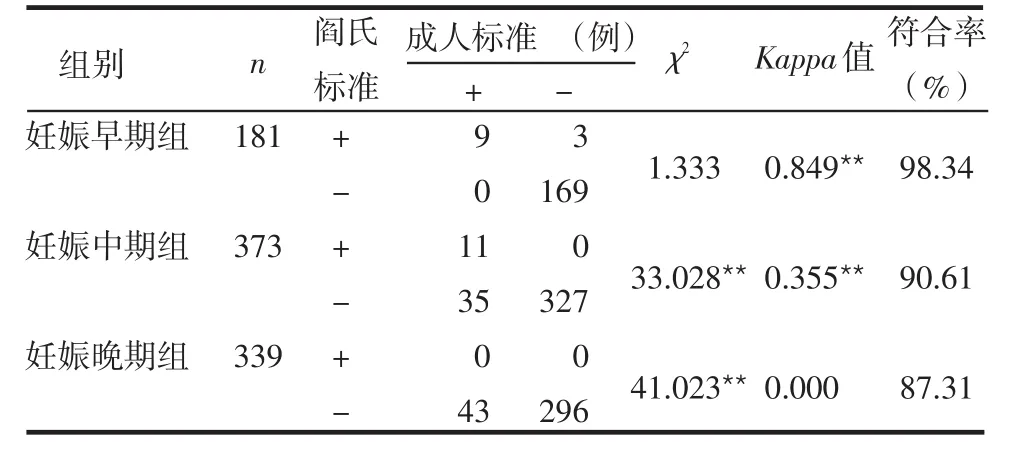
表3 2种标准诊断妊娠各期低FT4血症结果比较
2.4 2种标准对妊娠各期甲减的患病率及对标准的评价 阎氏标准和成人标准诊断甲减的患病率分别为0.6%(5/893)和1.1%(10/893),2种标准诊断妊娠妇女甲减的患病率总体上的差异无统计学意义(χ2=1.681,P=0.195),见表4。
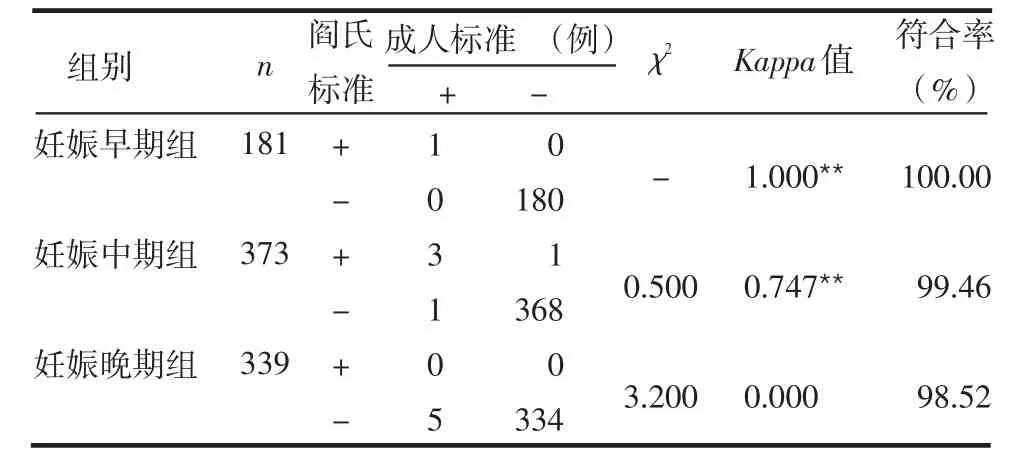
表4 2种标准诊断妊娠各期甲减结果比较
2.5 2种标准前后2次诊断的一致性比较 采用阎氏标准在相邻2个妊娠期对同一孕妇进行诊断,结果表明阎氏标准前后2次诊断的一致性达到中度一致,其诊断结果具有一定的稳定性。而按成人标准前后2次诊断结果的一致性较低,见表5。

表5 2种标准前后2次诊断的一致性比较
3 讨论
妊娠期间母体甲状腺激素对维持胎儿正常脑发育,特别是对主管语言、听觉和智力的大脑皮质的发育尤其重要。胎儿早期甲状腺尚无功能,24孕周之后才开始分泌甲状腺激素,后水平逐步升高。此前,完全依赖于母体供给。之后,母亲甲状腺激素仍在影响胎儿的发育。妊娠妇女出现甲减会影响其子女智力和精神运动的正常发展[3]。近年来,妊娠期亚甲减和低T4血症对胎儿脑发育影响受到广泛的关注[4]。对妊娠期甲状腺功能异常的母亲进行早期(孕期前4个月)治疗可以减少甚至避免其对子女脑发育的损伤[5]。由于妊娠妇女甲状腺激素具有独特的生理变化,成人标准已不适合妊娠妇女,制定不同妊娠时段的参考值有助于减少对妊娠妇女甲状腺功能异常的漏诊和误诊,从而为临床治疗提供可靠依据。
妊娠早期妇女体内人绒毛膜促性腺激素(hCG)明显升高,其与TSH有相同的α亚单位,以及相似的β亚单位和受体亚单位,产生类TSH作用,从而使孕妇的TSH分泌受到抑制。TSH水平在妊娠早期最低,中期以后逐渐回升。本研究显示妊娠3个时期TSH水平的变化与理论研究结果一致。采用阎氏标准诊断的亚甲减患病率高出成人标准3.0%,差异有统计学意义(P<0.01),亦即采用成人标准诊断亚甲减可能造成一定程度的漏诊,国内和国外研究也分别报道过采用成人标准诊断妊娠妇女会出现2.7%和3.6%的漏诊率[6]。本研究表明,相对应妊娠中期的诊断结果,在妊娠早期和晚期时采用成人标准更易出现对亚甲减的漏诊,提示妊娠早、晚2期在使用成人标准诊断妊娠妇女的甲状腺功能正常时,应慎重对待。孕妇体内FT4变化受到雌激素和体液增加等因素的影响。孕妇雌激素水平增高,肝脏合成甲状腺素结合球蛋白(TBG)增加,使得血浆中血清总甲状腺素(TT4)和总三碘甲状腺原氨酸(TT3)浓度升高;而FT4和FT3浓度降低,这一趋势随孕龄增加在中晚期表现得更为明显。本研究显示FT4浓度在妊娠中期明显下降,与既往研究结果基本一致[7]。国内有学者报道在妊娠晚期采用成人标准诊断低FT4患病率达51.5%,认为用成人标准可能造成低FT4血症的误诊[8]。本研究采用阎氏标准诊断低FT4血症的患病率低于成人标准的结果,特别是妊娠中晚期患病率有明显不同,进一步提示若用成人标准可能出现对低FT4血症的误诊。笔者认为,采用成人标准诊断容易造成误诊可能与妊娠晚期FT4浓度处于妊娠期低谷有关,因此,妊娠中晚期不宜使用成人标准诊断低FT4血症。此外,2种标准诊断妊娠妇女甲减的患病率总体上没有差异,而晚期的诊断差异可能与FT4在晚期下降过快有关。
阎氏标准在相邻的2个孕期诊断甲状腺异常结果的一致性达到0.423,明显优于成人标准检测结果,表明阎氏标准进行分期诊断更符合健康妊娠妇女甲状腺激素的变化。
[1]Abalovich M,Amion N,Barbour LA,et al.Management of thyroid dysfunction during pregnancy and postpartum:an endocrine society clinical practice guideline[J].J Clin Endocrinol Metabolism,2007,92(8):1-27.
[2]阎玉琴,董作亮,董玲,等.正常孕妇早中晚孕期的甲状腺激素参考值范围[J].中华内分泌代谢杂志,2008,24(6):609-612.
[3]Williams GR.Neurodevelopmental and neurophysiological actions of thyroid hormone[J].J Neuroendocrinol,2008,20(6):784-794.
[4]Gyamfi C,Wpner RJ,D’Alton ME.Thyroid dysfunction in pregnancy:the basic science and clinical evidence surrounding the controversy in management[J].Obstet Gynecol,2009,113(3):702-707.
[5]Springer D,Zima T,Limanova Z.Reference intervals in evaluation of maternal thyroid function during the first trimester of pregnancy[J].Eur J Endocrinol,2009,160(5):791-797.
[6]Stricker R,Echenard M,Eberhart R,et al.Evaluation of maternal thyroid function during pregnancy:the importance of using gesta⁃tional age-specific reference intervals[J].Eur J Endocrinol,2007,157(4):509-514.
[7]Mandel SJ,Spencer CA,Hollowell JG.Are detection and treatment of thyroid insufficiency in pregnancy feasible[J]?Thyroid,2005,15(1):44-53.
[8]朱素娟,金行一,徐为民,等.杭州市妊娠妇女尿碘及甲状腺功能分析[J].中华内分泌代谢杂志,2008,24(6):613-615.
