经阴道超声筛查子宫内膜息肉的误、漏诊分析
2011-06-21王梦君
王梦君
(郴州市第一人民医院超声科,湖南 郴州 423000)
子宫内膜息肉是一种常见妇科宫腔内病变,多以不规则阴道出血,甚至绝经后阴道出血等症状就诊,阴道超声具有对病变敏感、无创性、价格低廉、可重复等[1]特点,是对宫腔内病变进行鉴别诊断的一种较实用方法,较之宫腔镜检查,其在临床应用具有普遍性。现将105例子宫内膜息肉病例的阴道超声检查结果进行分析,探讨经阴道超声筛查子宫内膜息肉误、漏诊原因。
1 资料与方法
1.1 一般资料 选取2007年6月至2010年12月我院经手术后(宫腔镜或子宫全切术)标本病理检查证实子宫内膜息肉105例,年龄20~65岁,平均42.5岁。105例子宫内膜息肉患者中,75%的病例(79/105)出现阴道不规则出血症状(9例为绝经后阴道出血),不孕占5.7%(5/105),阴道分泌物增加占9.5%(10/105),下腹痛占3.8%(4/105),闭经占1.9%(2/105),肾性高血压1%(1/105),无症状体检占3.8%(4/105)。
1.2 方法 使用HDI3500彩色多普勒超声检测仪,经阴道超声探头频率7.5 MHz,常规进行子宫体及宫颈的横切面、纵切面多角度扫查,仔细观察宫颈,宫体及双侧宫角,子宫内膜厚度,病变位置、大小、数目、边界、形态、内部回声等,必要时利用彩色多普勒观察病变内部及周边血流情况。计算阴道超声诊断符合率、误诊率、漏诊率。对误、漏诊病例阴道超声图像与宫腔镜、病理检查结果对照并进行分析。
2 结果
105例子宫内膜息肉患者中,经阴道超声检出子宫内膜息肉76例,符合率为72.3%(76/105)。阴道超声表现:多为凸向宫腔内的实性稍高回声~低回声团块,边界清,形态呈圆形或椭圆形,部分病例局部宫腔线受推挤向一侧偏移,团块最大直径约38 mm,最小直径约5 mm。可见细小分枝状血流信号自内膜基底层伸入团块内30例,团块内血流信号分布如星点状21例,以上51例收缩期峰值流速:(11.7±0.4)cm/s,阻力指数(RI):(0.52±0.3)。余25例未见血流信号显示。
误诊病例17例,误诊率为16.1%(17/105),阴道超声误诊为黏膜下肌瘤8例(见图1A),超声表现为低回声或混合回声团块,团块直径均30~40 mm,多有血流信号,RI:(0.58±0.3),病理结果示息肉合并感染4例,腺肌瘤型息肉1例,余3例为息肉形成。误诊为子宫内膜增厚3例,内膜厚度分别为15 mm、15 mm、35 mm(见图1B),回声不均匀,以高回声为主,有少量血流信号,RI:(0.60±0.3),宫腔镜发现宫角、宫腔内1 cm大小息肉状赘生物2例,经病理证实,1例直接经病理证实分泌象子宫内膜伴小息肉形成。误诊为子宫内膜癌5例,均为绝经后出血患者,其中2例表现为宫腔内边界不清的混合性包块,3例内膜增厚(厚度分别为8 mm、10 mm、12 mm),均伴有血流信号,RI:(0.47±0.2)(见图1C),经病理证实除1例为腺瘤型息肉外,余均为子宫内膜息肉形成。误诊为炎性渗出物1例(见图1D),为低回声团块伴宫腔积液,边缘不光滑,无血流信号显示。宫腔镜检见赘生物表面有脓性物,病理证实为息肉伴慢性炎症。
超声漏诊12例,漏诊率为11.4%(12/105),12例病例中超声诊断宫腔积液2例,子宫肌瘤及腺肌症4例,宫腔内节育器2例,先天子宫畸形(双角子宫)2例,另2例超声未见任何异常。均与术后所见相符,但其中4例伴宫颈管息肉,余8例均有宫腔内或宫角处小息肉。
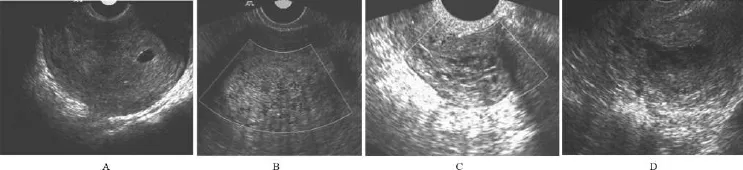
图1 阴道超声声像图表现
3 讨论
子宫内膜息肉由子宫内膜腺体上皮与间质组成,其病理分型为:源于成熟型子宫内膜息肉(功能性内膜息肉),源于未成熟型内膜息肉(非功能性内膜息肉),其中非功能性息肉按组织类型又可分为退化型息肉、典型型息肉、腺肌瘤样息肉、腺瘤型息肉。绝经后息肉近半数呈囊腺型增生[2],即为退化型息肉。子宫内膜息肉的发生不但受体内激素的影响,而且药物、高血压、肥胖等因素也可导致其发生变化。典型子宫内膜息肉阴道超声诊断表现较为特异,诊断符合率高。二维图像表现为宫腔内高回声、等回声、低回声的结节样病变,大小不一,回声以高回声居多,多为舌状,与宫腔形态相似,周边内膜分界明显,彩色血流一般为来自内膜基底层的血流信号进入结节,呈分枝状,因血供并不丰富,部分息肉彩色多普勒只能探测到结节内星点状的血流信号,甚至较小的息肉不能检测到血流信号。更为重要的是,不典型子宫内膜息肉受各种因素影响,其阴道超声表现并不如上所见特异,误诊、漏诊比率较高,为进一步提高阴道超声诊断的准确性,有必要针对误、漏诊情况进行分析总结。
3.1 误诊原因分析
3.1.1 子宫黏膜下肌瘤 宫腔内发现息肉稍大,内部回声为不典型,为低或无回声伴有血流,特别是腺肌瘤型息肉,杂有平滑肌成分于息肉组织中,回声较为杂乱;或者息肉合并感染、出血时,其内部回声也会出现低回声或无回声,以上情况需与子宫黏膜下肌瘤鉴别。子宫内膜息肉一般源于子宫内膜基底层或功能层,以源于内膜基底层较多,仅可见自内膜层进入息肉内的分枝状血流信号。黏膜下子宫肌瘤是来源于子宫肌层的肿块,突向宫腔,黏膜覆盖其上。因子宫肌层血管较为丰富,肌瘤的血管相对稍粗,超声血流信号显示较为丰富,且多为环绕状。检查者在遇到息肉回声无特异性,无法与黏膜下子宫肌瘤鉴别时,可仔细、反复观察息肉与内膜、肌层的关系、血流信号分布特点等。
3.1.2 子宫内膜增厚 增厚的子宫内膜与息肉来自子宫内膜同一层组织,以致小息肉与周围内膜组织无明显声阻抗差,通过超声二维图像无法区分息肉与内膜的边界。应详细了解患者月经周期情况及有无特殊用药史、高血压史等,建议经后3~7 d复查,排除增厚子宫内膜的影响。据文献报道,增生早期经阴道超声检出内膜息肉高达87.9%,特别是可以提高较小息肉的检出率[3-4]。
3.1.3 子宫内膜癌 增厚的子宫内膜回声不均匀,以无回声与低回声混合存在,或者表现为混合性包块,检测到稍低阻的特殊动脉血流信号,结合患者为绝经后出血症状,一般会直接考虑子宫内膜恶性变,本观察组5例病例属于此种情况。但是内膜癌患者绝经后出血伴阴道流液持续时间长,颜色淡红,有恶臭味;超声声像图表现为宫体异常增大,增厚的内膜除回声不均匀,边界与宫体肌层分界不清,同时内膜癌血流信号分布亦较子宫内膜息肉丰富,较为紊乱,RI值低于0.45才有参考价值[5],本观察组病例RI值(0.47±0.2)略高于此数值,且血流信号并不丰富。检查者应理顺思路,结合临床,不能盲目定性,建议借助宫腔镜检查获取病理组织进行病检,是较为严谨的诊断程序。
3.1.4 宫腔内炎性渗出物 多有宫腔手术史,阴道分泌物较多,检查者仔细询问病史可排除。
3.2 漏诊原因分析 因子宫内膜息肉病理分型不同,其回声表现也不同,囊腺型子宫内膜息肉超声表现内部回声呈无回声,合并宫腔积液无回声时无法分辨;宫腔形态发生异常,如先天子宫发育异常、子宫肌瘤或腺肌症改变子宫形态、宫腔内节育器的多次内部混响伪像干扰,将对位置较隐蔽的小息肉不易检出,其血流信号显示更是受到影响;检查者经验不足或操作方法不当,仅注意或满足于宫体病变的检查,未仔细观察宫角位置的异常;且宫颈管组织致密,回声与息肉回声相似不易辨别,忽略对宫颈的扫查。
通过对本组病例分析,虽然阴道超声筛查典型子宫内膜息肉符合率较高,但是对于不典型息肉其误、漏诊的原因并不少见。为减少误、漏诊的发生,检查者不能只局限于典型子宫内膜息肉超声声像图的分析,应注意不典型息肉与其他相关疾病鉴别,同时具备一定的相关临床及病理知识;扫查时切面应该完整、到位,尽量防止遗漏,检查流程应该有序,规范,对于高度怀疑恶性变者,诊断时应严谨、周全,可建议进一步行宫腔镜获取病理组织进行病检。对于阴道出血症状较为严重,但超声不能检出任何异常者,亦可建议再进一步行宫腔镜检查;临床症状不典型者,切不可大意,需经过反复检查后再做结论。
[1]邓庆梅.经阴道超声对56例宫腔病变鉴别诊断的临床价值[J].重庆医学,2009,38(7):855-856.
[2]陈乐真.妇产科诊断病理学[M].北京:人民军医出版社,2002:178-179.
[3]胡 越,朱世钗,耿筱虹.经阴道超声诊断子宫内膜息肉的价值[J].中华超声影像学杂志,2003,12(10):636-637.
[4]符俊娟.经阴道超声在诊断子宫内膜息肉的价值[J].海南医学,2007,18(4):137.
[5]周永昌,郭万学.超声医学[M].4版.北京:科学技术文献出版社,2003:1281.
