6 681例新生儿听力筛查结果分析
2011-06-05戴桂林李楚凌尹宝珠莫衬章谢小芬
戴桂林 李楚凌 尹宝珠 莫衬章 谢小芬
·研究报告·
6 681例新生儿听力筛查结果分析
戴桂林1李楚凌1尹宝珠1莫衬章1谢小芬1
目的 分析6 681例新生儿听力筛查结果。方法 对2008年3月~2010年3月出生的无高危因素新生儿4 454例(正常儿组)、高危因素新生儿2 227例(高危儿组)在出生后3~5天用DPOAE进行听力初筛,对未通过者42天时利用DPOAE+AABR进行复筛,复筛仍未通过者3月龄时借助耳内镜+声导抗(1 000 Hz)+ABR+DPOAE+CT进行初步诊断,对ABR波Ⅴ反应阈值大于35 dB n HL者于6月龄利用耳内镜+声导抗(1 000 Hz)+ABR+DPOAE+ASSR+CT或MRI进行确诊。确诊为听功能异常者8月龄时进行医学干预。结果 正常儿组初筛未通过133例,未通过率2.99%(133/4 454),高危儿组初筛未通过416例,未通过率18.68%(416/2 227);正常儿组复筛未通过6例,未通过率4.51%(6/133);高危儿组复筛未通过142例,未通过率34.13%(142/416)。高危儿组6月龄行听力学确诊异常者37例,占1.66%(37/2 227),其中,CT示内耳畸形3例,包括大前庭水管综合征1例,Mondini畸形1例,Michel畸形1例;听功能损伤家族史组、母孕期宫内感染组、颅面畸形组、低体重组、高胆红素血症组、母孕期应用耳毒性药物组、新生儿细菌性脑膜炎组、出生时的Apgar评分异常组、机械通气过长组、新生儿NICU≥48小时组、早产儿组听功能异常率分别为4.76%、10.08%、7.89%、1.23%、1.84%、2.00%、1.45%、1.12%、1.09%、0.75%、0.61%。无高危因素新生儿听力异常4例,占0.09%(4/4 454)。结论 高危新生儿听功能异常率明显高于正常儿,有高危因素的新生儿应列为新生儿听力筛查的重点监控对象。
新生儿; 听力筛查; 高危因素; 听功能
听功能异常是新生儿常见的出生缺陷,国外资料显示其发病率约为0.1%~0.3%,国内资料表明其发病率约为0.3%~0.5%[1]。我国每年约有2 000万新生儿出生,按国外的比例推算,每年至少约有2万听功能异常的新生儿出生。如不及时发现和干预,将严重影响患儿的语言认知和情感的发育,不但影响个人及家庭,而且累及社会[2];但如果能在新生儿期或婴儿早期及时发现,可通过声放大技术等方式重建其语言刺激环境,使语言发育不受或少受损害[3]。2008年3月~2010年3月,对广东省东莞市妇幼保健院6 681例新生儿进行了听力筛查,并进行了追踪分析,现报告如下:
1 资料与方法
1.1 临床资料 研究对象为2008年3月~2010年3月东莞市妇幼保健院出生的资料完整的6 681例新生儿(不包括在筛查不同阶段失访者),其中,具有以下听损伤高危因素的新生儿2 227例(高危儿组):①有先天性或迟发性儿童期听损伤家庭史21例;②母孕期有宫内感染史129例(风疹、疱疹、弓形虫、巨细胞、梅毒等);③颅面畸形(包括耳廓、外耳道畸形)38例;④出生的体重≤2 500克244例;⑤高胆红素血症217例[足月新生儿血清总胆红素>220.6μmol/L(12.9 mg/dl),早产儿>256.5μmol/L(15 mg/dl)];⑥有耳毒性药物使用史50例;⑦有细菌性脑膜炎69例;⑧出生时的Apgar评分异常(1分钟0~4分、5分钟0~6分)共89例;⑨机械通气时间过长(≥5天)182例;⑩新生儿需要进入危重症监护病房(NICU)≥48小时531例;○11早产儿657例。无听损伤高危因素新生儿4 454例(正常儿组)。
1.2 检测设备 丹麦MADSEN公司OTOflex100中耳分析仪、丹麦Capell A Plus诊断型全功能耳声发射仪、丹麦AccuScreen AABR、美国Smart Ep听觉诱发电位仪、美国Smart Ep听觉稳态诱发(ASSR)电位仪。
1.3 测试方法 测试前进行常规的外耳道检查,必要时借助耳内镜清除外耳道的胎脂、羊水、耵聍;DPOAE、ABR、ASSR及MEA测试均在婴儿吮奶或镇静后的睡眠状态下进行,3月龄以上婴儿使用10%水合氯醛口服液镇静,剂量为25 mg/kg,最大量不超过50 mg/kg。所有受检新生儿在出生后3~5天用DPOAE进行听力初筛,对未通过者于42天时利用DPOAE、AABR进行复筛,复筛仍未通过者3月龄时借助耳内镜、声导抗(1 000 Hz)、ABR、DPOAE进行初步诊断,对ABR波Ⅴ反应阈大于35 dB n HL者于6月龄时利用耳内镜、声导抗(1 000 Hz)、ABR、DPOAE、ASSR、CT或MRI进行确诊,确诊为听功能异常者8月龄时进行医学干预。对于高危儿初筛、复筛通过者,也应每3~6个月进行1次AABR监测直到3周岁。
畸变产物耳声发射(DPOAE)测试:以SNR>6.0 dB SPL为通过,测试9个频率且9个频率中5个频率通过为DPOAE通过标准。
听性脑干反应(ABR)测试:用短声刺激,以波V反应阈≤35 dB n HL为正常标准。
听性稳态反应(ASSR)测试:检测500、1 000、2 000、4 000 Hz的反应阈,平均反应阈>35 d B HL为听力异常标准。
声导抗测试:探测音为1 000 Hz,测试起始压力为+200 daPa,终止压力为-400 daPa,压力变化速度为200 daPa/s,方向由正到负,绘制出鼓室导抗图,连接图形+200 daPa起点和-400 daPa终点,以此为基线,根据该基线上方峰的数量对其图形进行分类,以存在正峰并且峰值大于0.16 mmho作为鼓室导抗图的正常标准[4]。
1.4 统计学方法 采用SPSS13.0统计软件对各听损伤高危因素组听功能异常率与正常组的数据进行χ2检验。
2 结果
2.1 正常儿初筛未通过133例,未通过率2.99%(133/4 454),复筛未通过6例,未通过率4.51%(6/133);高危儿初筛未通过416例,未通过率18.68%(416/2 227),复筛未通过142例,未通过率34.13%(142/416)。各组听力筛查结果及6月龄的听力诊断结果见表1。6月龄时确诊听力损失41例,其中单耳14例,双耳27例,轻度12耳,中度7耳,中重度19耳,重度17耳,极重度13耳。3月龄CT初步诊断时发现,部分婴儿的听功能异常是由于婴儿中耳炎性病变(如中耳腔羊水吸收缓慢、喂养姿势不当、上呼吸道感染等引起的中耳病变),经对症处理后,6月龄时行听力学诊断,听功能无异常。
2.2 6月龄影像学检查情况 高危儿组6月龄行颞骨CT检查发现内耳畸形3例,其中大前庭水管综合征1例,Mondinii畸形1例,Michel畸形1例。
2.3 确诊听功能异常后的干预情况 14例单耳听力损失患儿未进行干预;27例双耳听力损失者已有14例(包括3例中度、8例中重度、3例极重度)配戴助听器,并进行言语康复训练,5例已行人工耳蜗植入术,8例失访。
3 讨论
文中结果显示,高危儿组听力异常率为1.66%(37/2 227),远高于正常儿(0.09%,4/4 454),略低于国外资料报道的高危儿听力损伤的发病率(2%~4%)[5],其主要原因可能是本组资料中排除了初筛、复筛各阶段失访的部分新生儿,导致有一部分新生儿未进行听力筛查或部分可疑新生儿未进行诊断性检查。在听损伤高危因素组中各组听力障碍的发病率从高到低依次为:孕期宫内感染组(10.08%),颅面畸形组(7.89%),有听损伤家族史组(4.76%),耳毒性药物使用史组(2.00%),高胆红素血症(1.84%),细菌性脑膜炎(1.45%),低体重儿组(1.23%),出生时的Apgar评分异常组(1.12%),机械给氧(≥5天)组(1.09%),NICU≥48小时组(0.75%),早产儿组(0.61%),均高于正常儿组的0.09%。以上高危因素导致听力异常的原因如下:巨细胞病毒、风疹病毒等对耳蜗的感染以内淋巴系统的损害为主,病变部位包括血管纹、螺旋器、囊斑和壶腹嵴,一般以底回螺旋器损害最重[6]。各种外耳、中耳畸形及具有听损伤家族史导致的耳聋绝大部分是遗传性聋,包括隐性遗传和显性遗传[6],本组新生儿中即检出内耳畸形3例,其中大前庭水管综合征1例,Mondini畸形1例,Michel畸形1例。耳毒性药物如氨基糖苷类抗生素、袢利尿剂(利尿酸速尿)等可经孕妇胎盘进入胎儿体内造成听觉受损[7]。高胆红素血症患儿胆红素可以沉积于脑干神经细胞,抑制神经细胞膜生物功能和脑细胞能量代谢,并能降低脑内电活动,引起诱发电位变化,特别是脑干听觉诱发电位改变[8],同时,未结合胆红素也可在内耳毛细胞、耳蜗核沉积,引起外周性听力损失[9]。细菌性脑膜炎致耳聋是因为脑膜炎球菌有嗜神经特性,可直接侵犯神经干引起神经炎,亦可经内听道的神经血管周围间隙、耳蜗导水管,或由血行传播,经血管纹进入内耳,引起外淋巴系统细胞浸润,浆液纤维素浸出,螺旋器、螺旋神经节细胞变性崩解[7]。早产儿、低出生体重儿听力损失是由于其中枢神经系统发育不成熟,同时伴营养缺乏,钙、锌、铁等缺乏影响内耳淋巴离子环境的平衡,导致听力障碍[10]。内耳听毛细胞的血供来自动脉终末支,无侧支循环,易受体内外条件的变化而影响其舒缩,当患儿宫内窘迫时,耳蜗供氧不足,小血管痉挛,血流量减少,进而使耳蜗内外淋巴氧张力降低,加剧毛细胞缺氧性改变乃至整个螺旋器受损,酶的活性降低,导致细胞变性死亡致听力异常[11]。
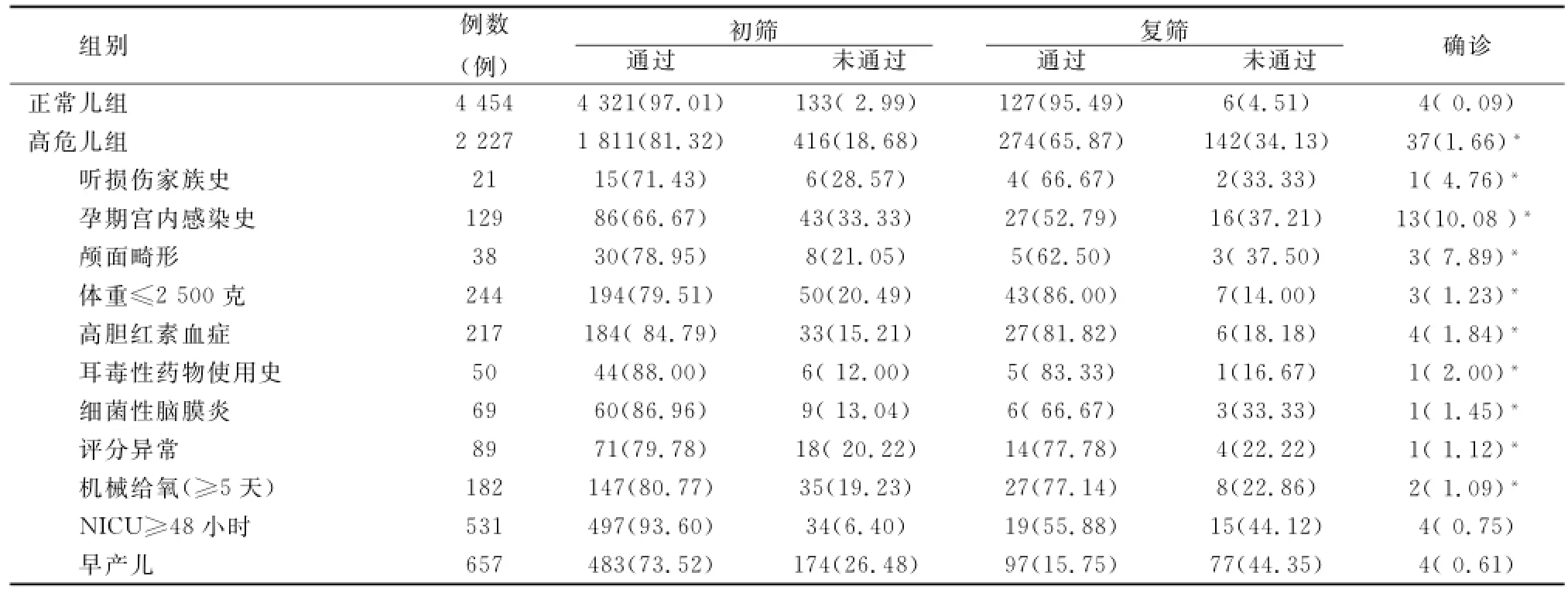
表1 6 681例新生儿听力筛查结果(例,%)
高危儿可发生迟发性听力损伤,因此应加大对高危儿听力状况的随访和监测力度,对听力筛查通过的高危儿也应进行定期监测,尽量使迟发性听力损伤儿童得到早发现及早干预。对高危儿即使初筛、复筛通过,也应该每3~6个月进行1次AABR监测至3周岁。由于高危新生儿中听力障碍的发病率明显高于正常儿,并有发生迟发性听力损失的危险,因此,必须重视对高危新生儿家长进行宣教,详尽地向他们解释复查随访的必要性,促使其定期复查。
1 韩德民.新生儿及婴儿听力筛查[M].北京:人民卫生出版社,2003.91~92.
2 柯肖枚,顾之平,吴蓉,等.婴儿听力筛选:方法与评价[J].耳鼻咽喉-头颈外科,1996,3:330.
3 Yoshinaga-Itano C,Sedey AL,Coulter DK,et al.Language of early-and later-identified children with hearing loss[J].Pediatrics,1998,102:1 161.
4 Purdy SC,Williams MJ.High frequency tympanometry:A valid and reliable immittance test protocol for young infants[J].New Z Audiol Bulletin,2000,10:8.
5 Erenberg A,Lemons J,Sia C,et al.Newborn and infant hearing loss detection and intervention[J].American Academy of Pediatrics,1999,103:527.
6 姜泗长.耳科学[M].第2版.上海:上海科学技术出版社,2002.830~831.
7 孔维佳.耳鼻咽喉头颈外科学[M].北京:人民卫生出版社,2005.509~511.
8 李云珠,夏振炜.新生儿黄疸及胆红素脑病发病机理的研究进展[J].中国实用儿科杂志,1997,12:73.
9 Oysu C,Aslan I,Ulubil A.Incidence of cochlear involvement in hyperbilinubinemic deafness[J].Ann Otol Rhinollaryngol,2002,111:1 021.
10 Msall M.Neurodevelopmental surveillance in the first 2 years after extremely preterm birth:Evidence,challenges,and guidelines[J].Early Hum Dev,2006,82:157.
11 Amatuzzi MG,Northrop C,Libeman MC,et al.Sective inner hair cell loss in premature infant and cochlear pathological patterns from neonatal intensive care unit autopsies[J].Arch Otolaryngol Head Neck Surg,2001,127:629.
(2010-11-29收稿)
(本文编辑 李翠娥)
10.3969/j.issn.1006-7299.2011.05.024
R764.04
A
1006-7299(2011)05-0465-03
1 广东省东莞市妇幼保健院耳鼻咽喉头颈外科(东莞 524000)
