膈下脓肿CT特征及其临床表现
2010-12-11王伯胤
王 华 王伯胤 文 阳
(绍兴市人民医院,浙江 绍兴 312000)
膈下间隙较为复杂,从解剖学基础看是位于膈与横结肠及其系膜之间的区域。根据该间隙与肝和脾的位置关系,可分为右侧较大的肝周间隙和左侧较小的脾周间隙,肝周间隙被镰状韧带又可再分为右肝上间隙和左肝上间隙,被肝圆韧带又分为右肝下间隙与左肝下间隙;脾周间隙可分为胃脾隐窝、脾肾隐窝等,胃脾隐窝位于脾的胃面与胃、胃脾韧带之间,脾肾隐窝位于脾与脾肾韧带、肾上腺的上极之间。对脓液积聚在一侧或两侧的膈肌下、横结肠及其系膜的任何间隙内者,均通称为膈下脓肿。膈下脓肿原发性感染较少见,绝大多数是由于手术后腹腔内器官化脓性感染,空腹脏器穿孔所致的腹膜炎引起的并发症。现对本院2006年3月~2009年3月资料完整的17例针对其CT表现进行报道。
1 资料与方法
1.1 一般资料 本组17例中男14例,女3例,年龄27~72岁,平均48岁。其中9例经穿刺抽出脓液而得到确认,手术确诊8例。临床表现:上腹痛12例(70.5%),发热14例(82.3%),白细胞升高8例(47.1%);伴随相关病因:近期有过腹部手术史7例(41.2%),消化道穿孔3例(17.6%),胆道结石、炎症4例(23.5%),胸腔化脓感染2例(11.7%),原因不明1例(5.8%)。
1.2 检查方法 CT扫描机型为西门子Somatom plus4层和GE light speed16层螺旋CT,电压120 kV,210~250mA,扫描层厚3.75~10mm,全部病例行CT平扫+上腹部双期增强扫描,动脉期延迟25秒,门脉期延迟60秒。对比剂为非离子型欧乃派克(300mgI/mL)100ml,采用高压泵注射器,经肘静脉注入,注射速度3ml/s。
2 结 果
2.1 CT平扫 脓肿呈椭圆形或梭形液样占位包块11例,形态不规则3例,环右肝液性低密度灶3例,其中2例伴有较大液平;病灶内含有气泡影4例。按解剖位置分:脓肿位于肝周间隙13例,其中位于右肝上间隙7例,左肝上间隙3例,左肝下间隙2例,另有1例脓肿巨大,从右肝上一直向下延伸至右肝下间隙;位于脾周间隙4例,脓肿分别可见于脾肾隐窝、脾胃隐窝内(图1)。合并胸腔积液患者9例。
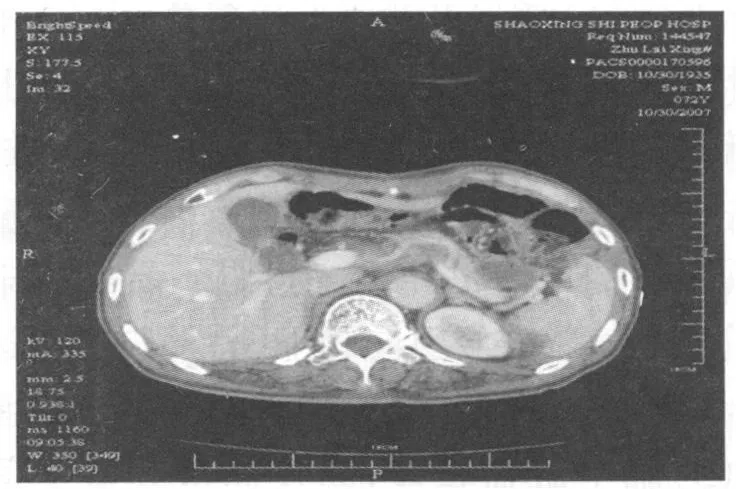
图1 胃癌术后患者,位于脾胃隐窝及脾肾隐窝处可见低密度液性占位包块影,壁厚且毛糙,同周围组织分界不清楚。
2.2 双期增强后扫描 见明显脓肿壁的有14例,厚度约1~3mm,脓肿壁呈轻到中度强化,部分脓肿边缘毛糙。5例脓腔中央密度均匀、呈液样无增强,CT值约13~28Hu,5例脓腔内见有明显分隔,增强后分隔强化明显;10例脓肿在增强后扫描可观察到清晰周围组织压缩边缘。2例肝周间隙脓肿边缘肝实质在动脉期扫描可见较明显不规则强化,而在门脉期消失,呈现一过性强化现象(图2、图3)。

图2 、3 脓肿呈环右肝上间隙伴液平、薄壁水样低密度占位,患者为胃肠道穿孔并发腹膜炎,手术抽出脓液约200ml。动脉期扫描脓肿边缘肝实质可见明显高于周围肝实质的异常强化(如箭头所示),而门脉期扫描此现象消失,呈现一过性强化。
3 讨 论
3.1 病因及临床表现 膈下脓肿属腹腔脓肿的一种,病因多样,但常继发于腹部手术、胆系炎症及消化道溃疡穿孔等,是一种比较严重的外科并发症。从本组观察,14例患者源于上述现象,占82.4%,其中位于肝周间隙的脓肿同肝脏相关手术及肝内胆管系统炎症破溃感染及消化道穿孔有很大关系,而4例左膈下脓肿中有2例为胃癌术后患者。膈下容易出现脓肿的原因可能为:(1)膈下具有较丰富的淋巴管网易使感染液引向膈下,另外与横膈运动产生负压也有关;(2)仰卧时,膈下间隙处于腹膜的最低位;(3)膈下脏器较多,易使脓液积聚其间。通常,膈下感染后治疗及时脓肿多数能消退,仅30%形成局限性脓肿,膈下脓肿一旦形成,可出现明显的全身及局部症状。全身症状表现为初期弛张热,以后持续高热,也可为中等程度的持续发热,并逐渐出现乏力、衰弱、盗汗、厌食、消瘦、白细胞计数升高。局部症状:脓肿部位可有持续钝痛,深呼吸时加重。疼痛常位于近中线的肋缘下或剑突下,脓肿位于肝下靠后方可有肾区痛。有时可牵涉到肩、颈部。脓肿形成后如不及时引流,可导致严重感染,而且较大脓肿可破入胸腔、肺或腹腔,从而导致脓胸、肺脓肿和腹膜炎,可并发脓毒性休克或多脏器衰竭,文献报道总死亡率可达53%[1]。因此,及时诊断膈下脓肿并行穿刺引流对治疗有着重要作用。
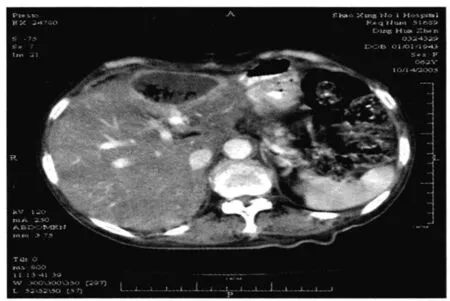
图4 为胃癌术后患者,脓肿位于左肝上前间隙,增强后可见明显强化脓肿壁,病灶中心低密度液体影中可见多发小气泡影。
3.2 CT诊断 膈下小脓肿诊断较为困难,CT诊断的要点为:(1)病灶内积气:本组6例(占35%),4例表现为多发小气泡状(图4),2例见较大液平(图5),病理上小气泡多因脓肿混合产气菌感染引起,而较大的液平面多考虑肠道穿孔所致。结合本组观察,2例脓肿伴较大气液平面均为胃肠道溃疡穿孔患者。积气对诊断意义较大,高度提示脓肿可能,但也并非特异性,包裹性积液也可存在液平,气体可由术后残留所致。既往作者观察到1例为肝癌术后肝周包裹性积液含液平(图6),误诊为右肝上间隙脓肿。多数情况下,低密度的病灶中出现气泡影或液平首先应考虑脓肿;(2)脓肿壁:本组17例中14例(占82%)在增强后显示明确的脓肿壁,呈轻到中度强化,壁厚度大小不等,约1~3mm,边缘较毛糙,可能同外壁炎症渗出及邻近组织的炎性反应有关。病灶中央密度可均匀也可呈多房改变,本组5例增强后可见明显分隔呈多房性改变(图7)。6例中央密度均匀,CT值为13~28Hu。增强扫描时脓肿壁明显强化,并高于周围组织结构,为脓肿较特殊的征象,对诊断意义较大;(3)周围组织结构受压缩边缘:本组5例位于右肝上间隙,2例肝外侧间隙及3例脾周间隙处脓肿在增强后均可见清晰的肝、脾压缩边缘,由于右肝上间隙脓肿处于右膈、右胁腹壁与肝凸面之间,肝实质相对较为柔软,因此可以形成明显的压缩压迹[2],此征象对于区分肝内与肝外病变有着重要意义。如脓肿较大,在横断面上则不易区分脓肿壁与肝压缩边缘,易误诊为肝内病变;(4)不典型膈下脓肿:从本组织观察,虽然绝大多数膈下脓肿具有上述三种征象,但仍有部分膈下脓肿仅从CT表现无法同积液作出区别。本组1例患者为胰腺炎术后,患者年龄大、体弱,术后相当长时间高烧,CT表现为肝周弧性液性低密度影,无其它任何脓肿特征,后经穿刺抽出脓液得到证实。

图5 患者有十二指肠溃疡史,脓肿巨大,位于肝上间隙外侧,向下延伸至右肝下间隙,内含大液平,首次穿刺即抽出脓液1000ml。

图6 为肝癌术后一月患者,包裹性积液位于前上间隙,内见液平存在,误诊为肝上间隙脓肿。仔细观察,增强双期扫描无强化壁。
3.3 鉴别诊断 从本组观察,CT对膈下脓肿诊断定位准确率高达100%,定性正确率近80%。由于膈下脓肿CT表现多样,需注意同膈下包裹性积液、肝脓肿、胰腺炎假性囊肿及膈下包虫病等相鉴别。(1)包裹性积液在平扫图像上和脓肿鉴别甚难,有时同样表现为液性占位包块,如再伴有液平存在则同脓肿区别更难。本组1例肝癌术后患者切口区边缘肝包膜下见积液并含液平,被误诊为肝上间隙脓肿。但如果注射对比剂增强扫描,包膜下积液通常周边包膜无强化(图6),而脓肿则可以见到强化较明显的脓肿壁,此征象对诊断作用较大,同时参考患者临床表现及其它相关检查对诊断能起到协助作用;(2)肝脓肿位于肝周间隙内且较大,导致典型肝压缩边缘不明显,难以区分为肝内或肝外病变时,易误诊为肝内病变。本组1例位于右肝上间隙上外侧脓肿(图8),由于脓肿壁与压缩边缘区别不明显,术前CT、B超均误诊为肝脓肿,需结合手术仔细鉴别;(3)胰腺炎假性囊肿与胰腺关系密切,多见于胰腺内部和胰周的囊性占位,多有急、慢性胰腺炎或手术、外伤史,壁厚度不均匀,可伴囊壁钙化。密度均匀时,接近于水;密度不均时可见出血、假包膜。另外,亦需注意同包虫病的区别,膈下肝顶包虫病多见于我国西北地区,并有动物接触史,其CT主要表现为膈下肝顶部单发或多发圆形及类圆形均匀水样密度病灶,边界清楚,壁稍厚可钙化。若有子囊则其在母囊内密度更低,呈车轮状分布于母囊周围,若内囊完全分离悬浮于囊液中,则可呈现“飘带征”等征象[3]。根据腹腔包虫病CT表现,特别是“囊中囊”“飘带征”等,再结合相关化验不难诊断。
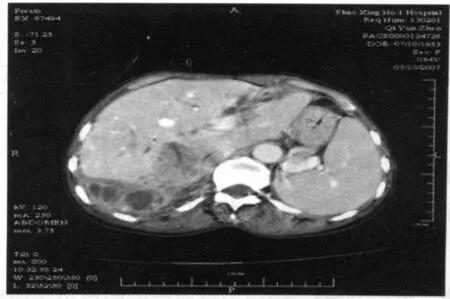
图7 脓肿位于后外侧,增强后呈分隔状强化,壁厚且明显。由化脓性胆管炎并发肝脓肿导致,术后证明。

图8 脓肿较大,位于肝周间隙上外侧,内密度均匀,增强后壁强化明显,边缘毛糙。肝受压缩压缩边缘与脓肿壁区别不明显,术前误诊为肝脓肿。
[1] 周康荣.腹部CT.上海:上海医科大学出版社,1994:233
[2] 李果珍,戴建平,王仪生.临床CT诊断学.北京:中国科学技术出版社,1994:541
[3] 赵振国,青科,张拓塞,等.腹腔包虫病的CT诊断(附八例报告).中华放射学杂志,1998,32(4):272
