中医辨证配合依巴斯汀治疗慢性荨麻疹的临床研究
2010-12-04王坤刘爱民
王坤,刘爱民
(1.焦作市第二人民医院,焦作454000 2.河南省中医院,郑州450002)
荨麻疹(urticaria)中医称为“瘾疹”,俗称“风疹块”,是皮肤科常见病、多发病。持续6周以上者称为慢性荨麻疹。中医治疗慢性荨麻疹具有悠久的历史和治疗优势,辨证论治和整体观念是认识和治疗本病的有效方法。因本病疗程较长,单纯中医治疗病人依从性欠佳,因此,我们在临床上采用中西医结合的方法对本病进行治疗,取得了良好的近期疗效和远期疗效,总结如下。
1 资料与方法
1.1 临床资料
1.1.1 一般资料 全部病例来源于2008年1月—2009年2月河南中医学院第二附属医院和郑州人民医院皮肤科门诊病人,符合纳入标准者148例,其中河南中医学院第二附属医院皮肤科门诊病例98例,设为治疗组;郑州人民医院皮肤科门诊病例50例,设为对照组,所有患者知情同意。治疗组98例中男48例,女50例。年龄14~78岁,平均(9.33±13.65)岁;病程2个月~17年,平均(30.09±43.71)个月;疗程15~180 d,平均(118.39±55.44)d,有家族过敏史者8例。对照组50例中男18例,女32例。年龄14~60岁,平均(33.12±12.74)岁;病程2个月~20 年,平均(26.66±39.29)个月;疗程42~180d,平均(131.08±48.71)d;有家族过敏史者0例。两组一般情况比较无统计学差异,具有可比性。
1.1.2 西医诊断标准 根据中华医学会皮肤性病学分会制定的《荨麻疹诊疗指南(2007版)》的诊断标准[1]①风团大小不等,伴瘙痒,几乎每天发生;②风团反复发作,持续6周以上;③少数病人表现为间歇性发作。
1.1.3 中医辨证分型 根据患者的皮疹、症状、饮食、睡眠、舌脉等情况,辨证为以下几个证型[2]。
1.1.3.1 风湿热蕴肤证 主要症状:风团反复发作,瘙痒,色红,遇热增多,青壮年多见,头身困重、口苦、烦躁易怒,舌质红,苔黄腻或白腻,脉滑;次要症状:口干、大便干、小便黄短等。兼证:兼气虚证者上述症状基础上见面色少华,乏力,易感冒,形体瘦弱或虚胖,脉弱或虚。兼阳虚证者上述症状基础上见风团多遇冷增多,面色萎黄或少华,乏力,易感冒,畏寒肢冷,舌质淡,舌体多胖大,苔多黄腻,脉弱或沉弱。药用浮萍、防风、蝉蜕、黄芩、茵陈、栀子、川厚朴、益母草、白鲜皮、地肤子、通草等。兼卫气虚者,可加生黄芪等;兼阳虚者加制附子等。
1.1.3.2 营卫不和证 风团反复发作、瘙痒,中青年患者多见,舌淡红,苔薄白,脉象多正常。兼证:兼气虚证者可见面色少华,乏力,易感冒,舌淡或淡红,苔薄白,脉弱或沉弱;兼风湿蕴肤证者可见头身困重,舌质淡红,苔白腻,脉多正常或滑;兼血虚证者可见面色少华,心悸,多梦,舌质淡白或淡红,苔薄白,脉多正常。方用桂枝汤加白鲜皮、地肤子等。兼气虚加生黄芪、炒白术等;血虚者加川芎、当归等;兼风湿热蕴肤者加防风、黄芩等。
1.1.3.3 血虚风恋证 主要症状:风团发作日久,瘙痒,晚间多发,女性多见,面色少华,心悸乏力,失眠多梦,舌质淡,苔薄白,脉细弱;次要症状:烦躁易怒,情志抑郁,大便或干,女性月经后期,量少色淡等。兼证:兼气虚证者上述症状基础上见气短乏力,易感冒,常鼻流清涕,自汗。兼阳虚证者上述症状基础上见风团色白或色红,多遇冷加重,乏力,畏寒肢冷,易感冒,舌质淡,舌体多胖大,苔薄白,脉沉弱或沉细,亦可见气短,小便清长,大便溏泄等。方选当归饮子加减。兼气虚者加生黄芪等;兼阳虚者加制附子、肉桂等。
1.2 方法 治疗组:根据辨证结果给服相应的中药汤剂,采用中药电热煎药机由专人煎制,200 mL/次,2次/d。若风团较多,瘙痒剧烈者,同时口服依巴斯汀(江苏联环药业股份有限公司)片10mg/次,每晚服,并随着皮损减轻而逐渐减量至停。对照组:口服依巴斯汀片10 mg/次,每晚服。随着症状减轻而逐渐减量至停。1个月为1个疗程,共观察6个疗程。随访:疗程结束后对治愈的病人于1个月、3个月、6个月等三个时点进行随访,观察两组的远期疗效。随访方式为电话、手机短信及患者定期告知等。
1.3 疗效观察指标及评分标准(参考欧洲1995年MTLOR的标准) 风团数目、风团直径、瘙痒程度、持续时间按照无、轻、中、重,分别计为0~3分。
1.4 疗效评估
1.4.1 近期疗效评估 主要是根据每个患者治疗前和治疗后的症状总积分,按下列公式计算症状积分下降指数(symptom score reduce index,SSRI)。SSRI=(治疗前症状积分-治疗后症状积分)/治疗前症状积分。根据SSRI评价总体疗效。标准为:无效为SSRI<0.20;进步为SSRI 0.20~<0.60;显效为 SSRI 0.60~<0.90;治愈为 SSRI≥0.90。以显效和治愈的患者百分数为有效率。
1.4.2 远期疗效评定 对于治愈后的病例进行定期随访,于疗后1个月、3个月、6个月各进行1次。长期缓解:停药后风团未再发作,也无瘙痒等自觉症状≥6个月;中期缓解:停药后无复发,无自觉症状≥3个月,<6个月;短期缓解:停药后风团无复发,无自觉症状≥1个月,<3个月;复发:停药后皮损复发,自觉瘙痒。
2 结果
2.1 两组治疗6个月疗效观察 治疗6个月,治疗组和对照组比较差异有统计学意义(χ2=21.636,P<0.01),说明治疗组疗效明显优于对照组。见表1。

表1 两组治疗6个月疗效比较 例(%)
2.2 两组治愈患者远期疗效观察 对治疗组与对照组治愈患者远期疗效比较差异有统计学意义(χ2=28.923,P<0.01),说明治疗组的远期疗效要明显优于对照组。见表2。
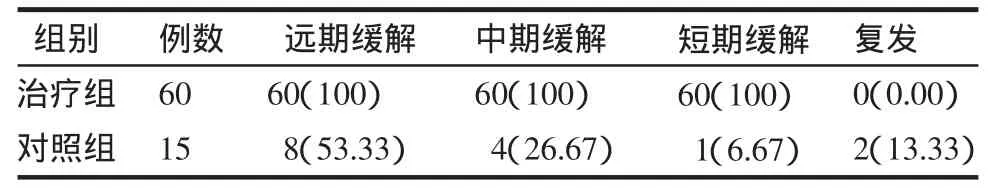
表2 两组治愈患者远期疗效观察 例(%)
3 讨论
慢性荨麻疹的病因病机复杂,往往是虚实错杂,寒热夹杂。其本在于正气不足,其标在于风、寒、湿、虚、瘀等诸多因素作用的结果。慢性荨麻疹之所以反复发作,风邪之所以缠绵难去,关键在于有“湿”、“虚”的存在。风湿犯表,停滞于肌腠脉络之间,可致阳气郁闭,营卫不和;亦可内传入里,使湿困中焦,从而发为本病。湿性粘滞,风与湿合,则风邪难去;虚则正不胜邪,风邪稽留。不少情况下,“湿”与“虚”往往同时致病,导致临床表现十分复杂。这里“虚”有三层含义:卫气虚、血虚、卫阳虚,当然还可能有气阴两虚,也可以认为是“虚”的程度和层次不同,如卫阳虚重于卫气虚。这些“虚”的存在,是机体正气不足的表现,也是风邪留恋的根源。慢性荨麻疹治疗能否取效,关键在于辨证是否正确。
中医治疗慢性荨麻疹具有悠久的历史和治疗优势,辨证论治和整体观念更是认识和治疗本病的有效方法。个体化的中医治疗方案,加上抗组胺药物的使用,可以迅速的控制症状,增强病人治疗的信心。在症状控制之后逐步减少西药的用量直至停掉西药,单纯使用中药治疗,直至痊愈。事实证明采用这样的治疗方案取得了良好的治疗效果。依巴斯汀属于第二代的抗组胺药物,是一种强效、长效、高选择性的组胺H1受体阻断剂,并且对中枢神经系统的胆碱能受体没有拮抗作用。中医辨证配合依巴斯汀治疗慢性荨麻疹的方案可以同时发挥中药和西药的优势。鉴于目前中医临床研究仍存在许多问题亟待解决,如证候诊断标准不统一等,仍有大量的基础工作需要解决。
[1]中华医学会皮肤性病学分会.荨麻疹诊疗指南(2007版)[J].中华皮肤科杂志,2007,40(10):591-593.
[2]刘爱民.慢性荨麻疹中医辨证要点及治疗体会[J].中国中西医结合皮肤性病学杂志,2007,6(1):39-41.
