口腔黏膜鳞癌术后复发挽救性再手术的近期疗效观察
2010-11-23刘靖祎叶茂昌王来平李容新朱伟政
刘靖祎 叶茂昌 王来平 李容新 王 祎 刘 扬 朱伟政
对口腔黏膜鳞状细胞癌的手术切除仍是目前主要的治疗方法。近年来其生存率不断提高,但术后局部复发仍然是死亡的首要原因。迄今的5年生存率仍不足60-70%,复发率亦维持在20-50%之间[1]。对于复发性口腔黏膜鳞癌多数学者认为施行挽救性外科再切除手术是治疗局部复发的首选方法[2]。但是由于复发癌的特性决定了其存在较原发癌治疗更困难,疗效不佳的临床现状,成为目前口腔癌治疗上的难点问题。本研究回顾性分析47例口腔黏膜鳞癌行联合根治术后复发的病例进行挽救性外科再手术的近期疗效观察。
1.资料与方法
1.1 入选标准
(1)复发癌瘤根治性治疗后肿块消失,临床治愈;
(2)术后1年内原发部位及其周围出现同样癌肿;
(3)组织学检查与原发癌的病理形态学相同;
(4)均为首次复发者,排除原发癌残留或第二原发癌;
(5)达到挽救性外科再手术标准,肿瘤完整切除,术中冰冻切缘阴性,术前检查未见远处转移。
1.2 一般资料 2001年-2008年我院收治的复发性口腔黏膜鳞状细胞癌患者47例纳入疗效观察。其中男31例,女16例;年龄60-67岁,平均年龄64岁,中位年龄61岁;原发部位以舌、颊、上颌占87.23%(41/47);首次治疗以手术为主达91.48%(43/47),其余四例系放疗后;首次就诊为我院<1/3(15/47);47例病例均有较完整的首次TNM分期及随访记录。
1.3 复发癌的再分期 按国际抗癌联盟1997年制定的复发癌分期标准及参考部分补充[2,3],以复发癌的大小,与周围组织器官的关系及全身状态为基准进行初步的分期,将其分为:①早期:局部复发≤2cm,周界尚清;②晚期:复发灶与周围组织器官广泛浸润且难有界限;③进展期:介于上述两期之间,复发灶≤4cm的区域复发,虽有浸润但尚有界限。本组47例中,以进展期为多,占78.72%(37/47)。复发晚期未归纳其中。
1.4 挽救性外科再手术的基本原则
(1)应严格掌握无瘤原则,尽量避免手术操作造成局部肿瘤的播散性种植和区域性淋巴结转移;
(2)复发灶的切除要保证切缘阴性;
(3)术后应尽早撤离激素及尽早应用静脉化疗。
本组47例中,①对于原位局部复发的早期10例均采用了局部扩大切除,有3例行皮瓣修复,4例遗有洞穿性缺损;②原位局部伴有区域复发的进展期37例全部采用了区域性的扩大切除,缺损范围超过2个以上区域(除上颌骨广泛切除外)均行皮瓣或肌皮瓣修复。8例遗有上颌骨洞穿性缺损。
1.5 近期疗效评价 观察:①挽救性外科再手术后的总生存时间;②再手术后到第二次复发或死亡的无瘤生存时间;③围手术期死亡率和并发症。
2.结果
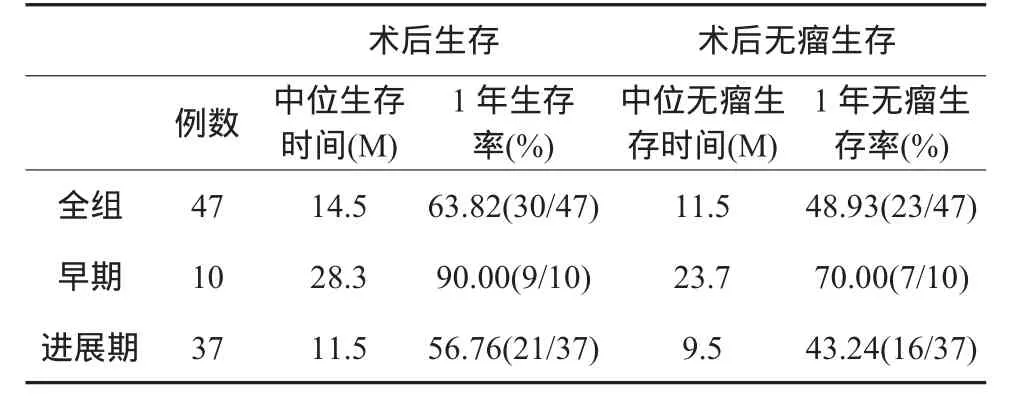
表1 47例口腔复发癌再手术后生存及无瘤生存情况
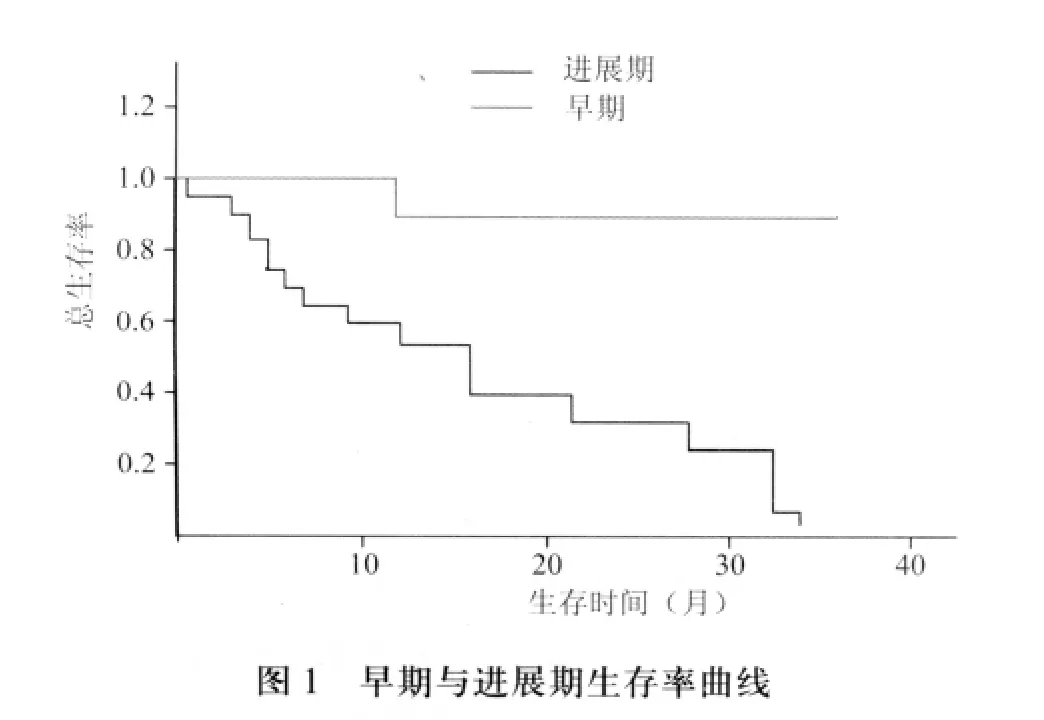
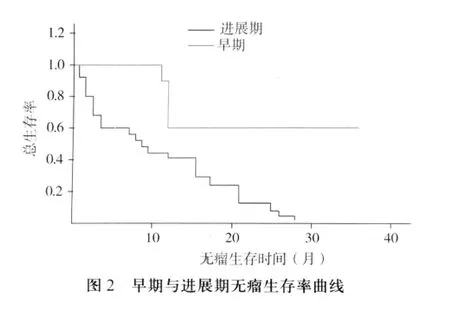
将47例患者分为两组,即早期和进展期进行肿瘤相关性的观察和分析,其结果见表1。以随访时间为终点,挽救性外科再手术后生存和无瘤生存时间最长已达36个月。术后出现多种并发症(如肺栓塞,消化道应激性溃疡出血,乳糜漏,脑水肿,窒息,多器官功能衰竭综合征,局部创口未愈,皮瓣坏死伴感染,颈动脉破裂等)达46.81%(22/47),以局部创口未愈为主达29.78%(14/47)。早期复发组术后并发症的发生率为30.00%(3/10),进展期复发组术后并发症的发生率为51.35%(19/37)。早期复发组的术后复发率为20.00%(2/10),进展期复发组的术后复发率为32.43%(12/37)。因而对于早期及进展期的复发癌,由于其切除组织及手术范围的大小,可能增加了术后复发及术后并发症发生的可能性。而在47例患者中,术后2周出现了3例肺栓塞,可能同晚期肿瘤外科再手术后患者卧床,活动减少有因果关系,虽经治疗未出现死亡,但对患者术后的继续治疗带来很大的不利因素。围手术期内并发症死亡率为5.88%(1/17),同时也说明术后并发症的出现,从某些方面来说降低了患者的抵抗力,同时从心理学角度分析,亦是打击了患者恢复健康的自信,增加了患者肿瘤术后复发或突发心肺功能等疾病进而死亡的可能性,有可能影响了生存率和无瘤生存率(图1、2)。
3.讨论
口腔黏膜鳞状细胞癌根治性术后复发是主要的死亡原因和影响生存率和无瘤生存率的主要因素[4-8]。在近期(1年内)的复发率为总复发的70-77%[9-12],多数学者认为,复发癌较原发癌对肿瘤放射治疗和化学药物治疗的敏感性有明显下降,挽救性外科再手术是复发癌的首选治疗[2,3]。且认为区域性淋巴结转移不是影响术后复发再切除的主要因素。但由于出现复发口腔鳞癌的部位集中于活动区域的口底和舌体部,即使早期根治也不排除在根治前已有癌的区域性播散。复发癌患者经首次手术以及术后相关治疗后机体进一步受损,处于失代偿状态,再手术风险较大,既要尽量根治性切除肿瘤组织,又要最大限度保留残存口腔组织,故手术切除率尚不满意。对已进入复发晚期因已无再手术指征,故均未纳入本研究观察范围。因此,对于复发性口腔鳞癌拟行挽救性外科再手术时应严格掌握手术指征,尽量避免围手术期死亡。本组复发早期和进展期两组的近期(1年内)生存率和无瘤生存率分别达到了63.82%和48.93%,尤其在复发早期中无瘤生存率达到70.00%,较复发性肝癌、胃癌的无瘤生存率有明显的提高,从而说明若手术指征及术式选择得当,再次手术是有意义的。
口腔黏膜鳞癌根治术后的复发特点:①时间:复发最早可在术后2个月内,一般认为在1年时达到峰值,并以此为界分为早期和中晚期复发[13,14]。本组以此为标准纳入入选标准的复发癌47例,并分组为复发早期和复发进展期,分别为10例和37例。②肿瘤部位:对肿瘤的复发有较大的影响,位于口底及舌体活动部位的复发癌就较高,本组病例中占51.06%(24/47),其原因可能因活动挤压、运动过度,肿瘤容易突破外膜而造成肿瘤细胞的脱落和浸润。③输血:围手术期输血可促进恶性肿瘤术后复发已有定论[15],其机制是异体血细胞的某些成分可抑制受体的免疫功能,造成残留的肿瘤细胞生长加快,从而促进术后肿瘤的早期复发。本组复发原因中应将输血作为复发的重要因素给与关注,本组病例输血率达到80.85%(38/47),输血总量达到30400ml,外院的输血量为26400ml,平均每患者825ml,而本组病例中接受输血的病人的1年内肿瘤复发率达到36.84%(14/38),没有接受输血的病人的1年内肿瘤复发率为11.11%(1/9),论证了大量输血可造成早期复发的危险因素之一[15]。④激素:现代观念认为激素作为全身免疫效应及累积免疫效应与复发癌的发生有关。已经明确其可以促进肿瘤复发及其他不良反应[16]。本组08年舌癌患者私下以口服大剂量地塞米松解除病痛,术后两月复发,再手术两月后对侧颈淋巴结转移,颈清标本为19/19淋巴结阳性。因此术后尽早撤离激素应作为常规。
复发性口腔黏膜鳞状细胞癌的治疗比较困难,颇为棘手,一旦早期复发,预后甚差,在多种治疗方式中,挽救性外科再手术的作用价值相对较高。因此早期明确诊断,在全身状况尚可且符合手术指征时,只要有可能切除应对其进行挽救性外科再手术治疗持积极的态度,往往可以取得较满意的功效。本组47例行再手术患者的近期疗效仍达48.93%,比较姑息治疗仍有相当的积极意义。
目前国际肿瘤学界均在UICC的原发癌TNM分期系统的基础上,针对多系统的肿瘤学特点制定了各自的复发癌再分期标准[2,3],并认为对复发癌的预后有指导价值。由于缺乏现行的复发癌临床再分期标准,因此尚处于探索阶段。本组观察根据有关学者将术后一年界定为复发峰值的现状[13,14],将1年内生存率、1年内无瘤生存率、中位生存时间、中位无瘤生存时间作为复发癌挽救性外科再手术治疗的评价指标。将纳入观察的47例病例经过分析认定其疗效与临床再分期有明显的关联。早期和进展期的相关四项指标有明显差异和显著不同。复发进展期的中位生存时间明显较早期的短且生存率低,与Yueh和Lacy的研究结果相符[2,3]。
挽救性外科再手术的患者状态均较原发癌时为差。因此术后的并发症可能成为手术能否进行和成功的重要因素,同时给患者带来多方面的负担。本组出现了较原发癌多1/2的多种并发症,尤其出现有高死亡率的肺栓塞应引起临床的高度重视,并对高龄患者进行相对应抗肺栓塞的预测和治疗是临床必须慎重考虑的因素。
[1]Campana JP,Meyers AD.The surgical management of oral cancer[J].Otolaryngol Clin North Am,2006,39(2):331-348
[2]Yueh B,Feinstein AR,Weaver EM,etal.Prognostic staging system for recurrent,persistent,and second primary cancers of the oral cavity and oropharynx[J].Arch Otolaryngol Hea Neck Surg,1998,124(9):975-981
[3]Lacy PD,Spitznagel EL Jr,Piccirillo JF.Development of a new staging system for recurrent oral cavity and oropharyngeal squamous cell carcinoma[J].Cancer,1999,86(8):1387-1395
[4]Jemal A,Tiwari RC,Murray T,et al.Cancer statistics,2004.CA Cancer J Clin,2004,54(1):8-29
[5]Jemal A,Siegel R,Ward E,et al.Cancer statistics,2006.CA Cancer J Clin,2006,56(2):106-130
[6]Jemal A,Siegel R,Ward E,et al.Cancer statistics,2009.CA Cancer J Clin,2009,59(4):225-249
[7]Lin D,Bucci MK,Eisele DW,etal.Squamous cell carcinoma of the buccal mucosa:a retrospective analysis of 22 cases[J].Ear Nose Throat J,2008,87(10):582-586
[8]Shaw RJ,McGlashan G,Woolgar JA,et al.Prognostic importance of site in squamous cell carcinoma of the buccal mucosa[J].Br J Oral Maxillofac Surg,2009,47(5):356-359
[9]Mazeron JJ,Ardiet JM,Haie-Méder C,et al.GEC-ESTRO recommendations forbrachytherapy forhead and neck squamous cell carcinomas[J].Radiother Oncol,2009,91(2):150-156
[10]Shaw RJ,McGlashan G,Woolgar JA,et al.Prognostic importance of site in squamous cell carcinoma of the buccal mucosa[J].Br J Oral Maxillofac Surg,2009,47(5):356-359
[11]Chan GG,Tai BC,Liang S,et al.Squamous cell carcinoma of the head and neck(HNSCC)--multi-modality treatment and impact on survival[J].Asian J Surg,2002,25(1):35-40
[12]袁荣涛,贾暮云,岳 金等.舌根恶性多形性腺瘤双颈淋巴结转移(附病例报告)[J].中华老年口腔医学杂志,2009,7(3):155-157
[13]Rubira CM,Devides NJ,Ubeda LT,et al.Long-term follow-up results of Nd: YAG laser treatment of premalignantand malignant(Stage I)squamous cell carcinoma of the oral cavity[J].Braz Oral Res,2007,21(3):272-277
[14]Campana JP,Meyers AD.The surgical management of oral cancer[J].Otolaryngol Clin North Am,2006,39(2):331-348
[15]de Boer MT,Molenaar IQ,Porte RJ.Impact of blood loss on outcome after liver resection[J].Dig Surg,2007,24(4):259-264
[16]Vivarelli M,Cucchetti A,Piscaglia F,et al.Analysis of risk factors for tumor recurrence after liver transplantation for hepatocellular carcinoma:key role of immunosuppression[J].Liver Transpl,2005,11(5):497-503
