早发性与晚发性呼吸机相关性肺炎的危险因素分析
2010-08-23林琼华傅凤鸣
林琼华, 傅凤鸣, 张 燕, 朱 彪
呼吸机相关性肺炎(VAP)是ICU患者常见的并发症,病死率高,并将延长机械通气的时间,增加住院费用[1-2]。早发性 VAP(E-VAP)与晚发性VAP(L-VAP)的概念于1986年提出[3],但其划分天数还无统一规定,文献报道以3~7 d不等[4-7]。本研究以入住我院外科ICU行机械通气治疗的患者的临床资料进行分析,探讨E-VAP与L-VAP在危险因素、病死率、病原菌分布等方面的异同。
材料与方法
一、材料
收集2006—2008年入住我院外科ICU的术后患者,均行气管插管或气管切开,且通气时间≥48 h,不包括无创通气,剔除机械通气前已存在肺炎的患者。
二、方法
(一)定义
1.VAP诊断标准:采用1999年中华医学会呼吸病学分会制定的《医院获得性肺炎诊断和治疗指南》中的VAP诊断标准[8]。符合下述条件中的第1、2条及第3~8条中的1条或数条,并除外肺结核、肺部肿瘤、肺水肿、肺不张、肺血栓栓塞症、非感染性肺间质疾病、肺嗜酸粒细胞浸润症、肺血管炎等,即可诊断VAP:①机械通气时间≥48 h;②X线胸片检查可见新出现或明显进展的片状、斑片状浸润性阴影,伴或不伴胸腔积液;③新出现的发热;④气管内出现脓性分泌物;⑤有肺实变体征和(或)肺部听诊可闻及湿啰音;⑥血WBC>10×109/L或<4×109/L,伴或不伴核左移;⑦气管内吸引物培养阳性(病原菌浓度≥105CFU/mL);⑧血培养或胸水培养与气管内分泌物培养的病原菌相同。亚洲国家医院获得性肺炎学组和美国胸科协会2005年的指南[4]推荐E-VAP与 L-VAP的划分天数为4 d,即机械通气时间≤4 d为 E-VAP,>4 d为LVAP。本研究以4 d为E-VAP与L-VAP的划分标准。非VAP指机械通气时间≥48 h但未发生肺炎。
2.评分标准:ApacheⅡ评分评价疾病的严重程度,由急性生理学评分、年龄、慢性健康状况评分3部分组成,总分值为0~71分。Glasgow昏迷评分以刺激引起的眼睛、言语、运动3方面的反应综合评价意识,总分值为3~15分,分值越低说明意识障碍越重。器官系统意义指数(OSFI)评分从心、肺、肝、肾、血液、消化、中枢神经系统7个方面对器官系统衰竭程度进行评价。
3.多重耐药菌:1种病原菌对3种或3种以上不同种类的抗菌药物耐药,称为多重耐药菌。药敏试验中耐药和中介都归为耐药。如葡萄球菌属对青霉素类、头孢菌素类、氨基糖苷类、喹诺酮类、大环内酯类、磷霉素类、磺胺类抗菌药物中3种或以上耐药;不发酵糖革兰阴性杆菌对青霉素类、头孢菌素类、碳青霉烯类、氨基糖苷类、喹诺酮类、磺胺类抗菌药物3种或以上耐药;肺炎克雷伯菌和大肠埃希菌对青霉素类、头孢菌素类、碳青霉烯类、氨基糖苷类、喹诺酮类、大环类酯类、磺胺类抗菌药物中3种或以上耐药。
(二)标本采集 痰标本均用一次性无菌吸痰管从气管插管或气管切开处吸取下呼吸道分泌物并立即送检。
(三)药敏试验 采用纸片扩散法(Kirby-Bauer法)进行。质控菌为大肠埃希菌ATCC 25922,铜绿假单胞菌ATCC 27853,金葡菌ATCC 25923,肺炎链球菌ATCC 49619及流感嗜血杆菌ATCC 49247。
(四)数据记录 按照上述诊断标准将患者分为非 VAP组、E-VAP组、L-VAP组,记录①危险因素:年龄,手术种类,基础疾病[慢性阻塞性肺疾病(COPD),心力衰竭],肺外感染,气管切开,误吸,使用激素,使用抗菌药的种类,使用H+拮抗剂或抑酸剂,行心肺复苏,ApacheⅡ评分,Glasgow昏迷评分,OSFI评分。②机械通气时间,入住ICU时间,死亡例数。③病原菌培养及药敏试验结果(真菌除外)。
(五)统计分析 数据采用SPSS 16.0软件,单因素分析比较组间差异,计量资料采用配对t检验,表1中Glasgow昏迷评分和OSFI评分采用Wilcoxon秩和检验,计数资料采用χ2检验,单元格期望频数<5时采用Fisher确切概率法检验,Logistic回归分析危险因素,结果以OR及95%可信区间表示,P<0.05表示差异有统计学意义。
结 果
一、E-VAP与L-VAP的危险因素分析
2006—2008年入住外科ICU行机械通气的患者共186例,其中非VAP组97例,E-VAP组41例,L-VAP组48例;胸外科患者163例,腹外科17例,头颈外科6例。单因素分析比较组间差异,与非VAP组比较,E-VAP组和L-VAP组的患者年龄大,肺外感染和气管切开的发生率高,使用激素和H+拮抗剂或抑酸剂的比率高,ApacheⅡ评分,OSFI评分均高于非VAP组(P<0.05)。不同在于与非VAP组比较,E-VAP组有COPD病史的患者多,误吸和行心肺复苏的发生率高,Glasgow昏迷评分低;L-VAP组有心力衰竭病史的患者多,使用2种以上抗菌药的比率高(P<0.05)。与E-VAP组比较,LVAP组有COPD病史的患者少,有心力衰竭病史的患者多,气管切开的发生率高,误吸和行心肺复苏的发生率低,使用2种以上抗菌药的比率高,Glasgow昏迷评分和OSFI评分高于 E-VAP组(P<0.05)。L-VAP组与E-VAP组机械通气时间、入住ICU时间均长于非VAP组,L-VAP组机械通气时间、入住ICU时间长于E-VAP组,但两组间病死率差异无统计学意义(P>0.05),但均高于非VAP组(表 1)。
Logistic回归分析E-VAP与L-VAP的危险因素显示其共同的危险因素有肺外感染,使用H+拮抗剂或抑酸剂,E-VAP的危险因素还有术前存在COPD(OR:1.54,95%CI:1.18~3.25),误吸(OR:5.96,95%CI:3.02~7.12),Glasgow昏迷评分≤9分(OR:3.92,95%CI:2.54~5.18),LVAP的危险因素还有应用抗菌药种类≥2(OR:1.44,95%CI:1.17~3.51),气管切开(OR:3.24,95%CI:1.65~4.28),OSFI≥2分(OR:1.61,95%CI:1.10~2.42)(表2)。
二、E-VAP与L-VAP的病原菌分析
E-VAP组41例患者中分离到80株细菌与LVAP组48例104株细菌分析显示多重耐药菌在两组所占比率分别为57.5%和69.2%,差异无统计学意义。多重耐药菌中革兰阴性菌以鲍曼不动杆菌为主,革兰阳性菌以耐甲氧西林凝固酶阴性的葡萄球菌(MRCNS)为主(表3)。
三、主要细菌对抗菌药的耐药率和敏感率
(一)葡萄球菌属 药敏试验结果显示甲氧西林耐药葡萄球菌(MRSA和MRCNS)对β内酰胺类、氨基糖苷类、喹诺酮类、大环内酯类等抗菌药物的耐药率均显著高于甲氧西林敏感株(MSSA,MSCNS);MRSA对上述药物的耐药率均高于MRCNS(表4)。

表1 No-VAP,E-VAP和 L-VAP的临床特征Table 1.Clinical characteristics of No-VAP,E-VAP and L-VAP

表2 E-VAP和L-VAP的危险因素分析Table 2.Potential risk factors for E-VAP and L-VAP

表3 E-VAP与L-VAP相关病原菌比较Table 3.Pathogens associated with E-VAP and L-VAP

表4 葡萄球菌属对抗菌药的耐药率和敏感率(%)Table 4.Resistance and susceptibility rates of Staphylococcus species(%)
(二)不发酵糖革兰阴性杆菌 鲍曼不动杆菌对头孢哌酮-舒巴坦的耐药率较低。铜绿假单胞菌对阿米卡星、头孢吡肟、头孢他啶的耐药率较低。嗜麦芽窄食单胞菌对CLSI推荐的3种抗菌药的敏感率均高于70%(表5)。
(三)肺炎克雷伯菌和大肠埃希菌 产ESBLs株对所测试抗菌药的耐药率均高于非产ESBLs株。产ESBLs的肺炎克雷伯菌对哌拉西林、头孢呋辛的耐药率高于80%;产ESBLs的大肠埃希菌对哌拉西林、头孢噻肟、头孢呋辛的耐药率均高于80%(表6)。
四、多重耐药菌的危险因素分析
Logistic回归分显示析铜绿假单胞菌、鲍曼不动杆菌、MRSA 3种多重耐药菌的危险因素是Glasgow昏迷评分≤9分(OR:3.42,95%CI:1.79~5.91),误吸(OR:3.97,95%CI:2.65~6.11),机械通气时间≥7 d(OR:1.35,95%CI:1.08~3.52)。COPD(OR:2.91,95%CI:1.15~5.22)是发生铜绿假单胞菌感染的重要因素,误吸(OR:6.19,95%CI:4.08~8.52)则是发生鲍曼不动杆菌感染的重要因素(表7)。
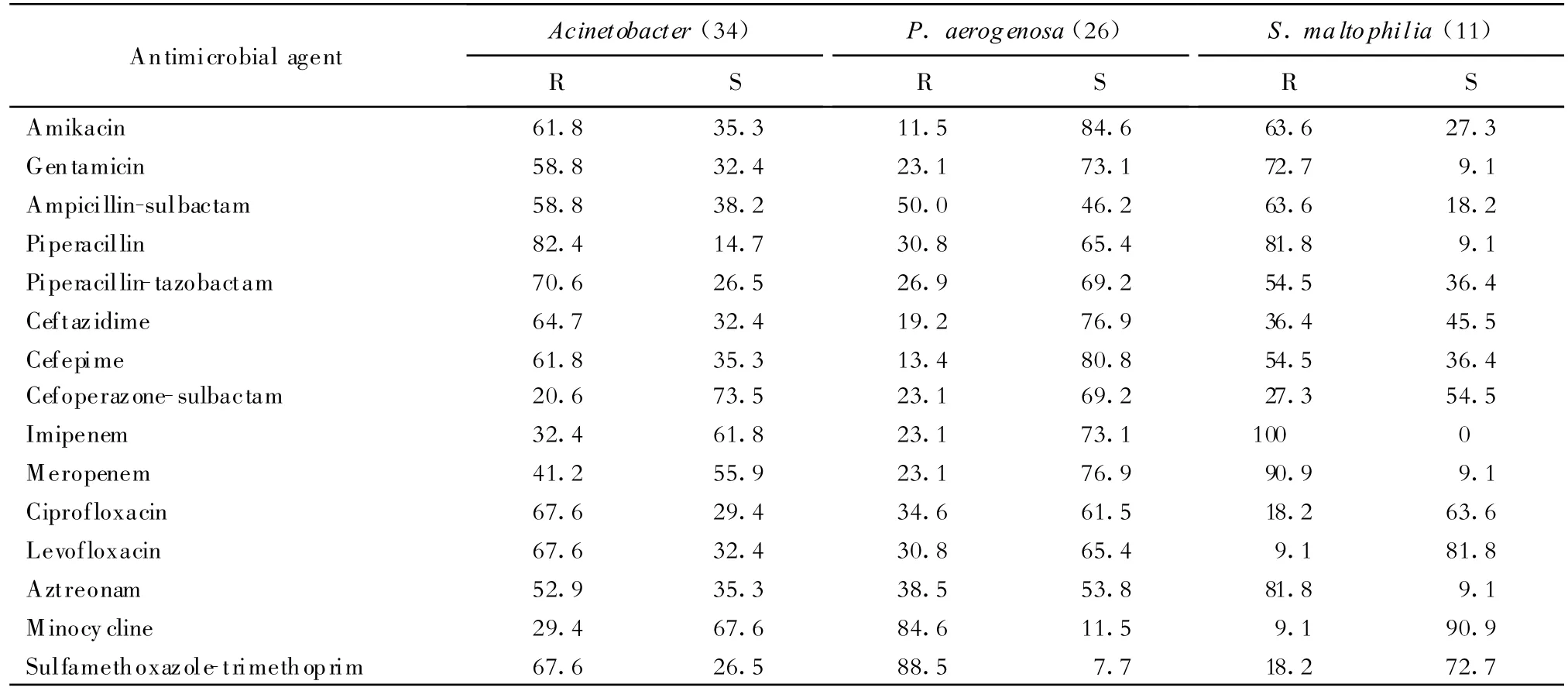
表5 不发酵糖革兰阴性杆菌不同菌种对抗菌药的耐药率和敏感率(%)Table 5.Resistance and susceptibility rates of different species of non-fermentative gram negative organisms(%)

表6 肺炎克雷伯菌和大肠埃希菌对抗菌药的耐药率和敏感率(%)Table 6.Resistance and susceptibility rates of K.pneumoniae and E.coli(%)

表7 多重耐药菌的危险因素分析Table 7.Potential risk factors for MDR
五、影响病死率的危险因素分析
Logistic回归分析显示影响病死率的危险因素有OSFI评分≥3分(OR:3.84,95%CI:1.95~5.27),ApacheⅡ评分≥20分(OR:1.48,95%CI:1.23~3.18),使用激素(OR:1.76,95%CI:1.16~4.07),病原菌为多重耐药菌(OR:3.23,95%CI:1.65~5.64)(表8)。
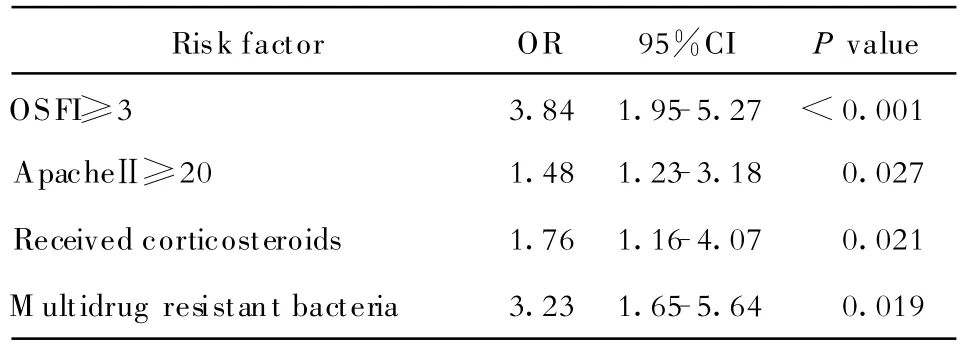
表8 病死率危险因素分析Table 8.Potential risk factors for mortality
讨 论
本研究显示胸外科患者采用机械通气的比率高于其他两组,因为胸部手术操作会挤压肺部,且均为全身麻醉,全麻对术后呼吸功能影响较大,并导致通气血流比例失调,但手术种类不是E-VAP与L-VAP发生的危险因素。关于E-VAP与 L-VAP危险因素,文献报道不尽相同,但较一致的是LVAP患者机械通气的时间明显长于E-VAP的患者[6,9]。本研究显示影响 E-VAP的危险因素有术前存在COPD、误吸、Glasgow 昏迷评分≤9分、肺外感染、使用H+拮抗剂或抑酸剂。COPD患者气管和支气管上皮完整性丧失、黏液清除能力下降、气管插管则为定植菌接种于肺和增殖提供了条件[10]。Glasgow昏迷评分≤9分的患者多因咳嗽、吞咽等保护性反射减弱或消失导致误吸的机会增加,易发展为E-VAP。Sivent等[11]研究显示100例头颅外伤,Glasgow昏迷评分≤12分的患者,68%患者气管插管24 h内发现气管内有金葡菌、流感嗜血杆菌、肺炎链球菌定植,这是引起E-VAP的独立危险因素。另外,使用H+拮抗剂或抑酸剂成为E-VAP和L-VAP的共同危险因素。胃液的pH值与VAP的发生直接相关,当pH<3.4时VAP的发生率为40.6%,pH>5时VAP的发生率高达69.2%[12]。
近年来,因多重耐药菌导致的VAP日益增多,VAP的病原菌中约60%为多重耐药菌,因此有很多关于多重耐药菌的危险因素的研究[13-15],大多认为长时间机械通气联合应用抗菌药是产生多重耐药菌的主要危险因素。研究显示COPD和昏迷是铜绿假单胞菌感染的重要预测因素之一[14,16]。美国胸科协会认为使用激素易导致铜绿假单胞菌感染[17]。而鲍曼不动杆菌产生的危险因素有脑外伤、神经外科手术、ARDS、大量误吸、Glasgow 昏迷评分≤9分[15]。本研究显示Glasgow昏迷评分≤9分、误吸、机械通气时间≥7 d是铜绿假单胞菌、鲍曼不动杆菌、MRSA 3种多重耐药菌发生感染的共同危险因素。
有研究显示E-VAP与L-VAP的病原菌不同,E-VAP的病原菌主要为肺炎链球菌、流感嗜血杆菌、肠道革兰阴性杆菌,而L-VAP主要为铜绿假单胞菌、鲍曼不动杆菌、嗜麦芽窄食单胞菌等[13]。但Ibrahim等[18]和Ryan等[19]的研究显示E-VAP与L-VAP的病原菌相似且主要为多重耐药菌,本研究也表明E-VAP与L-VAP多重耐药菌的比率分别57.5%和69.2%,差异无统计学意义,主要为鲍曼不动杆菌、MRCNS、MRSA、铜绿假单胞菌。本研究对象均为术后患者,术后常规使用抗菌药,因此机械通气前已有抗菌药使用史,而先期使用抗菌药是产生多重耐药菌的原因之一[20]。另外,有误吸史或激素使用史的患者也容易感染多重耐药菌[5,17],本研究中E-VAP组误吸率明显高于L-VAP组,激素的使用两组间无明显差异,这些可能与E-VAP患者即存在多重耐药菌有关。
L-VAP患者的抗菌药一般推荐使用抗假单胞菌的头孢菌素或碳青霉烯类或β内酰胺类-β内酰胺类酶抑制剂联合氟喹诺酮类或氨基糖苷类等抗菌药,在确定革兰阳性球菌存在时加用糖肽类抗生素。广谱的经验性治疗的抗菌方案能将不充分初始治疗的发生率减少至少10%[21],而不充分的抗菌治疗是促进耐药菌产生的重要因素[22-23]。Alvarez-Lerma[24]的研究也显示ICU中获得的490例次肺炎中,214例次(43.7%)由于分离到耐药的病原菌(62.1%)或者治疗缺乏临床疗效(36.0%)而需要修改初始抗菌药治疗方案,最初接受恰当抗菌治疗的患者的病死率明显低于更改抗菌方案的患者。因此对存在多重耐药菌危险因素的患者,如 COPD病史、长时间机械通气、先期使用抗菌药、使用激素治疗、误吸、Glasgow昏迷评分≤9分、ApacheⅡ评分≥20分等,即使是E-VAP的患者,也可应用L-VAP的抗菌方案[25-28],这将有助于减少因为初始经验治疗不充分而导致患者不良预后的发生[29]。
另外,E-VAP与L-VAP的病死率有无差异存在争议[30-31],本研究两组患者的病死率的差异无统计学意义,可能因E-VAP与L-VAP的病原菌均主要为多重耐药菌,因而导致较高的病死率[32-33],Logistic回归分析也显示病原菌为多重耐药菌是影响病死率的危险因素之一。
我们的研究也存在一些不足之处:如肺的组织病理学和微生物学检查显示炎性反应和与之一致的病原微生物是VAP诊断的“金标准”,但该诊断标准在临床上应用十分困难[34]。总之,研究表明在我们ICU E-VAP与L-VAP的病原菌均主要为多重耐药菌,这将指导临床医师在经验性抗菌治疗时采用最合适的抗菌方案。
[1] Vincent JL.Ventilator-associated pneumonia[J].J Hosp Infect,2004,57(4):272-280.
[2] Safdar N,Dezfulian C,Collard HR,et al.Clinical and economic consequences of ventilator-associated pneumonia:a sy stematic review[J].Crit Care M ed,2005,33(10):2184-2193.
[3] Mandelli M,M osconi P,Langer M,et al.Is pneumonia developing in patients in intensive care always a typical“nosocomial”infection?[J].Lancet,1986,2(8515):1094-1095.
[4] American Thoracic Society.Guidelines for the management of adults with hospital-acquired, ventilato r-associated, and healthcare-associated pneumonia[J].Am J Respir Crit Care Med,2005,171(4):388-416.
[5] Akca O,Koltka K,Uzel S,et al.Risk factors for early-onset,ventilator-associated pneumonia in critical care patients:selected multi-resistant versus nonresistant bacteria[J].Anesthesiology,2000,93(3):638-645.
[6] Giantsou E,Liratzopoulos N,Efraimidou E,et al.Both earlyonset and late-onsetventilator-associated pneumonia are caused mainly by potentially multiresistant bacteria[J].Intensive Care Med,2005,31(11):1488-1494.
[7] Giard M,Lepape A,Alaouchiche B,et al.Early-and late-onset ventilator-associated pneumonia acquired in the intensive care unit:comparison of risk factors[J].J Crit Care,2008,23(1):27-33.
[8] 中华医学会呼吸病学分会.医院获得性肺炎诊断治疗指南(草案)[J].中华结核和呼吸杂志,1999,22(4):670.
[9] Ibrahim EH,Ward S,Sherman G,et al.A comparative analy sis of patient with early-onset vs late-onset nosocomial pneumonia in the ICU setting[J].Chest,2000,117(5):1434-1442.
[10] Wunderink RG,Mayhall CG,Gibert C.Methodology for clinical investigation of ventilator-associated pneumonia.Epidemiology and therapeutic intervention[J].Chest,1992,102(5 Suppl 1):580S-588S.
[11] Sirvent JM,Torres A,Vidaur L,et al.T racheal colonisation within 24 h of intubation in patients with head trauma:risk factor for developing early-onset ventilator-associated pneumonia[J].Intensive Care Med,2000,26(9):1369-1372.
[12] Grossman RF,Fein A.Evidence-based assessment of diagnostic tests for ventilator-associated pneumonia[J].Chest,2000,117(14 Suppl 2):S177-181.
[13] Trouillet JL,Chastre J,Vuagnat A,et al.Ventilator associated pneumonia caused by potentially drug-resistant bacteria[J].Am J Respir Crit Care Med,1998,157(2):531-539.
[14] Talon D,Mulin B,Rouget C,et al.Risks and routes for ventilator-associated pneumonia with Pseudomonas aeruginosa[J].Am J Respir Crit Care Med,1998,157(3 Pt 1):978-984.
[15] Baraibar J,Correa H,M ariscal D,et al.Risk factors for infection by Acinetobacter baumannii in intubated patients with nosocomial pneumonia[J].Chest,1997,112(4):1050-1054.
[16] Rello J,Allegri C,Rodriguez A,et al.Risk factors for ventilator-associated pneumonia by Pseudomonas aeruginosa in presence of recent antibiotic exposure[J].Anesthesiology,2006,105(4):709-714.
[17] No anthors listed.Hospital acquired pneumonia in adults:diagnosis,assessment of severity,initial antimicrobial therapy and preventive strategies.A consensus statement,American Thoracic Society November 1995[J].Am J Respir Crit Care,1996,153(5):1711-1725.
[18] Ibrahim EH,Ward S,Sherman G,et al.A comparative analy sis of patients with early vs late onset nosocomial pneumonia in ICU setting[J].Chest,2000,117(5):1434-1442.
[19] Ryan M,Adrian C,Llorin,et al.Risk factors of early-and late-onset ventilato r-associated pneumonia and their influence on mortality in the ICU setting[J].Int J Antimicrob A-gents,2005,26(Suppl 1):S93.
[20] Verhamme KM,De Coster W,De Roo L,et al.Pathogens in early-onsetand late-onset intensive care unit-acquired pneumonia[J].Infect Control Hosp Epidemiol,2007,28(4):389-397.
[21] Ibrahim EH,Ward S,Sherman G,et al.Ex perience with a clinical guideline for the treatment of ventilator-associated pneumonia[J].Crit Care Med,2001,29(6):1109-1115.
[22] Kollef MH,Ward S,Sherman G,et al.Inadequate treatment of nosocomial infections is associated with certain empiric antibiotic choices[J].Crit Care M ed,2000,28(10):3456-3464.
[23] Porzecanski I,Bowton DL.Diagnosis and treatment of ventilator-associated pneumonia[J].Chest,2006,130(2):597-604.
[24] Alvarez-Lerma F.Modification of empiric antibiotic treatment in patients with pneumonia acquired in the intensive care unit ICU-acquired Pneumonia Study Group[J].Intensive Care Med,1996,22(5):387-394.
[25] Paqrk DR.Antimicrobial treatment of ventilator-associated pneumonia[J].Respir Care,2005,50(7):932-952.
[26] Niederman MS.T reatment options for nosocomial pneumonia due to MRSA[J].J Infect,2009,59 suppl 1:S25-31.
[27] Niederman MS.The importance of de-escalating antimicrobialtherapy in patients with ventilator-associated pneumonia[J].Semin Respir Crit Care Med,2006,27(1):45-50.
[28] Rello J,Allegri C,Rodriguez A,et al.Risk factors for ventilator-associated pneumonia by Pseudomonasaeruginosa in the presence of recent antibiotic ex posure[J].Anesthesiology 2006,105(4):709-714.
[29] Rello J,Gallego M,Mariscal D,et al..The value of routine microbial investigation in ventilator associated pneumonia[J].Am J Respir Crit Care,1997,156(1):196-200.
[30] Heyland DK,Cook DJ,Griffith L,et al.The attributable mortality and morbidity of ventilator associated pneumonia in critically ill patient[J].Am J Respir Crit Care Med,1999,159(4 Pt 1):1249-1256.
[31] Vallé s J,Pobo A,Garcia-Esguirol O,et al.Excess ICU mortality attributable to ventilator-associated pneumonia:the role of early vs late onset[J].Intensive Care Med,2007,33(8):1363-1368.
[32] Combes A,Luyt CE,Wolff M,et al.Early predictors for infection recurrence and death in patients with ventilator-associated pneumonia[J].Crit Care Med,2007,35(1):146-154.
[33] Parjer CM,Kutsogiannis J,Muscedere J,et al.Ventilatorassociated pneumonia caused by multidrug-resistant organisms or Pseudomonas aeruginosa:prevalence,incidence,risk factors,and outcomes[J].J Crit Care,2008,23(1):18-26.
[34] 何礼贤.呼吸机相关肺炎的研究近况[J].临床内科杂志,2004,21(10):658-660.
