2009年细菌耐药性监测
2010-08-23马慧霞
李 娟, 马慧霞
随着广谱抗生素在临床广泛使用,细菌的耐药性不断增加,特别是近年来泛耐药菌株的出现,由此引起的医院感染越来越严重,使得感染性疾病发病率上升,治疗难度极大,严重威胁着人们的健康。因此,加强细菌耐药性监测,及时了解我院每年细菌耐药性的发展趋势,为临床治疗和控制感染提供依据具有重要意义,现将我院2009年耐药性监测结果报道如下。
材料与方法
一、材料
(一)菌株来源 收集我院2009年1月1日—12月31日临床送检各类标本中共分离出的病原菌4 618株,剔除同一患者相同部位的重复菌株。菌种的分离培养按照《全国临床检验操作规程》进行[1]。
(二)抗菌药物药敏试验纸片,E试验条和培养基 美罗培南、米诺环素、头孢哌酮-舒巴坦、苯唑西林、头孢西丁、左氧氟沙星、阿米卡星、头孢唑林、利福平、呋喃妥因和青霉素11种抗菌药物纸片及Optoching纸片、Mueller-Hinton(MH)培养基、H TM(Haemophilus Test Medium)均购自英国OXOID公司。青霉素﹑万古霉素E试验条购自瑞士ABBIODESK公司。
(三)试剂 β内酰胺酶试剂-Nitrocefin﹑诊断用金葡菌乳胶凝集试剂﹑肺炎链球菌特异单克隆乳胶试剂、VITEK鉴定及药敏试验卡均购于法国生物梅里埃公司。DNA酶培养基购于英国OXOID公司。
二、方法
(一)细菌鉴定 菌种鉴定为常规方法或VITEK 32、2Compact鉴定系统。
(二)药敏试验 采用VITEK-AMS系统药敏试验卡(GN021、GN04、GP535),药敏试验卡如无该抗菌药即采用纸片扩散法(美罗培南、米诺环素、头孢哌酮-舒巴坦、苯唑西林﹑头孢西丁、左氧氟沙星、阿米卡星、头孢唑林、利福平、呋喃妥因和青霉素)。药敏试验采用CLSI 2008年推荐的标准读结果。MRS检测:采用头孢西丁纸片法筛选MRS菌株。大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌的ESBLs按CLSI 2008年推荐的纸片筛选法和酶抑制剂增强纸片确证法进行检测。青霉素不敏感肺炎链球菌(PNSSP)的检测:用苯唑西林纸片代替青霉素进行K-B纸片法药敏试验,苯唑西林抑菌圈直径≥20 mm判断为青霉素敏感,抑菌圈直径≤19 mm,再用青霉素E试验条测定其MIC。质控菌株为大肠埃希菌ATCC 25922、金葡菌 ATCC 25923、铜绿假单胞菌ATCC 27853、肺炎克雷伯菌ATCC 700603、肺炎链球菌ATCC 49619和流感嗜血杆菌ATCC 49247购自卫生部临床检验中心。每周用大肠埃希菌ATCC 25922,金葡菌ATCC 25923、铜绿假单胞菌ATCC 27853标准菌株作药敏试验质控。
(三)数据统计分析 4 618株细菌标本采用VITEK-AMS药敏试验板条法和纸片扩散法检测的药敏试验结果,均采用WHONET 5.4软件进行数据处理和统计学分析
结 果
一、细菌的分布
(一)菌种分布 2009年从我院临床患者标本中共分离出4 618株细菌,剔除同一患者相同部位的重复菌株。革兰阳性菌1 228株,占26.6%,革兰阴性杆菌3 390株,占 73.4%,见表1。
(二)标本来源 4 618株细菌主要来源于呼吸道2 069株、尿液987株、血液349株、伤口分泌物286株、胸腹水236株、引流液182株、脓液 177株、前列腺液104株、静脉导管79株 、脑脊液53株、胆汁35株、关节液17株、组织标本8株和其他标本36株。
(三)来源不同标本中主要细菌的构成比 在不同标本中分离率居前3位的细菌分别是下呼吸道标本(自然咳出的痰液、气管切开处用无菌痰管吸出的痰液及支气管镜采集的痰液):克雷伯菌属24.9%、不动杆菌属18.9%、铜绿假单胞菌15.6%。尿液标本:大肠埃希菌48.3%、肠球菌属18.1%、克雷伯菌属10.6%。血液标本:凝固酶阴性葡萄球菌(CNS)31.8%、大肠埃希菌26.1%、金葡菌13.2%。

表1 2009年主要临床分离菌种Table 1.Distribution of clinical microorganism isolates in 2009
二、革兰阳性球菌对常用抗菌药物的耐药性
(一)葡萄球菌属 2009年本院 MRSA和MRCNS的检出率分别为59.6%和 89.2%;MSSA、MSCNS除对青霉素、红霉素高度耐药,对其他抗菌药物耐药率多在30%以下,见表2。
(二)肠球菌属 对15种抗菌药物的耐药性监测结果显示:粪肠球菌对氨苄西林、青霉素和呋喃妥因耐药率较低,为2.7%、12.0%和8.0%,而屎肠球菌耐药率则分别高达95.4%、94.9%和61.5%。屎肠球菌对环丙沙星、左氧氟沙星耐药率较高,为92.3%和89.2%,而粪肠球菌耐药率为24.0%和26.7%。万古霉素、替考拉宁对2种肠球菌未检出耐药株。在289株肠球菌中,对高浓度庆大霉素和链霉素耐药的屎肠球菌分别为82.6%和70.3%、粪肠球菌分别为50.7%和34.7%,见表3。
(三)链球菌 45株肺炎链球菌中下呼吸道标本44株,脑脊液标本1株,30株为成人分离株,15株为儿童分离株。其中对苯唑西林抑菌圈直径≤19 mm有29株,经青霉素E试验确定22株为青霉素耐药肺炎链球菌(PRSP)48.9%,7株为青霉素中介肺炎链球菌(PISP)15.6%;PRSP对红霉素、四环素全部耐药,对克林霉素、利福平耐药率分别为86.4%、36.4%,对头孢呋辛、头孢噻肟的耐药率均较低分别为9.1%、4.5%;未检出对万古霉素、利奈唑胺、左氧氟沙星的耐药菌株,见表4。其他链球菌因检出株数较少未作统计。

表2 葡萄球菌属对常用抗菌药物的耐药率和敏感率(%)Table 2.Susceptibility of Staphylococcus spp.isolates to antimicrobial agents(%)

表3 肠球菌属对常用抗菌药物的耐药率和敏感率(%)Table 3.Susceptibility of Enterococcus spp.to antimicrobial agents(%)
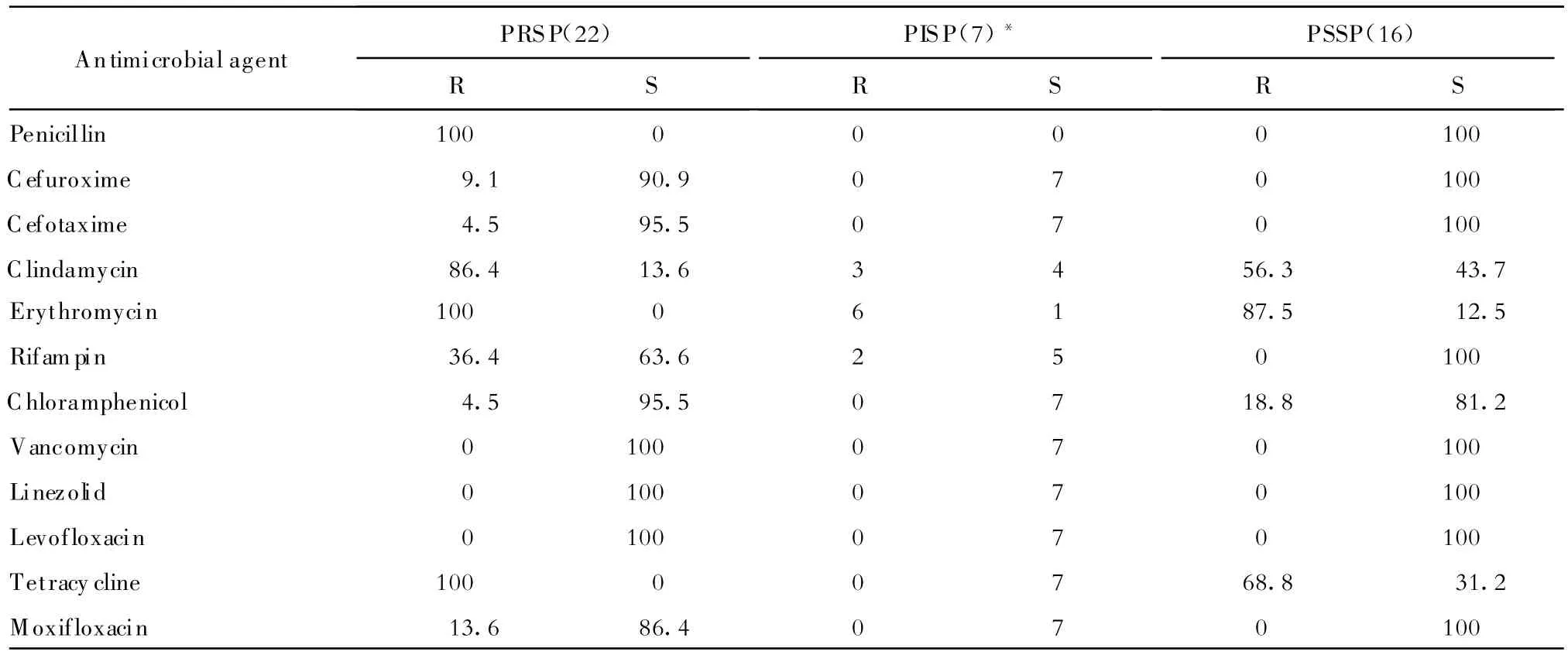
表4 肺炎链球菌对常用抗菌药物的耐药率和敏感率(%)Table 4.Susceptibility of S.pneumoniae to antimicrobial agents(%)
三、革兰阴性杆菌对常用抗菌药物的耐药性
(一)肠杆菌科细菌 对大肠埃希菌、克雷伯菌属(肺炎克雷伯菌、产酸克雷伯菌)和奇异变形杆菌中产 ESBLs株分别为64.8%、48.5%和38.2%。大肠埃希菌产ESBLs菌对哌拉西林、氨苄西林-舒巴坦、庆大霉素、环丙沙星、左氧氟沙星、磺胺甲唑-甲氧苄啶和四环素的耐药率均大于60%。而克雷伯菌属产ESBLs株耐药率大于60%的药物有哌拉西林、氨苄西林-舒巴坦、氨曲南和磺胺甲唑-甲氧苄啶,对阿米卡星24.2%、头孢他啶41.6%的耐药率均高于大肠埃希菌产ESBLs株。奇异变形杆菌产ESBLs株只对氨苄西林-舒巴坦、环丙沙星、四环素耐药率大于60%,见表5-1。其他肠杆菌科细菌耐药情况见表5-2。

表5-1 肠杆菌科细菌对常用抗菌药物的耐药率和敏感率(%)Table 5-1.Susceptibility of Enterobacteriaceae isolates to antimicrobial agents(%)

表5-2 其他肠杆菌科细菌对常用抗菌药物的耐药率和敏感率(%)Table 5-2.Susceptibility of other Enterobacteriaceae isolates to antimicrobial agents(%)
(二)不发酵糖革兰阴性杆菌 对铜绿假单胞菌耐药率最低的是阿米卡星为8.3%;不动杆菌属耐药率最低的是亚胺培南和头孢哌酮-舒巴坦均为8.8%;嗜麦芽窄食单胞菌对3种药物的耐药率都较低;洋葱伯克霍尔德菌对4种药物的耐药率均大于50.0%,见表6。
(三)流感嗜血杆菌 共分离5株流感嗜血杆菌,对所测试抗菌药物全部敏感,未检出产酶株。
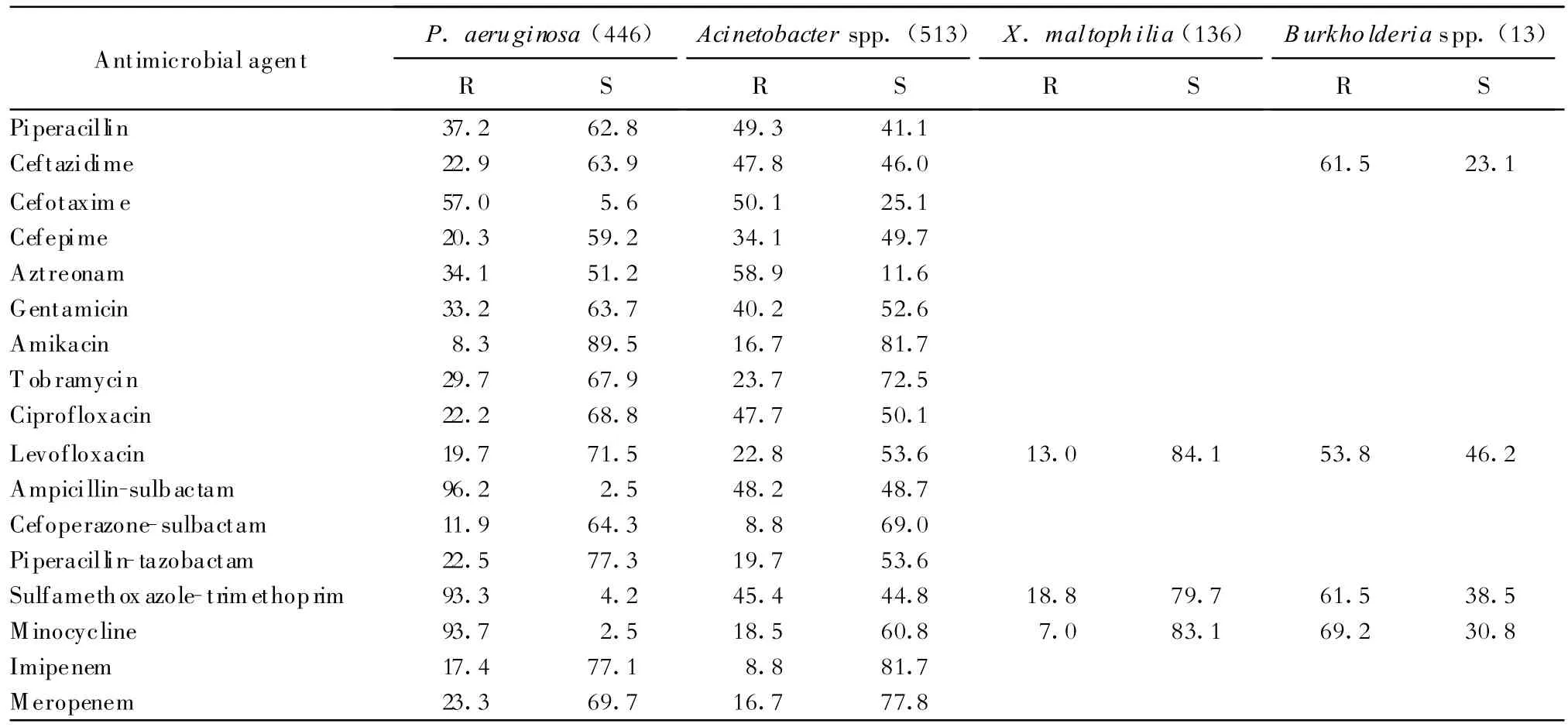
表6 不发酵糖革兰阴性杆菌对常用抗菌药物的耐药率和敏感率(%)Table 6.Susceptibility of nonfermenting gram-negative bacilli to antimicrobial agents(%)
讨 论
2009年监测结果显示,从患者临床标本中共分离非重复细菌4 618株,我院感染的病原菌以革兰阴性杆菌为主,占73.4%,分离率占首位的细菌是大肠埃希菌,其次为克雷伯菌属、不动杆菌属、铜绿假单胞菌、肠杆菌属,与刘卫等[2]报道相似。革兰阳性球菌占26.6%,金葡菌检出率最高,依次为凝固酶阴性葡萄球菌、肠球菌属、肺炎链球菌。本院引起感染主要来源于下呼吸道 44.9%,其次是尿液21.4%、血液7.6%、伤口分泌物6.2%;而下呼吸道标本以克雷伯菌属(24.9%)检出率最高,尿液标本中大肠埃希菌(48.3%)居首位、血液标本是以CNS(31.8%)占第1位,与苏丹虹等[3]2005年报道的下呼吸道标本以铜绿假单胞菌为第1位、血液标本以大肠埃希菌居首位的结果不同。2008年我院从血液标本中分离细菌268株、2009年349株,血液标本检出数有所提高。
葡萄球菌是医院感染的重要病原菌,特别是耐甲氧西林金葡菌(MRSA)和耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)在我院临床感染十分常见。本次耐药监测结果MRSA和MRCNS分别占各菌种的59.6%和89.2%,与北京医院2005年 78.6%和33.0%、广州地区2007年55.9%和75.9%、安徽省铜陵地区2007年18.4%和70.0%、上海地区2008年62.3%和77.0%[4-7]的检出率存在差异,可能与地区性和各医院抗菌药物的使用习惯不同有关。从药敏试验结果分析看,MRSA具有多重耐药性,对莫西沙星、四环素、氟喹诺酮类药物、红霉素、克林霉素、庆大霉素的耐药率均大于80%,特别是利福平的耐药率高达 88.2%,显著高于全国性监测数据[8],除磺胺甲唑-甲氧苄啶的耐药率MRCNS(50.5%)显著高于MRSA(4.6%)外,MRSA的耐药率都远高于MRCNS。虽然未检出万古霉素、利奈唑胺、替考拉宁耐药的菌株,鉴于对万古霉素耐药株已有报道[9],为防止VISA和VRSA的出现,医院应监管万古霉素治疗金葡菌的使用量,才可能延缓耐药菌株的产生。
本药敏试验结果显示,屎肠球菌对氨苄西林、青霉素的耐药率明显高于粪肠球菌,其原因是屎肠球菌对β内酰胺类抗生素耐药表现在细菌细胞壁上的青霉素结合蛋白对青霉素亲和性降低所致[10]。提示临床微生物实验室对肠球菌属应鉴定到种的水平,以便临床医师合理进行药物治疗。同时屎肠球菌对2种喹诺酮类抗菌药物耐药性均高于粪肠球菌。有实验证实与环丙沙星联合用药对屎肠球菌有强大抗菌活性,如环丙沙星与氨苄西林联用或环丙沙星与新生霉素联用或环丙沙星与庆大霉素、利福平等联用都显示良好的协同作用[10]。正确药敏试验结果能给临床提供多方面的治疗方案,降低耐药菌株的蔓延。2种肠球菌未检出对万古霉素、替考拉宁的耐药株。
本次监测PNSSP为64.4%,其中PRSP的发生率为48.9%,PISP为15.6%,PNSSP耐药率低于南京地区 74.6%[11],高于汪复等[8]的报道;PRSP对红霉素、四环素、克林霉素均在86.0%~100%耐药,而PSSP的耐药率也较高,大于56.0%,提示我院临床医师在治疗肺炎链球菌感染时不应选择此类抗菌药物。PRSP耐药率较低的药物有:头孢噻肟4.5%、氯霉素4.5%、头孢呋辛9.1%、莫西沙星13.6%;PSSP对上述药物敏感率都较高;对万古霉素、替考拉宁、利奈唑胺和左氧氟沙星全部敏感,这一结果对临床用药具有重要参考价值。
对于肠杆菌科细菌的耐药性主要监测ESBLs和AmpC酶,在我院产ESBLs的大肠埃希菌(64.8%)检出率高于克雷伯菌属(48.5%)、奇异变形杆菌(38.2%),检出率高于卓超等[12]报道;许多文献相继报道了关于对碳青霉烯类抗生素耐药肠杆菌科细菌与细菌产KPC酶有关[13],在我国主要为KPC-2型,今年本院也检出4株对美罗培南、5株对亚胺培南耐药的产ESBLs大肠埃希菌,未发现克雷伯菌属耐药株,由于产ESBLs细菌会导致多重耐药,而碳青霉烯类抗生素是临床治疗多重耐药菌的首选用药,出现对碳青霉烯类抗生素耐药株会给临床抗感染治疗带来很大困难,今后应加强对该菌的监测。大肠埃希菌和克雷伯菌属中产ESBLs菌除对哌拉西林、氨苄西林-舒巴坦、磺胺甲唑-甲氧苄啶的耐药率两者均相近(>70%)外,产ESBLs大肠埃希菌对庆大霉素、环丙沙星、左氧氟沙星、四环素也有极高耐药性,这与产ESBLs菌在携带有ESBLs的质粒上可同时携带有对氨基糖苷类和氟喹诺酮类、四环素等抗菌药物的耐药基因有关。但阿米卡星对该菌仍显示较好的抗菌活性,可能与其对多种氨基糖苷类钝化酶稳定有关。2种细菌产ESBLs株虽然对头孢哌酮-舒巴坦的耐药率较低,但中介率已达20%左右,值得注意。奇异变形杆菌产ESBLs株对氨苄西林-舒巴坦、环丙沙星、四环素耐药率高外,对其他所测抗菌药物均敏感。上述3种细菌中产ESBLs株耐药率远高于非产ESBLs株。分析产染色体型AmpC酶的菌种主要有肠杆菌属、柠檬酸菌属、沙雷菌属。本次药敏试验结果显示,肠杆菌属、柠檬酸杆菌属对头孢西丁、头孢唑林的耐药率高,沙雷菌属对头孢唑林、头孢呋辛耐药率高,检出肠杆菌属对亚胺培南、美罗培南耐药1株,未发现柠檬酸杆菌属、沙雷菌属耐药株,对其他所测药物敏感率都较高。
本次检出最常见的不发酵糖革兰阴性杆菌占细菌总数的24.0%。今年我院不动杆菌属检出率最高,从药敏试验结果可知,亚胺培南和头孢哌酮-舒巴坦(耐药率均为8.8%)对不动杆菌属有较好的抗菌活性,但头孢哌酮-舒巴坦中介率已达22.2%,与2007年CHINET监测结果一致[14];对氨曲南、哌拉西林、氨苄西林-舒巴坦、庆大霉素、头孢他啶、头孢噻肟、环丙沙星和磺胺甲唑-甲氧苄啶的耐药率均在40%~60%。而铜绿假单胞菌耐药率最低的是阿米卡星8.3%,对亚胺培南、美罗培南的耐药率较2008年有上升趋势(由2008年 15.3%、11.4%上升至17.4%、23.3%),由于铜绿假单胞菌易定植、易变异,耐药机制非常复杂,并且对多种抗生素具有天然耐药的特点,并且各医院的耐药谱又不尽相同,因此临床治疗由铜绿假单胞菌引起的感染,应参照细菌药敏试验结果而合理用药。嗜麦芽窄食单胞菌检出率日益增多(2008年检出38株),该菌产生的锌离子金属酶能水解超广谱抗菌药物亚胺培南。本次监测数据显示所测3种药物对嗜麦芽窄食单胞菌均具有较高的抗菌活性。洋葱伯克霍尔德菌对所测4种药物耐药率均较高,但该菌检出率较低,今后应关注耐药菌的监测。
[1] 叶应妩,王毓三.全国临床检验操作规程[M].第 2版.南京:东南大学出版社,1997:500-514.
[2] 刘卫,凌宙贵,汪春梅,等.住院病人中常见病原菌的分布及耐药性分析[J].中国感染与化疗杂志,2008,8(6):456-458.
[3] 苏丹虹,卓超,袁锦屏,等.2005年广州医学院第一附属医院细菌耐药性监测[J].中国感染与化疗杂志,2007,7(4):248-252.
[4] 胡云建,艾效曼,宣天芝,等.2005年北京医院细菌耐药性监测[J].中国感染与化疗杂志,2007,7(4):259-262.
[5] 卓超,苏丹虹,钟南山.2007年广州地区细菌耐药性监测分析[J].中华检验医学杂志,2009,32(4):397-402.
[6] 宋有良,潘晓龙,周东升,等.铜陵地区2007年细菌耐药性监测[J].中国感染与化疗杂志,2009,9(2):113-117.
[7] 朱德妹,张婴元,汪复,等.2008年上海地区细菌耐药性监测[J].中国感染与化疗杂志,2009,9(6):401-411.
[8] 汪复,朱德妹,胡付品,等.2007年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2008,8(5):325-333.
[9] Webster D,Rennie RP,Brosnikoff CL,et al,Methicillin-resistant Staphy lococcus aureus with reduced susceptibility to vancomycin in Canada[J].Diagn Microbiol Infect Dis,2007,57(2):177-181.
[10] 张丽娟,刘娅力,张卓然.耐万古霉素肠球菌的微生物学及流行病学特征[J].国外医学微生物学分册,1999,22,(6):21-22.
[11] 樊有,丁晶晶,施毅,等.南京地区肺炎链球菌耐药情况分析[J].中国感染与化疗杂志,2008,8(5):383-386.
[12] 卓超,苏丹虹,朱德妹,等.2007年CHINET大肠埃希菌和克雷伯菌属耐药性监测[J].中国感染与化疗杂志,2009,9(3):185-191.
[13] 汤瑾,蒋燕群.碳青霉稀类抗生素耐药肠杆菌科细菌中KPC酶的研究[J].中国感染与化疗杂志,2009,9(6):446-450.
[14] 史俊艳,张小江,徐英春,等.2007年中国CHINET鲍曼不动杆菌耐药性监测[J].中国感染与化疗杂志,2009,9(3):196-200.
