186例脑卒中后抑郁患者临床特点及相关因素分析
2010-06-13梁燕
梁 燕
山东莱芜市人民医院神经内科 莱芜 271100
卒中后抑郁(postroke depression,PSD)是脑卒中常见并发症之一,据报道[1],其发病率为30%~50%,严重影响患者的生活质量及预后,作者采用Zung氏抑郁自评量表(SDS)对186例脑卒中患者进行评定,并与178例正常人进行对照。
1 资料与方法
1.1 一般资料 脑卒中组:选自2005-10~2009-09在我院神经内科住院的50岁以上的脑梗死和脑出血病人,诊断均符合1995年第4次全国脑血管疾病会议通过的标准,均系第一次发病,并经头颅CT、MRI证实。其中脑梗死病人108例,脑出血病人78例,病程≥2周。排除伴明显失语、失认等症状不能配合检查者,精神障碍既往史或家族史阳性者,病情严重或伴意识障碍不能配合检查者。对照组:按照配对资料的要求,选择正常人178例,对照组与脑卒中组的性别、年龄、受教育程度、职业、城乡生活条件相同或相近。对照者是来门诊就诊的病人,部分为患者家属。
1.2 Zung氏抑郁自评量表评分 采用Zung氏抑郁自评量表(SDS)[2]测试 2组被试,由专人进行。计分方法[2];SDS总分乘以1.25,取整数即得标准分,以标准分来评定,标准分≥50分确定为抑郁。抑郁程度分为4个等级,无抑郁(≤49分),轻度(50~59分),中度(60~69分),重度抑郁(≥70分)。
2 结果
2.1 抑郁发生情况 (1)SDS总标准分比较:卒中组的均值为51.24±10.42;对照组为41.23±7.89,2组差异有显著性(配对t检验,P<0.05)。(2)2组抑郁情况比较:脑卒中组186例发现抑郁者84例(占45.2%)其中中度、重度抑郁者43例(占23.2%),而对照组178例中仅发现轻度抑郁者23例(占12.9%),2组抑郁发生率差异有显著性(χ2检验,P<0.01)
2.2 抑郁与卒中部位的关系 见表1。
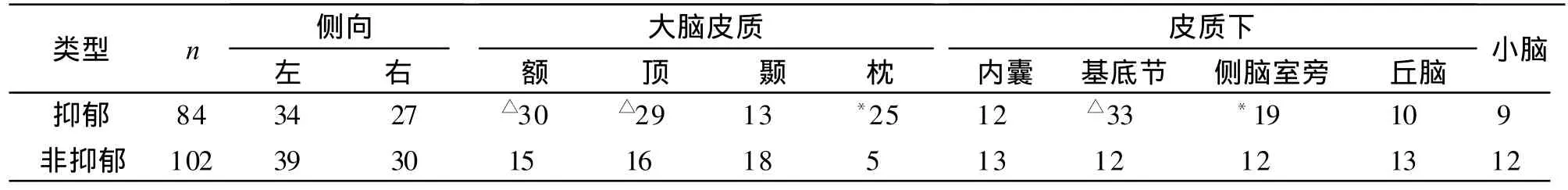
表1 卒中部位与抑郁症状的关系
2.3 抑郁与病程的关系 在病程达3~6个月时,SDS均值比较最高,而当病程≥6月时抑郁症状的发生率由6月之内的64%下降到 32%,二者之间差异有统计学意义(P<0.05)。见表2。
表2 病程与抑郁症状的关系 ()

表2 病程与抑郁症状的关系 ()
注:(1)与病程3~6月比较,(2)与病程≥6月比较,(3)与病程≤5月比较
病程 n SDS得分 t P≤3月 36 37.65±8.15 21.45(1) <0.013~6月 21 64.33±9.76 18.42(2) <0.05≥6月 27 32.30±3.41 65.28(3) <0.05
2.4 脑卒中后抑郁与肢体肌力的关系 肌力≤3级者51例,≥4级者33例,SDS得分分别为 49.70±10.29、30.26±3.96,两者比较具有显著差异(t=7.34,P<0.01)。
3 讨论
本组资料表明,脑卒中后不仅抑郁的发生率高,而且程度较重,表明脑卒中后抑郁是脑卒中后较为常见的情感障碍,早期易为临床医师所忽视,因此临床上应加强观察,给予重视。
脑卒中后抑郁与卒中部位有关,本研究发现,大脑皮质额、顶、枕叶及皮质下基底节,侧脑室旁的病灶更易出现抑郁,而左右侧病灶并无显著差异,据报道[3]重度抑郁与左侧额叶和基底核的病变有关,轻度抑郁与枕叶和顶叶的病变有关,异常的兴奋与右额叶病变有关。抑郁是一种情感障碍,大脑边缘系统是情感活动的解剖生理学基础,纹状体-苍白球-丘脑-皮质回路的功能障碍可能导致了抑郁症。这条通路损害引起抑郁症的机制是[4]:(1)直接损害额叶、背外侧额叶和前扣带回通路;(2)损伤了脑干上行到纹状体-苍白球-丘脑-皮质回路的单胺类神经递质纤维;(3)基底神经节的损害导致眶额通路和前额叶的5-羟色胺功能紊乱。
病程与抑郁症状的发生呈显著正相关(P<0.05),抑郁症状高峰期位于发病后3~6月[5],此时,正值脑卒中恢复期。因此,在此期间应特别重视患者的心理变化,给予适当的心理疏导,使患者尽早摆脱抑郁症状的阴影。肌体肌力水平与抑郁症状的发生呈显著负相关,即肌体肌力水平越低者,其抑郁症状也往往越严重。
总之,脑卒中后抑郁严重影响患者的康复,应尽早进行系统的康复训练,并根据抑郁症的轻重程度,选用适当抗抑郁药物治疗。
[1]方定华,陈小梅,李渏,等.脑血管临床与康复[M].上海:科学技术文献出版社,2001:34-36.
[2]汪向东.心里卫生评定量表手册[J].中国心理卫生杂志,1993,7(增刊):160.
[3]王立伟,赵庆莲.血管性抑郁症临床特征的比较研究[J].中国神经精神疾病杂志,2000,26(3):176-178.
[4]任巧玲.脑卒中后抑郁特点及相关因素分析[J].中国行为医学科学,2001,10(5):459.
[5]李军祥,赵旭华.脑卒中后抑郁病因临床表现及相关治疗分析[J].中国实用神经疾病杂志,2007,10(8):66-67.
