2876例胎儿染色体核型分析
2010-05-31杨小红
杨小红
产前诊断是实现优生的重要途径,通过产前诊断,使异常染色体胎儿在出生前作出诊断,可以有效防止病残儿出生。目前临床上应用较为广泛的产前诊断方法主要是羊膜腔穿刺和脐血穿刺,我院就2000年~2009年10年间对符合产前诊断指征的2876例孕妇进行了羊膜腔穿刺或脐血穿刺,抽取羊水或脐血进行细胞培养并分析其染色体核型结果,现总结如下。
1 资料与方法
1.1 研究对象 2000年1月~2009年12月在我院符合产前诊断的孕妇2876例,签署知情同意书后进行产前诊断。孕妇年龄21~43岁,孕周18~34周;孕周在18~23+6周行羊膜腔穿刺,共穿刺1493例,细胞培养失败9例;孕周在18~34周行脐血穿刺,共穿刺1383例,细胞培养失败5例。产前诊断指征分布如下:年龄≥35岁513例;唐筛高风险1268例;彩超异常390例;不良妊娠史(自然流产、死胎、21-三体及胎儿畸形生育史)191例;孕早期用药213例;其他(家中装修、近亲结婚,胸部透视、病毒感染史、丈夫年龄大或畸精等)301例。
1.2 仪器 日本Aloka-SSD630型B超配UST-5039P3.5MHz穿刺探头,穿刺针为日本进口22G150mm和180mmPTC针。
1.3 方法
1.3.1 穿刺方法 常规B超检查,核实孕周,确定胎位、胎盘位置及羊水量,尽量避开胎盘,无菌操作,如为羊膜腔穿刺,则在B超引导下PTC针垂直进针入羊膜腔内,最初抽取的1~2ml羊水弃去,随后抽取羊水30ml送实验室离心接种培养;而脐血穿刺则B超探头选择较直或较长的游离脐带作为穿刺点,入针时动作要快,以冲击样动作穿刺脐带,抽取脐血1~2ml,注入无菌肝素钠管,送实验室培养。
1.3.2 染色体检查 标本送细胞遗传室检测,留取详细资料必要时复查。
2 结果
2.1 异常染色体发生情况 2000年1月~2009年12月在我院进行产前诊断例数2876例,染色体核型正常2620例,检出染色体异常256例,占受检人数的8.9%,其中前五年产前诊断例数477例,发现异常染色体数41例;后五年产前诊断例数2409例,发现异常染色体数215例,见表1。
2.2 异常染色体的核型分布 在256例的异常染色体核型分析中,数目异常55例(21.5%),包括21-三体35例(13.7%);18-三体12例(4.7%);13-三体1例(0.4%);47,XXX2例(0.8%);47,XXY1例(0.4%);48,XXYY1例(0.4%);45,XO3例(1.1%)。嵌合体5例(2.0%);结构异常44例(17.2%),包括倒位32例和平衡易位12例;染色体多态性152例(59.3%)。
2.3 不同的产前诊断指征与染色体异常的发生情况 在高龄组中染色体异常的检出率最高,占该指征的20.3%,与唐筛高风险组、彩超异常组、不良妊娠史组、孕早期用药组及其他组比较,差异有统计学意义(P<0.05);唐筛高风险组、彩超异常组、不良妊娠史组、孕早期用药组及其他组之间两两比较,差异无统计学意义(P>0.05),详见表2。
2.4 多因素Logistic回归分析 以是否存在异常染色体为因变量,以年龄≥35岁、唐筛高风险、彩超异常、不良妊娠史、孕早期用药和其他为自变量进行多元逐步回归,结果显示年龄≥35岁、彩超异常、不良妊娠史为异常染色体发生率的相关危险因素。见表3。
2.5 染色体异常核型类型及其妊娠结局 在256例染色体的异常核型中,高龄组检出染色体异常数最多104例(40.6%),其次为唐筛高风险组55例(21.5%);而在染色体异常核型分布中,检出染色体多态性最多150例(58.6%),其次为染色体数目异常55例(21.6%),主要发生在高龄组、唐筛高风险组及彩超异常组;而嵌合体5例均在高龄组中检出。256例孕妇均给予了相应的医学指导,染色体结构异常、染色体多态性及1例47,XXY的孕妇选择继续妊娠,其余染色体数目异常和嵌合体的孕妇选择引产终止妊娠。见表4。
3 讨论
3.1 开展产前诊断工作是降低染色体病的重要举措 胎儿染色体异常是重要而严重的先天性疾病,到目前为止,除了通过染色体病的产前筛查和诊断终止染色体异常儿出生,无有效预防和治疗方法。我院开展产前诊断工作10年间因各种原因进行产前诊断2846例,确诊了染色体异常病例256例,分别给予相应的医学指导,其中有59例孕妇选择引产终止妊娠,包括常染色体数目异常48例(35例21-三体、12例18-三体、1例13-三体);性染色体数目异常6例(2例47,XXX、1例48,XXYY、3例45,XO);5例嵌合体。由此可知,通过羊水或脐血的细胞培养进行染色体核型分析,从而对胎儿染色体病作出产前诊断,避免染色体的异常儿出生,对减轻家庭和社会的经济负担以及提高出生人口素质具有重要意义。
3.2 产前诊断指征与染色体异常的相关性 本研究对2876例孕妇进行染色体病的产前诊断,发现胎儿染色体异常率高达8.9%,与陈铮[1]等文献报道相一致。在不同的产前诊断指征中,高龄组中的染色体检出率最高,占该指征的20.3%,说明了年龄超过35岁的孕妇可以作为一个独立的产前诊断指征进行产前诊断,符合我国《母婴保健法》规定的对于高龄孕妇建议产前诊断的要求。彩超异常组为第二位,占该指征的11%,这主要是超声技术的发展,B超作为一种无创性产前诊断方法已逐渐受到临床医生的关注,超声检测易发现胎儿明显的结构异常,而结构异常与染色体异常密切相关[2],而且产前超声诊断胎儿畸形部位越多,其患染色体异常的可能性越大[3],因此有必要在妊娠中晚期进行产科超声筛查,发现异常及早产前诊断以检测胎儿染色体,对预测是否继续妊娠的风险至关重要。另外我们发现,在胎儿异常染色体的核型分布中,染色体变异检出率最高,为58.6%,染色体变异属遗传多态性改变,一般不引起临床症状[4],但有学者认为这些变异受环境或遗传因素的影响有可能诱发异常,因此对产前诊断出这些病例,最好对其父母做染色体检查,以确定其变异的来源。染色体数目异常检出率达21.6%,占第二位,其中21-三体35例(13.7%),18-三体12例(4.7%),13-三体1例(0.4%),这些染色体数目异常的发生主要集中于高龄组、唐筛异常组及彩超异常组中,因此对这些高风险的孕妇进行胎儿染色体核型检查,可以显著提高染色体异常的检出率。

表1 2000年~2009年异常染色体数发生情况
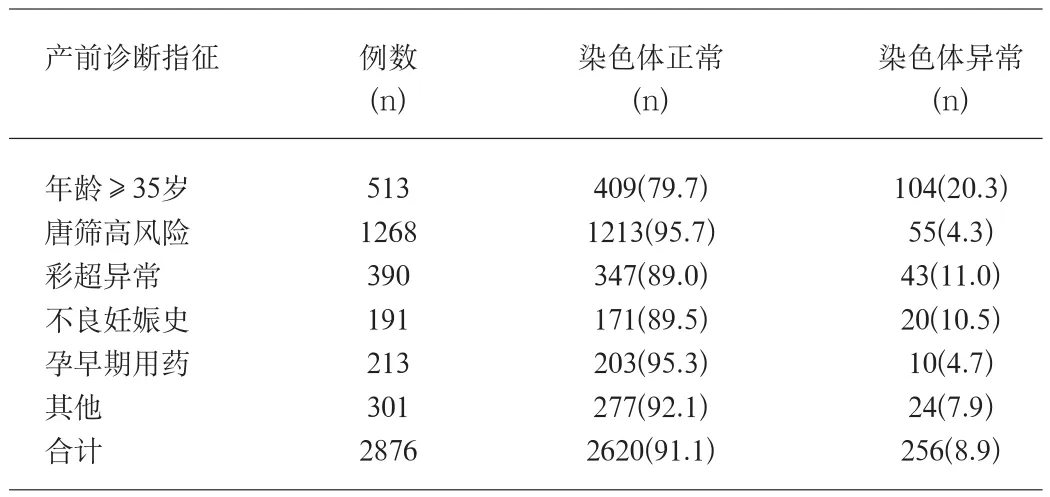
表2 不同产前诊断指征组中异常染色体发生率比较[n(%)]
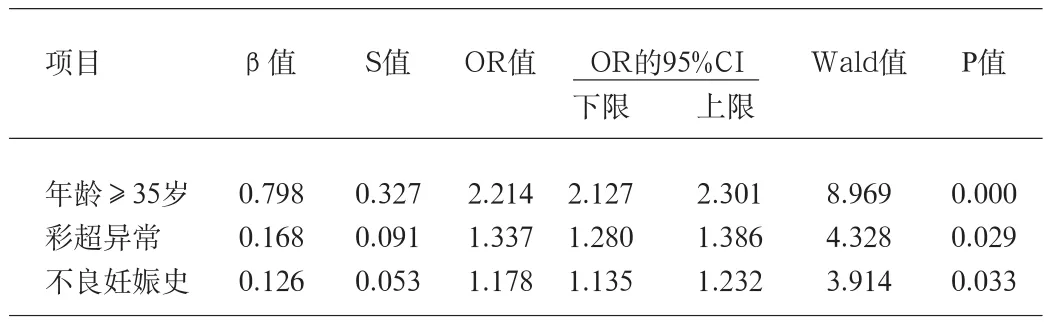
表3 异常染色体发生的Logistic回归分析

表4 256例孕妇染色体异常核型与产前诊断指征的关系[n(%)]
3.3 扩大产前筛查的覆盖面,让更多的家庭受益 我院10年间的产前诊断资料结果显示,2005~2009年产前诊断人数及染色体异常检出人数较2000~2004年显著增加,这主要是加大了宣传力度,让广大家庭及社会充分认识到产前筛查和诊断的重要性和必要性,自觉自愿地接受产前筛查和诊断;得到卫生行政主管部门的大力支持,制定了相关法规和和政策,建立健全了产前筛查网络;另外,我院作为是珠海市惟一的一家产前诊断机构,担负着血清唐氏筛查检测任务,并开展产前诊断B超筛查、遗传咨询门诊等,让更多具有产前诊断指征的孕妇能及时进行产前诊断;尤其在2007年,珠海市为了减少异常染色体儿的出生,率先在全国开展孕产妇免费孕检项目服务,其中包括免费唐氏筛查,使产前筛查的覆盖面更加扩大,让更多的家庭从中受益。
[1]陈铮,顾京红,黄亚娟.283例脐血管穿刺诊断胎儿染色体异常临床分析[J].实用妇产科杂志,2010,26(1):30-31.
[2]Hackshaw AK,Wald NJ.Assessment of the value of reporting partial screening results in prenatal screening for Down's syndrome[J].Prenat Diagn,2001,21(6):445-447.
[3]Spencer K,Spencer CE,Power M,et al.Screening for chromosomal abnormalities in the first trimester using ultrasound and maternal serum biochemistry in a one stopclinic:A review of three years prospective experience[J].BJOG,2003,110(3):281-286.
[4]王树玉,赵强,贾婵维.1000例遗传咨询患者的细胞遗传学分析[J].中国优生与遗传杂志,2000,8(5):36.
