门诊处方不合理用药分析
2010-05-29崔自慧
崔自慧
(河南省平顶山市第一人民医院药品管理科,河南平顶山 467000)
随着医疗卫生科学技术的发展,应用于临床上的药物越来越多,临床上不合理用药逐渐增多,药物误用或滥用的情况较为多见,我国每年有超过250万人因药品不良反应(adverse drug reaction, ADR)住院,19.2 万人因 ADR 死亡[1]。大量的不合理用药现象在各级医院均有不同程度的存在,临床上既影响了药物疗效,又可以使药物的不良反应增加,既增加了患者的经济负担,而且延误治疗,毒副作用增加,造成医药资源的浪费,甚至可危及患者生命安全[2]。为了解我院门诊不合理用药情况,提高临床用药水平,笔者随机抽取我院2009年6~9月门诊药房处方,进行不合理用药调查,汇报如下:
1 资料与方法
1.1 资料来院
我院2009年6~9月门诊药房处方中,随机抽取处方8 000张,处方样本覆盖全院门诊各专科,具有一定的代表性。
1.2 方法
对抽取的门诊处方,依据药品的说明书、教科书、药典、文献资料、公开出版的医学书籍及注射剂临床配伍检索表,以2004年9月1日起实施的《处方管理办法》的要求为判定标准,详细对每张不合理用药处方进行数量、不合理用药类型、问题的原因归类,统计分析。对不合理用药量、单张处方多处错误计不合理处方为1张。
2 结果
根据判定标准抽取的门诊处方8 000张中存在不合理用药处方421张,占总处方张数的5.26%,合理用药处方7 579张,占总处方张数的94.74%。根据不合理用药情况进行详细的统计及分类,药物和诊断不符合的占6.17%,药物用法不合理的占19.23%,药物用量不合理占6.88%,药物配伍不合理占29.69%,药动学相互作用不合理占4.03%,不适宜群体给药占3.08%,溶媒选择不合理占10.68%,不合理应用抗生素占20.19%。见表1。
3 讨论
3.1 药物和诊断不符合
如:处方诊断上呼吸道感染,用药有治疗心脏疾病药物;处方诊断为高血压疾病,用药出现肾石通等药物。原因为患者同时存在多种疾病,应该在处方书写时根据疾病主次和疾病种类分张进行开具药物,避免一张处方多种药物同时存在。
3.2 药物用法不合理
如:青霉素800万U静脉滴注,每日1次,青霉素是β2内酰胺类杀菌剂,有时间依赖性,临床上杀菌效果取决于血与组织中药物浓度,为了保持有效的血药浓度一般3~4个半衰期给药1次,日用药总量分为3~4次给药。阿奇霉素0.25 g,bid,po,连用 7 d,由于阿奇霉素血浆半衰期 12~14 h ,组织半衰期2~3 d,正确用法应该每日1次,连续应用3 d或5 d,长期应用可以造成体内药物的蓄积,产生毒副作用。
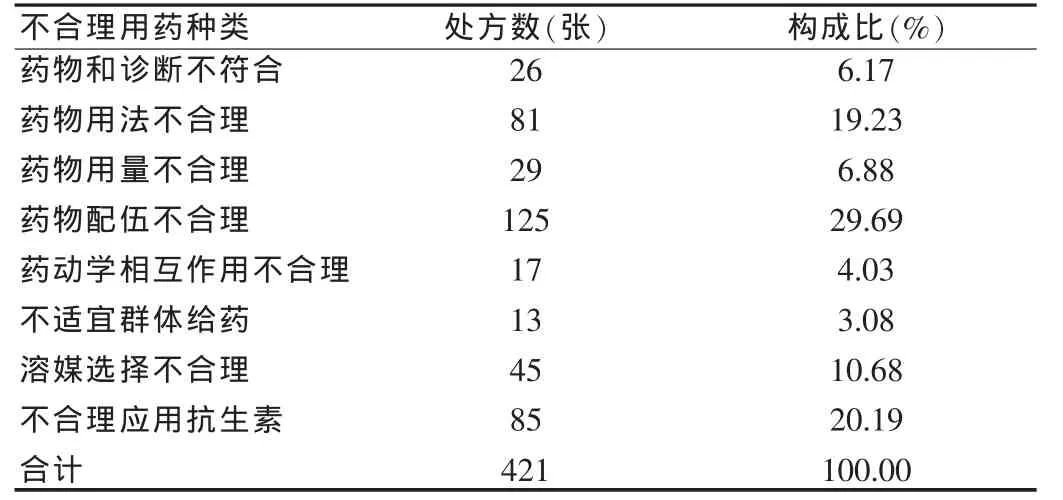
表1 不合理用药种类及构成
3.3 药物用量不合理
如:处方出现青霉素1 200万U静脉滴注,青霉素作用虽与其血中浓度有关,但加倍增加药物剂量并不能使其杀菌作用成倍增长,大剂量青霉素可使血凝机制改变,同时进入脑脊液而引起中毒性脑病。治疗成人贫血病时叶酸单次剂量0.4 mg,每日1次,叶酸治疗贫血常用量是每日5~30 mg,用药剂量太小达不到治疗目的。1岁患儿给药病毒唑0.3 g静脉滴注,剂量过大引起肾毒性。
3.4 药物配伍不合理
如:重复用药雷贝拉唑10 mg,bid,po,但处方中添加了埃索美拉唑20 mg,qd,po,由于两种药物均为质子泵抑制药,重复用药造成药物浪费和增加副作用。又如处方中出现多潘立酮和碳酸氢钠和多酶进行联合,多潘立酮是胃肠动力药,促进食物在胃内的排空,缩短多酶在胃内作用时间,影响胃蛋白酶的消化作用,另胃蛋白酶适宜在酸性环境下才有活性,不宜与碳酸氢钠合用[3]。如头孢他定与红霉素,氨苄西林与左氯氟沙星联合应用,前者为繁殖期杀菌类,而后者为抑菌类,从而妨碍前者发挥杀菌作用,呈拮抗作用。
3.5 药动学相互作用不合理
很多医生不了解药物的药动学,如处方中出现普瑞博思和红霉素联用应用。由于普瑞博思通过细胞色素P-450酶代谢,但红霉素等大环内酯类能够抑制细胞色素P-450酶,降低了普瑞博思的代谢,使体内蓄积,增加了心脏毒性,增加发生尖端扭转型室性心律失常的可能[4]。
3.6 溶媒选择不合理
由于药物的理化原因,很多种药物对溶媒有选择性。如青霉素类、头孢菌素类加入葡萄糖注射液注射时,会造成青霉素水解速度加快,不仅降低其血药浓度,并增加了水解产物青霉素酶烯酸,后者又是主要的致敏因素。因为青霉素类、头孢菌素类应选择pH值5.5~6.5氯化钠注射液做溶媒更为合适,应避免使用pH值是3.5~5.5的葡萄糖注射液[5]。
3.7 不合理应用抗生素
针对抗生素的药理特性,临床上出现二种抗生素联合应用,以及三联、四联等情况。如青霉素+庆大霉素;菌必治+罗红霉素;罗氏芬+复方新诺明+阿米卡星;青霉素+利巴韦林等不合理滥用抗生素[6]。
通过本次对门诊处方不合理用药的调查,笔者可以看出存在较大的问题,归咎原因为:临床医生对药物的特性,适应证和相关知识的不熟悉;经济利益驱动下的联合用药,大处方;审查处方不严格,不能发现和纠正不合理用药;临床药学活动开展不足不能正确指导临床用药。
[1]杨君,黄仲义.我院184例药品不良反应回顾性分析[J].中国药房,2005,16(6):455.
[2]杨成杰.门诊处方不合理原因分析[J].社区医学杂志,2006,4(2):3.
[3]陈新谦,金有豫.新编药物学[M].15版.北京:人民卫生出版社,2004:38.
[4]刘中兴.我院门诊处方不合理用药调查分析[J].中国医院用药评价与分析,2008,8(1):71.
[5]孙忠实.当代药物不良反应的特点与对策[J].中国医药导刊,2003,5(1):68.
[6]黄仲义.我院药品不良反应回顾分析[J].中国药房,2005,16(6):45.
