外伤性鼓膜穿孔患者常频与扩展高频测听结果分析
2010-01-25孙月华刘秀丽徐尔东洪岭
孙月华 刘秀丽 徐尔东 洪岭
外伤性鼓膜穿孔患者的纯音听阈测试结果常表现为中、低频听力下降明显,存在气骨导差,鼓膜愈合后,大多数患者气、骨导听阈有改善。Hussain[1]曾提出,鼓膜外伤后除有传导性聋外,还伴有4~8 kHz 频率区的感音性聋。本文分析了55例外伤性鼓膜穿孔患者鼓膜愈合前后常频听阈及扩展高频听阈的变化,现报告如下。
1 资料与方法
1.1临床资料 55例(55耳)患者均来自大连医科大学附属第一医院耳鼻咽喉科门诊,其中男34例,年龄16~51岁,平均27.3岁;女21例,年龄18~54岁,平均30.3岁。52例为掌击伤,1例为耳部撞击车窗,否认头颅外伤,2例为球击伤。临床检查均证实为外伤性鼓膜穿孔,所有患者均于当日或伤后1~2天就诊。本院听力正常的健康职工30例(60耳)作为对照组,男10例,女20例,年龄23~42岁,平均28.5岁。所有研究对象均无耳聋家族史、耳毒性药物应用史、噪声暴露史,无其他中耳疾病。
1.2测试方法 所有患者于就诊当天和鼓膜愈合前后进行常频纯音测听及扩展高频测听检查,并观察鼓膜愈合情况,比较鼓膜穿孔愈合前后常频纯音听阈及扩展高频听阈的变化,并与对照组进行比较。
用丹麦MADSENORBITER 922-2听力计,常频纯音测试频率范围0.125~8 kHz(8 kHz骨导测听未做),扩展高频为10~16 kHz,由中国计量研究所校准。0.125~8 kHz测听耳机为TDH-70气导耳机和B-71骨导耳机。10~16 kHz测听耳机为HDA200,在频率为8、9、10、11、12、13、14、15、16 kHz时,其最大输出分别为100、95、90、85、85、70、70、60、55 dB HL,各频率的最小输出为-5 dB HL。隔声室内本底噪声小于25 dB(A),听阈测定方法为上升法,以5 dB为一档逐级增减给声强度,对于在某频率上最大输出仍未能测出听阈的受试者,在统计时均以最大输出值加上5 dB作为其听阈值。以上测试均由专门技师完成。
1.3统计学方法 全部数据采用SPSS16.0软件进行统计学分析,用t检验比较鼓膜穿孔前后及对照组的听阈。
2 结果
2.1鼓膜穿孔愈合情况 55例外伤性鼓膜穿孔患者中,有2例患者鼓膜大穿孔,观察1个月穿孔缩小不明显,无自愈可能,遂行鼓膜修补术,术后听力恢复情况:一例1、8 kHz 气导听阈分别是25、30 dB HL,其它频率正常;另一例1~8 kHz 听力逐渐下降,气导听阈为30~45 dB HL。 3例患者鼓膜穿孔较大,行贴补术,愈合良好,听力恢复也较好。其余50例患者鼓膜穿孔均为自行愈合。
2.2鼓膜穿孔前后听力测试结果(表1,2) 55例患者中,49例听力明显提高(鼓膜穿孔时气导听阈为35.23 dB HL,鼓膜愈合后为15.90 dB HL),6例患者听力有提高(鼓膜穿孔时气导听阈为38.12 dB HL,鼓膜愈合后为26.07 dB HL)。55例患者穿孔愈合前常频段各频率气、骨导听阈均高于对照组,差异有统计学意义(P<0.05),穿孔愈合后与对照组比较差异无统计学意义(P>0.05)。其中11例(11耳)鼓膜穿孔愈合前0.25~8 kHz骨导听阈≥25 dB HL,鼓膜愈合后仅有4例骨导听阈≥25 dB HL。外伤性鼓膜穿孔患者鼓膜愈合前后常频段各频率骨、气导差距差异有统计学意义(P<0.05),鼓膜愈合后骨、气导差距明显缩小(表3)。穿孔愈合前扩展高频(10~16 kHz)各频率听阈均提高,与对照组相比较差异有统计学意义(P<0.01),鼓膜穿孔愈合后各频率气导阈值与对照组比较差异仍有统计学意义(P<0.05),且随着频率增高,鼓膜愈合后气导听阈改善逐渐减少,外伤组穿孔愈合前后各频率气导阈值比较差异均有统计学意义(P<0.01)(表4)。
3 讨论
外伤性鼓膜穿孔多见于外力作用于耳部时,外耳道内产生类似于冲击波的瞬时超压直接作用于鼓膜,超过了鼓膜所能承受的张力极限,导致鼓膜破裂,甚至听骨链受损,引起以低频听力下降为主的传导性聋。同时外力还可造成卵圆窗破裂、膜迷路内的淋巴液受到剧烈震荡,由此产生的剪切力与挤压力可引起基底膜、前庭膜和血管纹等结构的机诫性损伤[2],引起感音神经性聋。
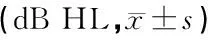
表1 对照组及外伤性鼓膜穿孔患者鼓膜愈合前后各频率气导听阈
注:与对照组及穿孔愈合后比较,*P<0.05
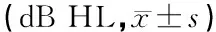
表2 对照组及外伤性鼓膜穿孔患者鼓膜愈合前后各频率骨导听阈
注:与对照组及穿孔愈合后比较,*P<0.05

表3 外伤性鼓膜穿孔患者鼓膜愈合前后各频率骨、气导差距(dB)
注:与穿孔愈合后比较,*P<0.05
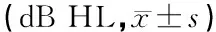
表4 对照组与外伤性鼓膜穿孔患者鼓膜愈合前后扩展高频听阈
注:与对照组相比较,*P<0.05,**P<0.01;△与穿孔前比较,P<0.01
有学者认为鼓膜穿孔可引起以低频下降为主的轻度传导性聋,骨、气导差≥15 dB,随着鼓膜的愈合,听力逐渐恢复,骨、气导差缩小,但可能伴有可逆的高频4~8 kHz感音神经性聋[3]。
本研究发现外伤性鼓膜穿孔患者低频区(0.25~1 kHz)气导听阈平均为35.00 dB HL,气骨导差平均为21.02 dB,而在在鼓膜穿孔愈合以后,其0.125~8 kHz多数频率气导听阈与对照组无明显差异,0.25~4 kHz各频率骨气导间距≤5 dB。但仍有7.3%患者骨导听阈≥25 dB HL,与文献结果相符。
本文结果中,外伤性鼓膜穿孔患者在穿孔愈合后扩展高频听阈虽有所改善,但仍明显低于对照组,其原因可能为:第一,中耳受到高、强、快速压力时,圆窗﹑卵圆窗压力变化可造成内耳损伤,因为高强﹑快速冲击可沿听骨链传至镫骨底板使前庭窗受累,致近前庭窗部位的基底膜受累。BeKesy﹙1949a﹚观察到行波过程中,每一种频率在基底膜上有一个相应的最大振幅部位,高频的最大振幅部位靠近前庭窗处,近前庭窗部位基底膜与高频声波发生共振,所以外伤性鼓膜穿孔患者显示出高频区的听力下降[3]。第二,外伤性鼓膜穿孔患者不仅伤及鼓膜,还可能伤及听骨链,引起听骨链脱位及骨折,严重者还可能引起迷路挫伤或震荡,损伤内耳[5]。Fausti等(1981)的实验证实扩展高频听力可以反应常频(0.125~8 kHz)听力正常耳的潜在听力损失,并可以提示耳蜗基底回的功能状态。陈海华等(1993)也提出,扩展高频气导听阈测试的意义在于可以发现早期耳蜗病变,且病变主要在耳蜗底回的最基底部分。本文发现外伤性鼓膜穿孔患者常频与扩展高频听阈均明显提高,穿孔愈合后,其常频听力基本恢复正常,但扩展高频段听力恢复不理想,提示外伤性鼓膜穿孔患者在鼓膜愈合后,内耳的损害没有完全恢复。
因此,临床医师对外伤性鼓膜穿孔患者不仅要重视其鼓膜穿孔是否早期愈合,更要重视患者的听力恢复情况,建议进行常频及扩展高频测听,对扩展高频听阈提高者,可早期给予营养神经药物治疗,以促进内耳毛细胞可逆性损伤的修复。
4 参考文献
1 Hussain SSM.Hearing loss in the 4 to 8 kHz range following tympanic membrane perforation fo minor trauma[J].Clin Otolaryngol Allied Sci,1995,20:211.
2 李七渝,张绍祥,刘正津,等.颈深筋膜间隙的薄层断面解剖研究及其临床意义[J].中国临床解剖学杂志,2003,21:316.
3 史晓瑞,董民声.轻度外伤性鼓膜穿孔4~8 kHz频率区听力下降[J].国外医学耳鼻咽喉科学分册,1996,20:62.
4 刘梅松,袁月芳.外伤性鼓膜穿孔患者的纯音听力追踪分析[J]. 听力学及言语疾病杂志,1997,5:149.
5 侯穗波,高国风.外伤性鼓膜穿孔致听力损失26例报告[J]. 现代康复,2001,5:127.
