700例产前胎心监护对新生儿预后的临床意义分析
2009-05-06梁燕飞
梁燕飞
【摘要】 目的 探讨产前胎心监护对围产儿预后的临床意义。方法 选择本院2005年5月至2008年5月700例孕妇,从妊娠36周起每周行无应激试验检查,根据有无反应,把有反应660例为对照组,无反应40例为观察组,观察两组的新生儿窒息率。结果 本组700例次孕妇无应激试验检查中,反应型660例次(94.3%);无反应型40例次(5.7%)观察组40例中共有18例发生新生儿窒息,其发生率为45%,有1例为重度窒息,1例死产;而对照组660例中仅有9例发生新生儿窒息,且都为轻度窒息,两组比较有显著差异(P<0.01)。结论 孕36周起每周进行产前胎监,发现胎心监护评分异常者及时处理,对降低围产儿死亡率有重要意义。
【关键词】 胎心监护;无应激试验(NST);新生儿窒息
无应激试验(non stress test,NST)是最常用的产前胎心监护方法,可使胎儿宫内异常得到早期处理,不会给母儿带来负担,又易于施行,可接受性强,是判断胎盘功能及胎儿状况的重要指标。本文选择本院2005年5月至2008年5月700例孕妇NST监护情况,报告如下。
1 资料与方法
1.1 一般资料
选择我院2005年5月至2008年5月700例孕妇,产科门诊定期检查,均为单胎妊娠,年龄22~35岁。从妊娠36周起每周行NST检查,直至临产。评分>8分为有反应,有反应的产妇每周做胎监1次,直至分娩。评分≤7分的排除胎儿睡眠,孕妇仰卧综合征,吸烟,使用中枢神经抑制药等情况,经吸氧后再做20 min,胎监仍评分≤7分为无反应。无反应组需积极处理,尽早终止妊娠。将有反应的产妇设为对照组,无反应的为观察组。
1.2 方法 从妊娠36周起每周行NST检查,直至临产。先向孕妇说明NST的意义,争取孕妇合作,使之情绪稳定,血压平稳。监护前避免饥饿状态及避免使用镇静药。保持室内安静、通风。孕妇取半卧位或左侧卧位,查清胎方位,确定胎心音位置。打开监护仪,调定走纸速度为3 cm/min,将涂有耦合剂的腹壁探头放置于胎心音区后用弹性腹带固定。在描记胎心率的同时,孕妇凭自觉有胎动时,手按机钮在描记胎心率的纸上作出记号。连续记录20 min为1单位,如20 min内无胎动,再延长20 min监护时间,以等待睡眠中的胎儿醒来,避免胎儿睡眠中的错判。
1.3 评判标准 反应型:在20 min内,基线变异频率>6 bpm,伴随胎动的胎心率加速>3次,每次持续时间>15 s,振幅增加>15 bpm。如果在20 min内没有胎动及胎心率加速的变化,经触诊或其他方式唤醒胎儿后重复20 min监护而出现了胎动及胎心率加速的变化,仍可诊断为反应型;若在监护的20 min内恰好观察到频频胎动及胎心频频加速,而后又呈现胎动停止,胎心率平稳不变,应判定为胎儿醒睡周期明显,也属反应型的重要标志;如NST无反应或反应差者经吸氧后恢复反应者仍视为正常。
无反应型:至少监护记录40 min以上,基线变异频率<6 bpm,没有出现胎动或有胎动而无胎心率加速或加速振幅及持续时间达不到反应型的标准,才能进行无反应型的判断。
1.4 新生儿结局采用Apgar评分法[1],3~7分为轻度窒息,<3分为重度窒息。
1.5 观察指标 ①胎心监护无反应发生率;②两组新生儿窒息发生率。
1.6 统计学方法 采用SPSS13.0统计学软件对数据进行处理,新生儿窒息发生率采用χ2检验,P<0.05,差异有统计学意义。
2 结果
2.1 本组700例次孕妇无应激试验检查中,反应型660例次(94.3%);无反应型40例次(5.7%)。
2.2 两组新生儿窒息发生率见表1。
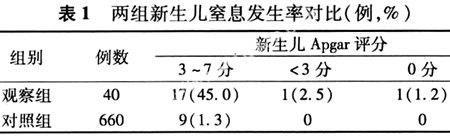
观察组40例中共有18例发生新生儿窒息,其发生率为45%,有1例为重度窒息,1例死产;而对照组660例中仅有9例发生新生儿窒息,且都为轻度窒息,两组比较差异有统计学意义(P<0.01)
3 讨论
产妇患有妊娠合并症、并发症,新生儿先天畸形或发育不良,以及胎盘功能低下,脐带异常,羊水异常等都可能导致胎儿宫内缺氧或胎儿对缺氧的耐受性降低,引起胎心率的改变。传统的胎心听诊法虽在临床工作中发挥了重要作用,由于听诊无法获得连续的和详细的资料,具有一定的局限性和缺陷性。胎儿电子监护是临床上最常用的胎儿外监护方法之一,已广泛应用于临床,是实时反映胎儿生物物理活动的主要指标之一 。从孕24周开始,胎儿出现胎心率变异功能,随妊娠的发展,胎心率呈一定幅度的摆动,主要由交感和副交感2个自主神经系统控制,维持胎心率于120~160次/min动态变化。当外界刺激如声音、宫缩等,血液内氧、二氧化碳浓度变化及血压波动,均可通过各种相应的感受器传到调节中枢引起胎心率的变化。而大脑皮层对胎动和睡眠功能作出相应反应。胎动时心率加速,变异性增加,而睡眠时则相反。但在28周前30%以上胎儿尚未建立起成熟的缺氧应激的心率变化,研究发现,28~30周的胎儿在胎动后出现胎心率增加。研究还发现,妊娠30周前胎儿宫内死亡发生概率基本稳定在l‰左右,胎儿在妊娠30周前出生的死亡概率和中、重度残疾发生概率均超过15%:在对产前监护预测胎儿死亡的假阳性率进行分析后提出,在妊娠32周后启动胎儿监护既可较好地。
NST己广泛用于产科临床来监测胎儿宫内安危,若有正常的基线变异和胎心加速则意味着胎儿神经系统对胎心率有良好的调节作用,胎心储备功能良好。若胎心基线变异持续减少或消失,监测时间大于30~40 min,超过胎儿正常的生理性醒睡周期时,常提示胎儿宫内缺氧,尤其是胎心无加速甚至出现减速者常提示胎儿处于危险状态。NST的主要目的是预测胎儿宫内缺氧状态或测试胎儿对缺氧的耐受能力,其敏感性、特异性和准确性判断的金标准是胎儿出生后有无新生儿窒息或有无酸中毒。
本研究将产前胎心监护评分与新生儿结局的关系进行相关分析,表明有反应组新生儿结局良好,无反应组新生儿结局较差,新生儿窒息发生率达45%。故孕36周起每周进行产前胎监,发现胎监评分异常者及时处理,对降低围产儿死亡率有重要意义。
参 考 文 献
[1] 肖凤珍,赵玉.产前胎心监护与新生儿结局的关系.基层医学论坛,2005,9 (12):1149-1150.
[2] 杨亚洲,王滟.产前胎儿监护.中国实用妇科与产科杂志,2004,20(1):3.
