重型颅脑创伤急诊去骨瓣减压手术临床预后预测模型的开发及验证评价
2024-12-31唐知己李卫黄乾亮钟鸣何晓明王乐临曾瑞亮




摘要:目的" 构建重型颅脑损伤患者急诊行去骨瓣减压的预后预测模型并进行评价和验证。方法" 对2015年1月-2021年1月在赣州市人民医院等5家医院的重型颅脑损伤患者临床资料进行回顾性分析。观察患者术后6个月的结局,以GOS评分1~2分为不良预后,通过对建模数据集进行单因素和多因素Logistic回归分析,明确去骨瓣减压术后6个月不良预后的独立预测因素。利用R语言编程构建术后6个月内不良预后的早期预测模型,并对模型进行评价和验证。结果" 最终有386例患者纳入研究,随机分为建模组286例,验证组100例。建模数据集6个月内总体不良预后率为55.59%。年龄、GCS、失血量>750 ml、环池消失、术中低血压,以及APTT>36 s是重型颅脑损伤患者行急诊去骨瓣减压术后6个月不良预后的独立影响因素(P<0.05)。利用预测因素构建了预测模型,经评价和验证,提示模型均具备良好的区分能力,校准度。结论" 基于颅脑损伤去骨瓣减压术后6个月总体不良预后的预测因素构建的预测模型,以预测列线图的方式展示,验证结果优良,可应用于临床。预测模型有助于指导医师临床决策,也可作为个体化治疗方案的参考。
关键词:颅脑创伤;去骨瓣减压;危险因素;预测模型
中图分类号:R651.1+5" " " " " " " nbsp; " " " " " " " " " nbsp; 文献标识码:A" " " " " " " " " " " " " DOI:10.3969/j.issn.1006-1959.2024.18.005
文章编号:1006-1959(2024)18-0025-06
Abstract:Objective" To construct a predictive model for the prognosis of emergency decompressive craniectomy in patients with severe craniocerebral injury and to evaluate and verify it.Methods" The clinical data of patients with severe craniocerebral injury in 5 hospitals including Ganzhou People's Hospital from January 2015 to January 2021 were retrospectively analyzed. The outcome of patients at 6 months after operation was observed, and the GOS score 1-2 was divided into poor prognosis. Univariate and multivariate Logistic regression analysis was performed on the modeling data set to identify the independent predictors of poor prognosis at 6 months after decompressive craniectomy. The early prediction model of poor prognosis within 6 months after operation was constructed by R language programming, and the model was evaluated and verified.Results" A total of 386 patients were included in the study and randomly divided into the modeling group (286 patients) and the validation group (100 patients). The overall poor prognosis rate of the modeling data set within 6 months was 55.59%. Age, GCS, blood lossgt;750 ml, disappearance of ambient cistern, intraoperative hypotension, and APTTgt;36 s were independent influencing factors for poor prognosis at 6 months after emergency decompressive craniectomy in patients with severe craniocerebral injury (Plt;0.05). The prediction model was constructed by using the predictive factors. After evaluation and verification, it was suggested that the model had good discrimination ability and calibration.Conclusion" The predictive model based on the predictive factors of overall poor prognosis at 6 months after decompressive craniectomy for craniocerebral injury is displayed in the form of predictive nomogram, and the verification results are excellent and can be applied to clinical practice. The prediction model is helpful to guide the doctor's clinical decision-making and can also be used as a reference for individualized treatment plan.
Key words:Traumatic brain injury;Decompressive craniectomy;Risk factors;Prediction model
颅脑损伤(traumatic brain injury, TBI)是外伤性致死的主要原因,给患者及其家庭带来了沉重的负担[1-3]。伤后出现颅内显著血肿、脑肿胀等因素会导致颅压增高甚至脑疝,开颅急诊手术并去骨瓣减压(decompressive craniectomy, DC)成为了唯一可能挽救其生命的措施[4-6]。当前,医师判断急诊入院拟行DC的患者是否能在手术后存活或者清醒,往往根据的是经验,并非循证医学证据。因此,构建预后早期预测模型,有助于更好的进行围手术期风险评估,以及与患者家属建立有效的沟通,辅助家属做出决策。基于以上存在的问题,本研究借助于医联体资源共享整合这一现有的优越政策条件,进行一项多中心的研究,构建患者行DC术后6个月不良预后的早期预测模型并进行了验证,现报道如下。
1资料与方法
1.1一般资料" 本研究已经通过赣州市人民医院伦理委员会审批,同意函编号:TY-ZKY2021-004-01。模型的开发所使用的建模数据集来源于2015年1月-2021年1月赣州市人民医院、会昌县人民医院、上犹县人民医院、宁都县人民医院、瑞金市人民医院的重型颅脑损伤病例。纳入标准:入组的TBI患者实施手术为急诊DC(伤后24 h以内实施),其目的为早期清除颅内的占位性血肿,并去骨瓣减压或缓解脑疝患者的颅高压。排除标准:①行后颅窝去骨瓣减压手术者以及开放性颅脑损伤手术者;②合并严重的基础疾病者;③并发严重脑干原发性损伤患者,双侧大面积脑梗死者,呼吸循环衰竭,但家属强烈要求手术的患者;④在外院已经行了开颅手术者。经筛选,赣州市人民医院301例,会昌县人民医院33例,宁都县人民医院31例,瑞金市人民院24例,上犹县人民医院15例,共405例行急诊DC的患者,排除19例6个月内失访患者,最终有386例患者纳入研究。
1.2方法
1.2.1数据收集及结局变量的定义" 记录患者术后6个月情况,随访内容包括患者生命体征、并发症、GOS评分。采集资料包括年龄、性别等基本信息,格拉斯哥昏迷评分(Glasgow Coma Scale, GCS),瞳孔状态,有无缺氧,创伤严重程度评分(The Injury Severity Score, ISS),术中失血量,术中血压等临床信息;影像学(computed tomography, CT)特征及实验室辅助检查结果,包括血红蛋白(hemoglobin, HB)(单位:g/L)、血小板(platelet, PLT)(单位:109/L)、部分活化部分凝血酶原时间(activated partial thromboplastin time, APTT)(单位:s)、血糖(单位:mmol/L)、血钙(单位:mmol/L)。结局指标为6个月的GOS评分,1~2分为严重不良预后。
1.2.2预测模型的构建" 纳入研究的患者随机拆分为建模数据集及内部验证数据集,其中建模人群占总人群70%,验证人群占30%。将建模数据集进行单因素分析初步筛选与结局存在潜在相关性的因素,再采用二元Logistic逐步回归法,逐步方法为前进法(Forward:LR)。得出TBI患者行急诊DC术后6个月不良预后的早期独立预测因素之后,再使用R语言的“rms”程序包构建预测模型。
1.2.3预测模型的评价及验证" 构建模型后,对模型的性能进行评价以及验证,观察预测模型整体能力的强弱,以及是否具备可移植性。模型的评价和验证包含了预测模型的区分能力及拟合优度(校准度)这两个方面。区分能力的评价和验证通过计算模型的C-统计量,绘制模型的ROC曲线来实现;而预测模型的校准度的评价则是通过1000次重复抽样法后得到的模型的风险预测值所绘制的校准曲线图直观的展现。
1.3统计学方法" 使用多个统计学软件进行数据分析。其中,数据集的Kolmogorov-Smirnov正态性检验、自变量的单因素分析、多因素Logistic回归分析均使用SPSS 22.0完成。其中不符合正态分布的数值型变量使用[M(Q25,Q75)]来描述,组间比较采取非参数检验方式。非连续变量则采取[n(%)]表示,组间比较采取?字2检验方式。ROC曲线制图分析使用MedCalc Version 15.8来完成。而模型的构建、评价、风险预测列线图开发、验证等主要的统计方法则使用R for Windows Version 3.6.1编程完成。
2结果
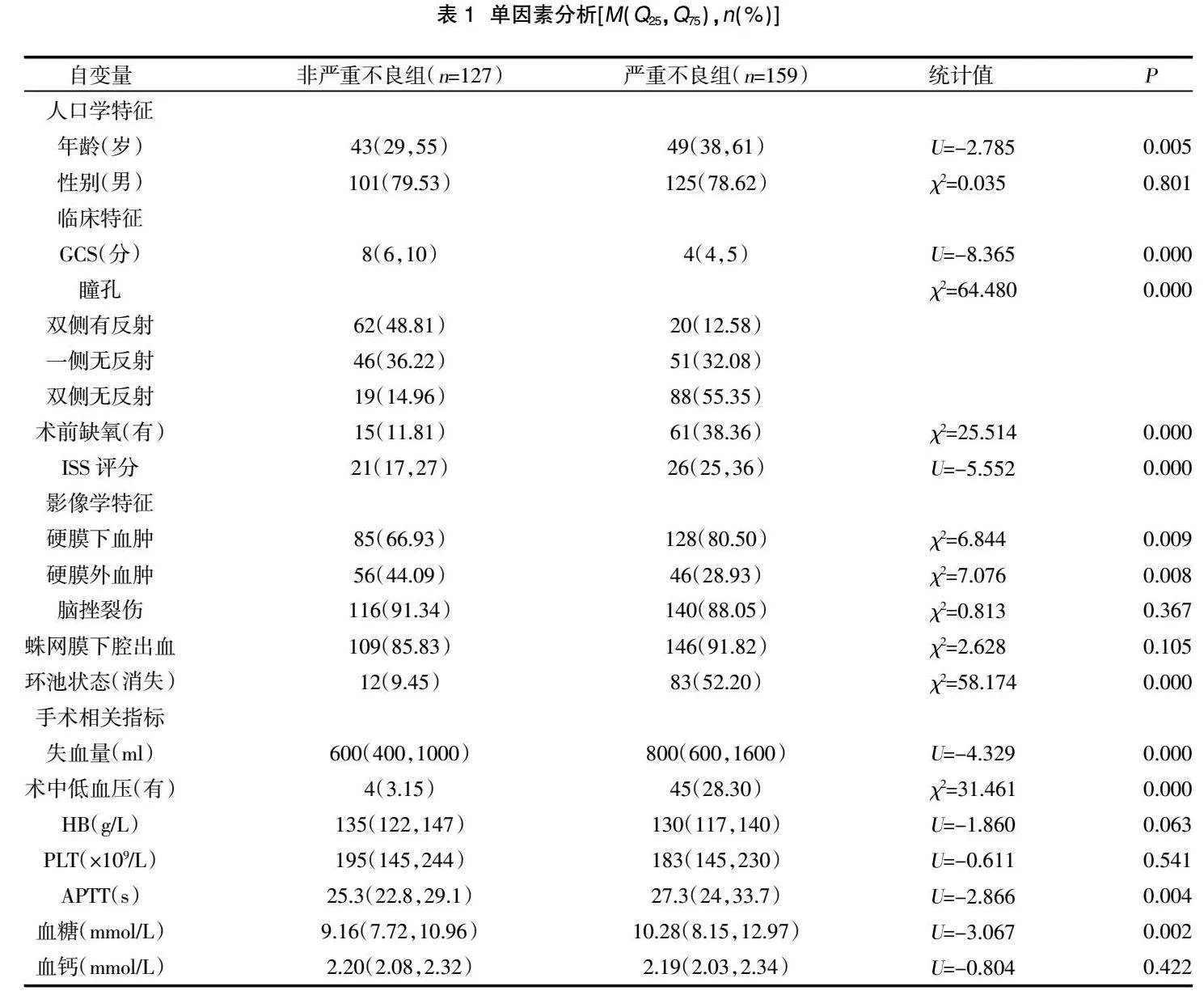
2.1单因素结果" 386例患者中,建模组286例,验证组100例。以术后6个月预后情况(是否严重预后不良)为因变量做单因素分析,分析自变量结局变量的潜在相关性。结果显示,非严重不良组和严重不良组年龄、GCS、瞳孔、术前缺氧、ISS评分、硬膜下血肿、硬膜外血肿、环池消失、失血量、术中低血压、APTT、血糖比较,差异有统计学意义(P<0.05),两组余指标比较,差异无统计学意义(P>0.05),见表1。
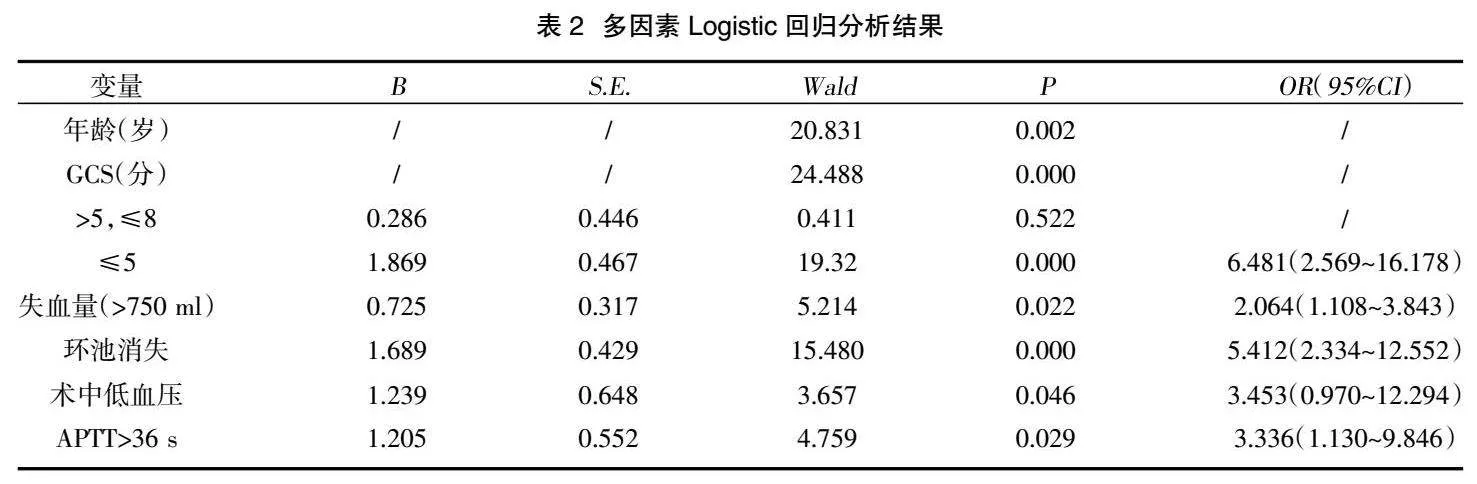
2.2多因素Logistic回归分析" 在对6个月不良预后的独立预测因素进行多因素分析前,对年龄、GCS、HB、APTT、血糖进行分类。对候选自变量进行二元Logistic回归分析。多因素Logistic回归分析结果显示,年龄(P=0.002)、GCS(P<0.001)、失血量>750 ml(P=0.022)、环池消失(P<0.001)、术中低血压(P=0.046)、APTT>36 s(P=0.029)是TBI患者行Ⅰ期DC后6个月不良预后的独立影响因素,Logistic回归分析的详细结果见表2。
2.3早期预测模型的构建及评价" 预测模型的区分能力评价即模型的C-统计量,绘制模型的ROC曲线。模型的C-统计量结果提示AUC=0.898。预测模型的ROC曲线见图1。其次进行预测模型拟合优度(校准度)的评价,校准曲线图如图2。可以直观的看出预测模型校准曲线与对角参考线的重合度均较高,拟合优度好。
2.4预测模型的验证" 预测模型的区分能力验证结果见图3。结果显示模型代入验证数据后计算的C-统计量略上升,模型在验证时的区分能力增加。其次进行预测模型拟合优度(校准度)的验证如图4所示。在引入了验证数据集之后,模型的校准曲线接近参考线,模型在验证时有较好的拟合优度。
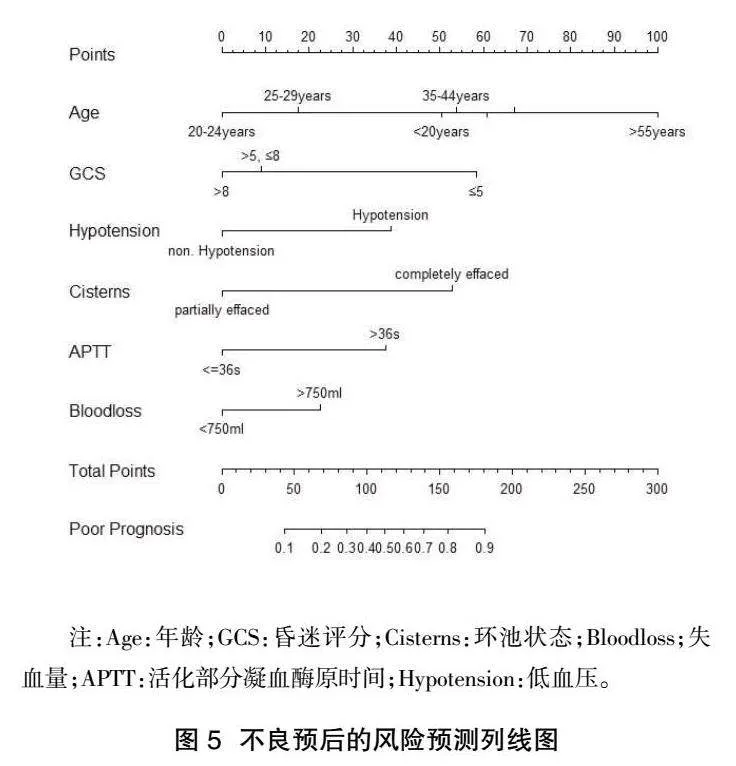
2.5不良预后的预测列线图构建" 预测模型的列线图见图5,通过每一项指标的分值,相加之后可以得到总分值,总分值的垂直线与最下方的预测概率轴相交的点,即患者不良预后的预测值。
3讨论
DC是目前颅脑损伤最常见的手术之一,然而急诊DC术后也时常伴随着较高的死亡率和致残率,预后情况常依靠经验判断。颅脑损伤的预后预测模型可在早期对患者的预后做出预判,具有重要的指导意义。目前,颅脑损伤最著名的预测模型有两个:IMPACT模型和CRASH模型[7,8]。虽然模型在西方应用时间久,范围广,但由于我国的医疗制度、诊疗程序等与西方国家还是存在一定差别,直接应用西方的颅脑损伤预测模型结果将会产生不少的误差。
本研究基于医联体多中心数据,构建了重型颅脑损伤行急诊去骨瓣减压术后6个月不良预后的风险预测模型,并以预测列线图的方式直观表达,可以应用于临床。在构建模型之前,多因素分析提示了年龄、GCS、环池消失、失血量、术中低血压、APTT与TBI患者行急诊DC后6个月内不良预后密切相关。年龄是本研究中第一个影响因素,关于年龄对于预后的影响,已经有一些国内外学者在研究中阐明。Barthélemy EJ等[9]的研究分析了患者出院时、伤后6个月和1年的死亡率及GOS,并且分析了导致预后不良的因素,结果表明,当年龄小于50岁时,患者的死亡率明显降低,GOS评分明显升高。老年患者多患有一些基础疾病,这些疾病在DC术后容易加重,并且演变为严重的术后并发症,影响患者的预后[10-12]。此外,相比于年轻患者,老年患者的神经可塑性、对缺血缺氧的耐受程度均较差。类似相关因素使得老年患者非常难以在重型颅脑创伤中恢复。值得注意的是,在临床上,儿童患者与老年患者存在一定的相似性,对于创伤的耐受度较差,但儿童患者一旦从创伤及手术中存活下来,那么基于儿童强大的神经可塑性和神经再生能力,往往能获得超出预期的恢复效果[13]。
本研究中,GCS评分是6个月总体不良预后的预测因素之一,尤其是GCS≤5分时,与不良预后有强的相关性。极低的GCS评分往往代表着患者脑干功能处于不佳的状态,一般伴随着瞳孔的对光反射消失及不良的影像学特征,此类患者即使存活,有时很难恢复到较好的状态。GCS评分对于预后的影响显而易见,并且在临床对于术前深度昏迷的患者,很多时候会做出长期不良预后的预判。因为极低的GCS评分往往代表着患者处于脑疝晚期或者脑干功能衰竭的状态,同时又常伴随着瞳孔的对光反射消失,环池的显著受压及消失[14-16]。通常情况下,双侧瞳孔的扩大固定往往意味着非常差的结局,即使这些患者及时行去骨瓣减压手术,也难以恢复神经功能,甚至术后早期死亡。这样的结果通常在临床上带来一个争议:双瞳孔散大的患者预后如此之差,那么手术的意义何在?事实在临床上经常会面临这样的患者,有时候家属强烈要求对这些患者实施“无意义”的手术,更多的时候需要在情感、伦理、有限的医疗资源等方面做出平衡。
已有一些文献阐述了颅脑损伤后凝血功能异常与不良预后密切相关[17,18]。颅脑损伤后凝血功能异常通常指的是PLT、PT、INR或FIB等一种或多种凝血功能指标的异常[19]。本研究结果表明,只有APTT这个因素是不良预后的独立危险因素。不过值得注意的一点是,与其他一些危险因素不同,凝血功能的异常是可以被纠正的。因此,术前对于此类高危患者可以采取输注新鲜血浆、补充凝血因子等手段在有限的时间内进行治疗,尽量纠正其凝血功能异常。本研究发现,术中失血量增加也是导致不良预后的预测因素之一。然而,目前鲜有文献提及失血量对于DC术后患者预后的影响。临床上,急诊去骨瓣减压手术是出血高风险的手术操作,随着手术的进行,不断增加的失血量不仅使得血流动力学恶化,也会导致凝血因子不断消耗,使得凝血功能异常,导致严重不良后果[20]。此外,如果在实施手术时动作不够轻,开颅时损伤矢状窦或者窦旁的蛛网膜颗粒会导致大量失血。此外,还有可能存在一些隐蔽性的失血情况,比如头皮、硬膜外,肌肉的缓慢渗血,随着手术时间增加,最终可能导致数百毫升的失血量。因此,如何有效避免术中不必要的失血量增加,也是每一例创伤神经外科医师需要关注的重点之一。
综上所述,本研究所构建的TBI患者行急诊DC后6个月不良预后预测模型总体性能比较优良,可应用于临床。但在临床实践中,应该将其视为一种“预警信号”。利用预测模型辅助临床医师做出预判和引起相应的重视,同时辅助患者家属做出决策。然而本研究还存在一定的局限性,随着后续研究进行,不断纳入新的患者资料,预测模型将逐渐完善和丰富,新的预测因素也将加入,最终使得模型不断被优化,从而达到更为精准预测的目的。
参考文献:
[1]向军武,常静静,刘宇,等.重型颅脑损伤去骨瓣减压术后并发脑积水的危险因素[J].中国临床神经外科杂志,2022,27(8):676-677.
[2]魏乐,张伟,如克亚·白克力.重型颅脑损伤病人创伤后应激障碍的风险因素分析[J].中国临床神经外科杂志,2023,28(2):92-95.
[3]Iaccarino C,Carretta A,Nicolosi F,et al.Epidemiology of severe traumatic brain injury[J].J Neurosurg Sci,2018,62(5):535-541.
[4]伍荣乐.重症超声评估对重型颅脑损伤去骨瓣减压术后患者血管反应性、血流状态的影响[J].医学信息,2022,35(21):77-80.
[5]Hawryluk GWJ,Rubiano AM,Totten AM,et al.Guidelines for the Management of Severe Traumatic Brain Injury: 2020 Update of the Decompressive Craniectomy Recommendations[J].Neurosurgery,2020,87(3):427-434.
[6]霍利,丁立浩,嵇雪莱.去大骨瓣减压联合天幕裂孔切开对重型颅脑损伤合并脑疝患者神经功能及预后的影响[J].医学信息,2023,36(4):132-135.
[7]de Cássia Almeida Vieira R,Silveira JCP,Paiva WS,et al.Prognostic Models in Severe Traumatic Brain Injury: A Systematic Review and Meta-analysis[J].Neurocrit Care,2022,37(3):790-805.
[8]Maeda Y,Ichikawa R,Misawa J,et al.External validation of the TRISS, CRASH, and IMPACT prognostic models in severe traumatic brain injury in Japan[J].PLoS One,2019,14(8):e0221791.
[9]Barthélemy EJ,Melis M,Gordon E,et al.Decompressive Craniectomy for Severe Traumatic Brain Injury: A Systematic Review[J].World Neurosurg,2016,88:411-420.
[10]Gao G,Wu X,Feng J,et al.China CENTER-TBI Registry Participants. Clinical characteristics and outcomes in patients with traumatic brain injury in China: a prospective, multicentre, longitudinal, observational study[J].Lancet Neurol,2020,19(8):670-677.
[11]Bath S,Dinh MM,Casley S,et al.Predictors of mortality in older patients with isolated severe head injury: a data linkage study from New South Wales, Australia[J].Aust Health Rev,2022,46(1):107-114.
[12]O'Donohoe RB,Lee HQ,Tan T,et al.The Impact of Preinjury Antiplatelet and Anticoagulant Use on Elderly Patients with Moderate or Severe Traumatic Brain Injury Following Traumatic Acute Subdural Hematoma[J].World Neurosurg,2022,166:e521-e527.
[13]黄先锋,林小祥,李剑侠.重型颅脑损伤病人去骨瓣减压术后早期行颅骨修补的疗效及脑血流动力学变化[J].临床外科杂志,2021,29(10):919-924.
[14]李强,杨朝华,刘仑鑫,等.重型颅脑创伤去骨瓣减压患者的临床特点和预后影响因素分析[J].中华神经外科杂志,2020,36(10):1012-1016.
[15]丁唱,王晓宇,杨朝华,等.重型颅脑损伤去骨瓣减压手术前后颅内压对预后的影响[J].中华神经外科杂志,2022,38(5):456-459.
[16]Powers AY,Pinto MB,Tang OY,et al.Predicting mortality in traumatic intracranial hemorrhage[J].J Neurosurg,2019,132(2):552-559.
[17]Meyfroidt G,Bouzat P,Casaer M,et al.Management of moderate to severe traumatic brain injury: an update for the intensivist[J].Intensive Care Med,2022,48(6):649-666.
[18]Baron T,Novak A.Tranexamic acid in acute traumatic brain injury[J].BMJ Evid Based Med,2021,26(6):e7.
[19]Wada T,Shiraishi A,Gando S,et al.Pathophysiology of Coagulopathy Induced by Traumatic Brain Injury Is Identical to That of Disseminated Intravascular Coagulation With Hyperfibrinolysis[J].Front Med (Lausanne),2021,8:767637.
[20]Saengrung S,Kaewborisutsakul A,Tunthanathip T,et al.Risk Factors for Intraoperative Hypotension During Decompressive Craniectomy in traumatic Brain Injury Patients[J].World Neurosurg,2022,162:e652-e658.
收稿日期:2023-08-26;修回日期:2023-09-22
编辑/肖婷婷
基金项目:江西省科技厅重点研发计划——一般项目(编号:20203BBGL73174)
作者简介:唐知己(1984.11-),男,江西赣州人,博士,副主任医师,主要从事颅脑损伤以及功能神经外科研究
