定量CT评估内脏脂肪及皮下脂肪与结直肠腺瘤的相关性
2024-11-01王诚明徐志锋熊伟翔杨云竣


摘要:目的" 应用定量CT评估腹部内脏脂肪(VAT)及皮下脂肪(SAT),探讨腹部脂肪分布与结直肠腺瘤的相关性。方法" 回顾性收集佛山市第一人民医院2022年1月~2023年7月经病理确诊的100例结直肠腺瘤患者作为腺瘤组,又将腺瘤分为早期腺瘤(n=36)和进展型腺瘤(n=64),之后收集我院同期的无腺瘤健康人群158例作为正常组,收集基本临床资料并运用定量CT测量腹部L2/3椎间隙水平的VAT及SAT面积。分别比较腺瘤组与正常组、不同病理类型腺瘤组的脂肪分布情况,采用Logistic回归分析评估VAT、SAT与结直肠腺瘤发病风险的相关性。结果" 腺瘤组的VAT面积高于正常组(P=0.015),而SAT的差异无统计学意义(Pgt;0.05);进展型腺瘤组VAT面积高于早期腺瘤(P=0.021)。Logistic回归分析显示,年龄、高血脂、BMI、VAT及VAT肥胖为结直肠腺瘤发生的独立危险因素(OR=2.044、1.325、1.147、1.895、2.185,Plt;0.05)。结论" VAT与结直肠腺瘤的发病存在一定联系,VAT越高,发生腺瘤的风险可能也越高,也更有可能演变成进展期腺瘤,而SAT与腺瘤的发生则无必然联系。
关键词:定量CT;结直肠腺瘤;内脏脂肪;皮下脂肪
Correlation between visceral adipose tissue and colorectal adenoma assessed by quantitative CT
WANG Chengming, XU Zhifeng, XIONG Weixiang, YANG Yunjun
Department of Medical Imaging, the First People's Hospital of Foshan, Foshan 528000, China
Abstract: Objective To evaluate abdominal visceral fat (VAT) and subcutaneous fat (SAT) by quantitative CT, and to explore the correlation between abdominal fat distribution and colorectal adenoma. Methods A total of 100 patients with colorectal adenoma diagnosed by pathology in Foshan First People's Hospital from January 2022 to July 2023 were retrospectively collected as the adenoma group. The adenomas were divided into early adenomas (n=36) and advanced adenomas (n=64). Then, 158 healthy people without adenoma in our hospital during the same period were collected as the normal group. Basic clinical data were collected, and quantitative CT was used to measure the VAT and SAT areas at the L2/3 intervertebral space level in the abdomen. The fat distribution of the adenoma group was compared with the normal group and the adenoma groups of different pathological types. Logistic regression analysis was used to evaluate the correlation between VAT, SAT and the risk of colorectal adenoma. Results The VAT area of the adenoma group was higher than that of the normal group (P=0.015), while the difference in SAT was not statistically significant (Pgt;0.05),the VAT area of the advanced adenoma group was higher than that of" the early adenoma (P=0.021). Logistic regression analysis showed. Age, hyperlipidemia, BMI, VAT and VAT obesity were independent risk factors for colorectal adenoma (OR=2.044, 1.325, 1.147, 1.895, 2.185, Plt;0.05). Conclusion VAT is associated with the incidence of colorectal adenoma. The higher VAT, the higher risk of adenoma and more likely it is to develop into advanced adenoma. However, SAT is not necessarily associated with the occurrence of adenoma.
Keywords: quantitative computer tomography; colorectal adenoma; visceral adipose tissue; subcutaneous adipose tissue
结直肠癌是我国最常见的恶性肿瘤之一,其发病率及死亡率均呈上升趋势[1-2]。结直肠腺瘤是最常见的肠癌癌前病变,经由经典的“腺瘤-腺癌”途径发生癌变[3-4],虽然大部分腺瘤发展成为腺癌是一个漫长的过程,但早预防及早诊早治仍是降低结直肠癌发病率的重要手段。目前,结肠镜检查和息肉切除术是肠癌筛查和预防的最重要手段[5],但肠镜检查在我国人群受检率较低,远远低于西方国家。流行病学研究显示,高龄、肥胖、长期吸烟饮酒、糖尿病、长期摄入红肉或加工肉类等是结直肠癌的危险因素[6],而针对具有这些危险因素的患者进行筛查或干预将有助于减少结直肠癌和腺瘤的发生。
既往研究虽然已证实肥胖与结直肠腺瘤的发生密切相关,但研究大多是基于BMI、腰围、臀围等传统肥胖指标来探讨[7-8];且与西方人群相比,亚洲人群的体质量中心分布普遍较低,体型较小[9]。因此,更准确的测量腹部脂肪分布,特别是腹腔内脏脂肪(VAT)的评估是有必要的。CT、超声及MRI均能用于脂肪的评估,但后两者存在准确性差、检查时间长的问题,而CT则被认为是目前腹部脂肪最准确的测量方法[10]。目前,国内运用CT技术来探讨VAT与结直肠腺瘤发生的相关研究较少[11-12],结果存在一定差异,且未重点讨论腺瘤的发展与VAT的关系,仍需进一步探讨。本研究将运用目前一种可靠的腹部脂肪测量工具即定量CT(QCT)来测量腹部VAT及皮下脂肪(SAT),从而探讨腹部不同脂肪分布与结直肠腺瘤发生及发展的相关性。本研究将重点探讨肥胖与结直肠腺瘤发生的关系,以期揭示二者之间更多的关联性。
1" 资料与方法
1.1" 一般资料
回顾性收集2022年1月~2023年7月在佛山市第一人民医院行肠镜检查发现结直肠腺瘤,同时因临床需求在我院行全腹部CT检查的患者,CT与肠镜检查间隔不超过1月。纳入标准:年龄18~80岁;无幼年性息肉病、家族性结肠息肉病、恶性肿瘤、炎症性肠病、腹腔积液及腹膜炎患者;既往未接受腹部手术;排除临床资料不足或图像质量差。最终共100例结直肠腺瘤患者纳入研究作为腺瘤组,其中男性53例,女性47例,年龄60.3±11.8岁。纳入我院同期的158例无结直肠腺瘤健康人群作为正常组,其中男性95例,女性63例,年龄50.3±14.6岁。收集受检者的基本信息及临床资料,包括年龄、性别、体质量、身高、血压、血脂、血糖、既往史及吸烟饮酒史。本研究已通过佛山市第一人民医院伦理委员会批准[审批号:伦审研(2021)第175号]。
1.2" 检查设备与测量方法
1.2.1" 结肠镜检查" "研究对象于术前1 d行肠道准备,晚8点后禁食并服用和爽及温水清洁肠道,第2天上午由具有10年以上工作经验的消化内科医生行结肠镜检查,检查者及被检查者均对腹部脂肪测量结果不知情。检查范围由直肠至回盲部,检查者对肠镜下观察到的病灶均进行活检,之后送病理检查,同时记录腺瘤的大小、位置、数量。本研究将腺瘤分组为早期腺瘤组(n=36)和进展型腺瘤组(n=64)。进展型腺瘤的定义如下:息肉直径≥10 mm;绒毛状息肉或混合性息肉中绒毛样结构超过25%;伴高级别上皮内瘤变,只要满足上述条件之一则定义为进展型腺瘤[11]。多发腺瘤指腺瘤个数≥2个。
1.2.2" 腹部CT扫描" "腹部CT检查与肠镜检查间隔1月内。检查前1 d晚8点后禁食,次日空腹行CT检查,检查前口服约500 mL温水。采用Philips 256iCT进行扫描,扫描范围需覆盖膈顶至耻骨联合水平。扫描参数:管电流600~800 mAs/转,管电压100~120 kV,准直器128×0.625,螺距0.16~0.20,旋转时间270~330 ms,矩阵512×512,显示野500 mm。
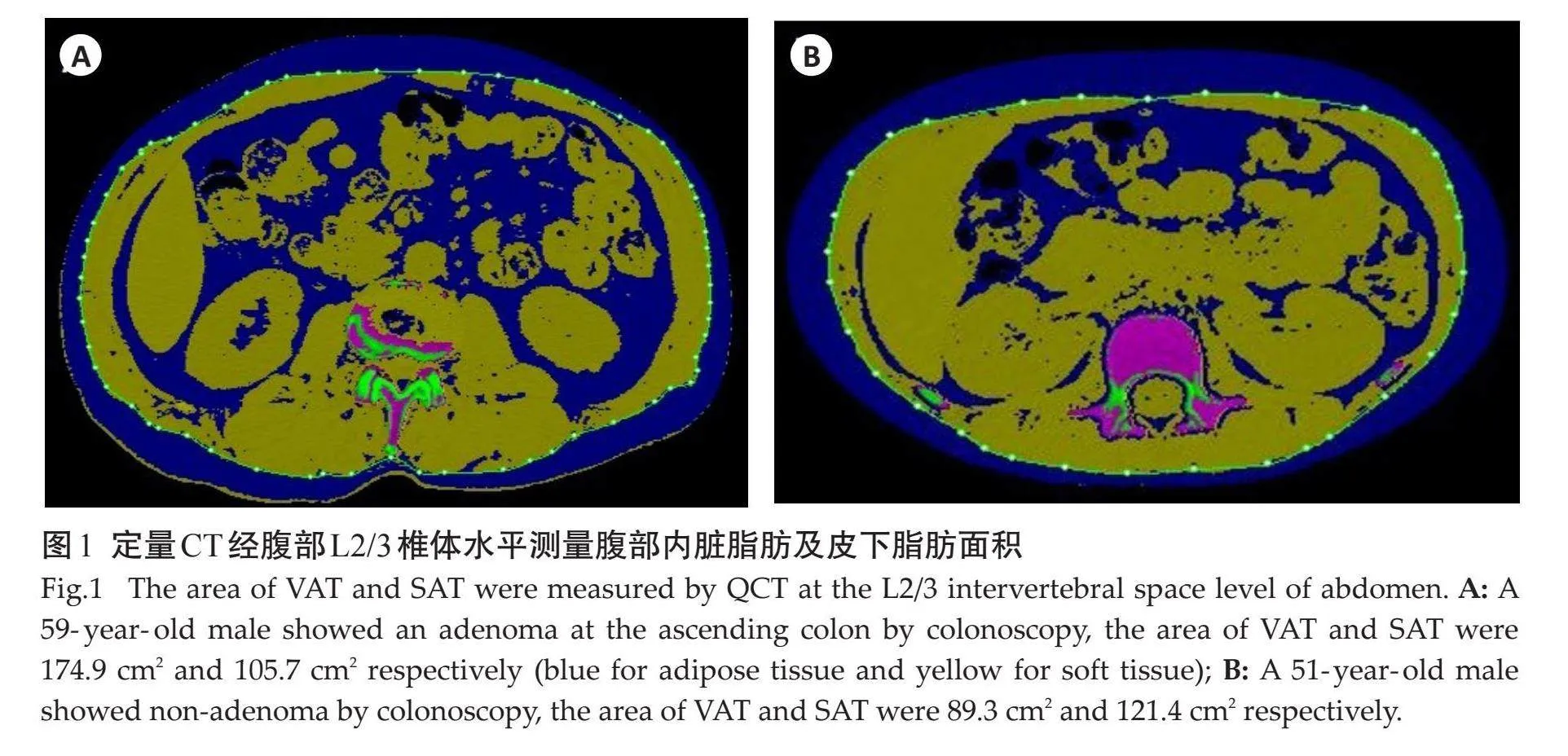
1.2.3" 腹部脂肪面积测量" "将层厚1 mm、层间距1 mm的腹部平扫轴位Dicom数据传输至Mindways QCT软件,运用软件中的Tissue Compositon模块进行腹部脂肪面积测量,选取L2/3椎间隙水平测量VAT及SAT面积[13]。由2位具有5年以上工作经验的影像科诊断医生分别进行测量,若2次测量结果lt;5 cm2,结果取其平均值,若2次测量结果差异gt;5 cm2,需进行重复测量。VAT肥胖定义为男性VAT面积gt;142 cm2、女性VAT面积gt;115 cm2。
1.2.4" 统计学分析" "采用SPSS22.0软件对数据进行统计分析。计量资料以均数±标准差表示,计数资料以n(%)表示。计量资料的组间比较行t检验,计数资料的组间比较行卡方检验。评估不同影响因素(自变量)对结直肠腺瘤发生(因变量)的影响采用Logistic回归分析。以Plt;0.05为差异有统计学意义。
2" 结果
2.1" 临床资料比较
与正常组对比,腺瘤组的年龄更大,高血脂发病率及吸烟者比例更高,差异有统计学意义(Plt;0.05,表1)。
2.2" 腺瘤组与正常组肥胖相关指标的比较
与正常组对比,腺瘤组的VAT面积更高(图1),VAT肥胖患病率更高,差异均有统计学意义(Plt;0.05);而两组SAT面积量及BMI的差异无统计学意义(Pgt;0.05,表2)。
2.3" 不同腺瘤分型肥胖相关指标的比较
与早期腺瘤组对比,进展型腺瘤组的VAT面积更高,VAT肥胖患病率更高,差异有统计学意义(Plt;0.05);而SAT面积及BMI的差异无统计学意义(Pgt;0.05)。单发腺瘤组与多发腺瘤组VAT、SAT、VAT肥胖及BMI的差异无统计学意义(Pgt;0.05,表3)。
2.4" 结直肠腺瘤的独立危险因素分析
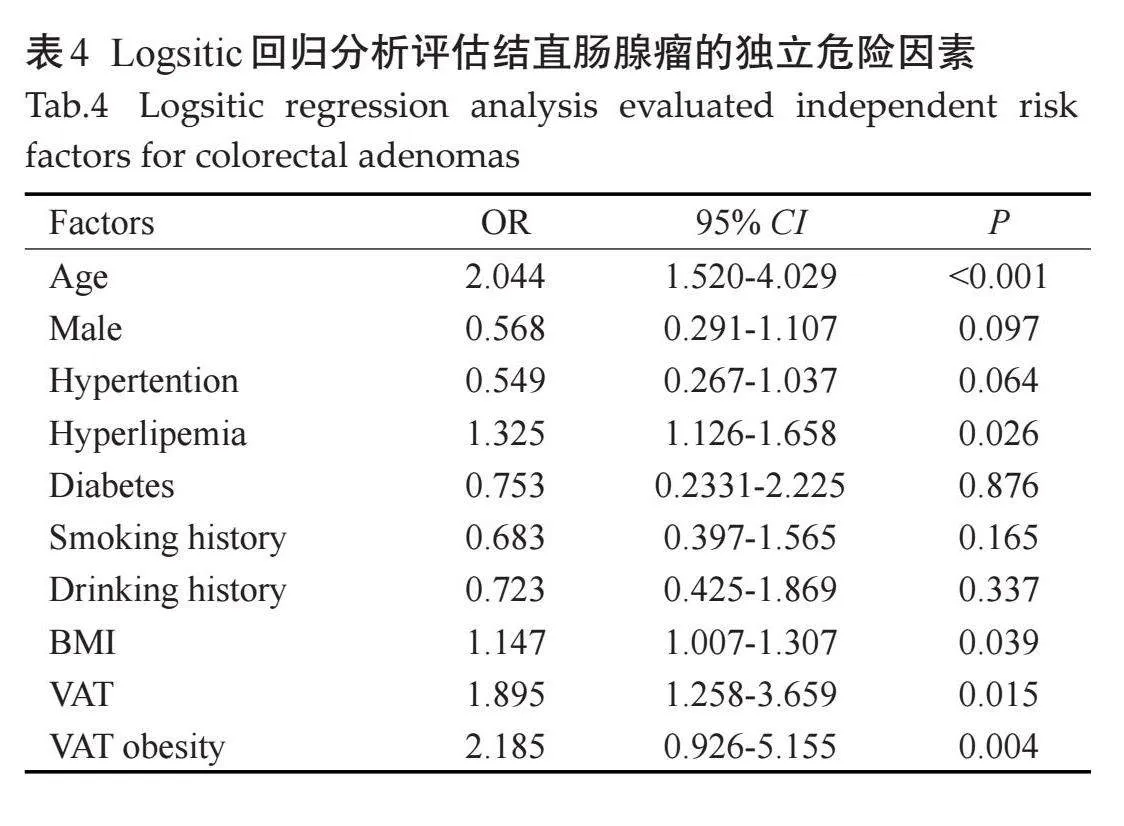
多因素Logistic回归分析结果显示,年龄、高血脂、BMI、VAT及VAT肥胖为结直肠腺瘤发生的独立危险因素(OR=2.044、1.325、1.147、1.895、2.185,Plt;0.05,表4)。
3" 讨论
本研究运用定量CT技术测量腹部VAT及SAT面积,并探讨了腹部脂肪分布与结直肠腺瘤发生的关系,结果显示结直肠腺瘤患者的VAT含量明显高于非腺瘤人群,VAT肥胖发病率也更高,而SAT并没有明显差异;在调整了多种危险因素及混杂因素进行分析后,发现结直肠腺瘤的发生与VAT面积仍独立相关,与SAT面积则无相关性,这与既往部分研究结果[14-16]一致。同时,研究中将腺瘤分为进展期腺瘤及早期腺瘤进行探讨,结果发现进展期腺瘤的VAT面积远远高于早期腺瘤患者,这与既往一些研究[15-18]有所不同,提示VAT的堆积可能诱发腺瘤的发生,同时也可能会导致部分早期腺瘤向进展期腺瘤的演变。虽然确切的机制尚未完全知晓,但这可能与VAT内的一些肿瘤相关因子是一直存在并可能发挥作用。脂肪组织其实是具有高代谢活性的内分泌组织,国外学者通过18F-FDG PET/CT检测发现VAT内的葡萄糖代谢比SAT旺盛,这说明VAT的代谢活性高于SAT[18-19]。脂肪组织能分泌许多细胞因子和激素,它们共同被称为“脂肪因子”,如瘦素具有致瘤性,其通过多种途径调节血管生成或凋亡,可能促进结直肠肿瘤的发生与发展[20-21]。同时,部分研究发现VAT堆积在肥胖诱导的胰岛素抵抗和全身慢性炎性反应状态中发挥着关键作用,不仅是代谢性疾病、心脑血管疾病等肥胖相关疾病的病理生理基础,也同时增加多种恶性肿瘤的发生和死亡风险,特别是胃肠道肿瘤的发生及发展[22-26]。
本研究通过VAT面积对男女性VAT肥胖进行了分组,同时将内脏脂肪肥胖作为其中的影响因素进行探讨,发现腺瘤组中VAT肥胖人群明显高于非腺瘤组。同时,VAT肥胖也是腺瘤发生的独立危险因素。该结果提示当患者被纳入VAT肥胖人群,则需高度警惕腺瘤的发生,定期的肠镜检查对这部分人群将更有必要,这将有助于早期腺瘤的发现及治疗。国外有研究以L4/5椎间隙水平为测量基线,结果显示当腹部内脏脂肪面积大于200 cm2时,结直肠腺瘤的发生风险将提高3倍以上[27]。另外,虽然既往多数研究均证明BMI与结直肠腺瘤的发生无相关性[28-30],但是本研究结果提示这种相关性是存在的,不过其危险性明显低于VAT(ORVATgt;ORBMI)。我们分析可能是BMI也能反应肥胖程度,包括机体肌肉及脂肪分布特征,且与VAT分布存在一定正相关性。需要指出的是,对比西方国家的一些研究[31-32],我国人群BMI往往偏低,本研究BMI约22 kg/cm2,而西方国家人群为24~26 kg/cm2。很多看似体型标准同时BMI正常者却是内脏脂肪肥胖患者,这部分人群反而容易被忽视,需得到更多的关注。虽然常规使用CT测量VAT并未得到广泛运用,且辐射问题无法绕开且一直被质疑。但针对有CT检查临床需求的患者,推荐常规开展,腹部脂肪的测量并未增加患者的辐射剂量及经济负担,同时其准确性及可重复性佳。
本研究的局限性:本研究为单中心研究,且结直肠腺瘤样本不够大;由于本研究的横断面设计,内脏脂肪与结直肠腺瘤的发展之间的时间关系尚不清楚;脂肪代谢也是新陈代谢的一部分,影响脂肪含量及分布的因素众多,如体育锻炼、饮食方式等,本研究未完全纳入分析。后续研究希望纳入更多结直肠腺瘤的病例进行研究,同时进行长期随访,观察VAT与腺瘤复发及癌变的关系。
综上,通过定量CT测量的VAT面积与结直肠腺瘤的发病存在一定联系,VAT含量越高,发生结直肠腺瘤的风险可能也越高,而皮下脂肪与腺瘤的发生则无必然联系;同时,随着VAT的进一步堆积,将可能促进早期腺瘤向进展期腺瘤的转变。
参考文献:
[1]" Jideh B, Bourke MJ. Colorectal cancer screening reduces incidence, mortality and morbidity[J]. Med J Aust, 2018, 208(11): 483-4.
[2]" Angenete E. Reducing morbidity and mortality in the elderly population with colorectal cancer[J]. Colorectal Dis, 2020, 22(4): 362-3.
[3]" Cui GL, Wang ZQ, Liu HZ, et al. Cytokine-mediated crosstalk between cancer stem cells and their inflammatory niche from the colorectal precancerous adenoma stage to the cancerous stage: mechanisms and clinical implications[J]. Front Immunol, 2022, 13: 1057181.
[4]" " 吴静怡, 曹海龙, 王邦茂. 重视结直肠腺瘤癌变的精准防治[J]. 中国实用内科杂志, 2018, 38(9): 784-7.
[5]" Zauber AG, Winawer SJ, O’Brien MJ, et al. Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths[J]. N Engl J Med, 2012, 366(8): 687-96.
[6]" "中华医学会消化内镜学分会结直肠学组. 中国结直肠癌及癌前病变内镜诊治共识(2023,广州)[J]. 中华消化内镜杂志, 2023, 40(7): 505-20.
[7]" "Nagata N, Sakamoto K, Arai T, et al. Effect of body mass index and intra-abdominal fat measured by computed tomography on the risk of bowel symptoms[J]. PLoS One, 2015, 10(4): e0123993.
[8]" "Huang BZ, Tsilidis KK, Smith MW, et al. Polymorphisms in genes related to inflammation and obesity and colorectal adenoma risk[J]. Mol Carcinog, 2018, 57(10): 1278-88.
[9]" "Wells JCK, Treleaven P, Charoensiriwath S. Body shape by 3-D photonic scanning in Thai and UK adults: comparison of national sizing surveys[J]. Int J Obes, 2012, 36(1): 148-54.
[10] Maurovich-Horvat P, Massaro J, Fox CS, et al. Comparison of anthropometric, area-and volume-based assessment of abdominal subcutaneous and visceral adipose tissue volumes using multi-detector computed tomography[J]. Int J Obes (Lond), 2007, 31(3): 500-6.
[11]" 叶骅骏, 徐含烟, 蒋学佩, 等. 腹部脂肪分布与结直肠息肉的相关性[J]. 温州医科大学学报, 2018, 48(7): 490-4.
[12]nbsp; 吴海武, 赖卫国, 刘国焰, 等. 腹部内脏脂肪厚度与结直肠腺瘤发病的关系[J]. 中国老年学杂志, 2016, 36(23): 5882-4.
[13]" 康海锋, 李海燕, 朱凌音, 等. 结肠进展期腺瘤的内镜下检出特点[J]. 中华消化内镜杂志, 2014, 31(9): 542-4.
[14] Riondino S, Roselli M, Palmirotta R, et al. Obesity and colorectal cancer: role of adipokines in tumor initiation and progression[J]. World J Gastroenterol, 2014, 20(18): 5177-90.
[15]" Kim B, Kim BC, Nam SY, et al. Visceral adipose tissue volume and the occurrence of colorectal adenoma in follow-up colonoscopy for screening and surveillance[J]. Nutr Cancer, 2017, 69(5): 739-45.
[16] Nagata N, Sakamoto K, Arai T, et al. Visceral abdominal fat measured by computed tomography is associated with an increased risk of colorectal adenoma[J]. Int J Cancer, 2014, 135(10): 2273-81.
[17] Cheng X, Zhang Y, Wang C, et al. The optimal anatomic site for a single slice to estimate the total volume of visceral adipose tissue by using the quantitative computed tomography (QCT) in Chinese population[J]. Eur J Clin Nutr, 2018, 72(11): 1567-75.
[18] Yoon HJ, Kim BS, Lee KE, et al. Glucose metabolism of visceral adipose tissue measured by 18F-FDG PET/CT is related to the presence of colonic adenoma[J]. Medicine, 2017, 96(25): e7156.
[19]Oliveira AL, Azevedo DC, Bredella MA, et al. Visceral and subcutaneous adipose tissue FDG uptake by PET/CT in metabolically healthy obese subjects[J]. Obesity, 2015, 23(2): 286-9.
[20] Mathis D. Immunological goings-on in visceral adipose tissue[J]. Cell Metab, 2013, 17(6): 851-9.
[21] Palau‑Rodriguez M, Marco‑Ramell A, Casas-Agustench P, et al. Visceral adipose tissue phospholipid signature of insulin sensitivity and obesity[J]. J Proteome Res, 2021, 20(5): 2410-9.
[22] Liu JT, Yao HY, Yu SC, et al. Joint association of metabolic health and obesity with ten‑year risk of cardiovascular disease among Chinese adults[J]. Biomed Environ Sci, 2022, 35(1): 13-21.
[23] Elangovan A, Skeans J, Landsman M, et al. Colorectal cancer, age, and obesity-related comorbidities: a large database study[J]. Dig Dis Sci, 2021, 66(9): 3156-63.
[24] Djiogue S, Nwabo Kamdje AH, Vecchio L, et al. Insulin resistance and cancer: the role of insulin and IGFs[J]. Endocr Relat Cancer, 2013, 20(1): R1-R17.
[25]" Chiefari E, Mirabelli M, La Vignera S, et al. Insulin resistance and cancer: in search for a causal link[J]. Int J Mol Sci, 2021, 22(20): 11137.
[26]" Jung IS, Shin CM, Park SJ, et al. Association of visceral adiposity and insulin resistance with colorectal adenoma and colorectal cancer[J]. Intest Res, 2019, 17(3): 404-12.
[27] Ng ZQ, Wijesuriya R, Misur P, et al. Opportunistic use of radiological measures of visceral adiposity for assessment of risk of colorectal adenoma[J]. ANZ J Surg, 2020, 90(11): 2298-303.
[28] Moon JM, Im JP, Kim D, et al. Increasing changes in visceral adiposity is associated with higher risk for colorectal adenoma: Multilevel analysis in a prospective cohort[J]. J Gastroenterol Hepatol, 2021, 36(7): 1836-42.
[29] Liu ZH, Zhang GX, Zhang H, et al. Association of body fat distribution and metabolic syndrome with the occurrence of colorectal adenoma: a case-control study[J]. J Dig Dis, 2021, 22(4): 222-9.
[30] Seo JY, Han YM, Chung SJ, et al. Visceral obesity is a more important factor for colorectal adenomas than skeletal muscle or body fat[J]. Cancers, 2022, 14(21): 5256.
[31]" Morris K, Tuorto S, Gönen M, et al. Simple measurement of intra-abdominal fat for abdominal surgery outcome prediction[J]. Arch Surg, 2010, 145(11): 1069-73.
[32]" Im JP, Kim D, Chung SJ, et al. Visceral obesity as a risk factor for colorectal adenoma occurrence in surveillance colonoscopy[J]. Gastrointest Endosc, 2018, 88(1): 119-27.e4.
(编辑:郎" 朗)
