高频超声结合CT可有效诊断早期甲状腺乳头癌及颈部淋巴结转移
2024-11-01周静翟虹徐秀梅

摘要:目的" 探讨高频超声结合CT在早期诊断甲状腺乳头癌中的应用及对颈部淋巴结转移的预测价值。方法" 回顾性分析2022年1月~2023年7月新疆医科大学第四附属医院收治的120例疑似甲状腺乳头癌患者的临床资料。所选患者均行甲状腺切除术及颈部淋巴结清扫,并进行高频超声及CT检查。以病理结果为金标准,统计高频超声、CT单独及联合检查检出甲状腺乳头癌及颈部淋巴结转移的情况,分析高频超声、CT单独及联合检查对甲状腺乳头癌的诊断价值和对颈部淋巴结转移的预测价值。结果" 120例疑似甲状腺乳头癌患者中甲状腺乳头癌阳性107例(89.17%),阴性13例(10.83%);颈部淋巴结转移65例(54.17%),未转移55例(45.83%)。高频超声检出甲状腺乳头癌真阳性72例,真阴性9例;CT检出真阳性74例,真阴性10例;联合检查检出真阳性89例,真阴性11例。高频超声检出颈部淋巴结转移真阳性49例,真阴性43例;CT检出真阳性51例,真阴性44例;联合检查检出真阳性61例,真阴性52例。ROC分析结果显示,高频超声、CT联合检查诊断甲状腺乳头癌的敏感度、准确度、曲线下面积均高于高频超声、CT单独检查(Plt;0.05);高频超声、CT联合检查预测颈部淋巴结转移的敏感度、特异度、阳性预测值、阴性预测值、准确度、曲线下面积均高于高频超声、CT单独检查(Plt;0.05)。结论" 高频超声结合CT早期诊断甲状腺乳头癌的价值较高,且可预测患者颈部淋巴结转移,二者联合检查的效果优于单独检查。
关键词:甲状腺乳头癌;高频超声;电子计算机断层扫描;淋巴结转移;预测价值
Application of high-frequency ultrasound combined with CT in the early diagnosis of papillary thyroid carcinoma and its predictive value for cervical lymph node metastasis
ZHOU Jing, ZHAI Hong, XU Xiumei
Department of Abdominal Ultrasonography, Fourth Affiliated Hospital of Xinjiang Medical University, Urumqi 830000, China
Abstract: Objective To investigate the application of high-frequency ultrasound combined with CT in the early diagnosis of papillary thyroid carcinoma and its predictive value for cervical lymph node metastasis. Methods Clinical data of 120 patients with suspected papillary thyroid cancer admitted to the Fourth Affiliated Hospital of Xinjiang Medical University from January 2022 to July 2023 were retrospectively analyzed. All the patients underwent thyroidectomy and cervical lymph node dissection, and high-frequency ultrasound and CT examinations were performed. The pathological results were used as the gold standard to count the detection of papillary thyroid cancer and cervical lymph node metastasis by high-frequency ultrasound and CT alone and in combination, and the diagnostic value of high-frequency ultrasound and CT alone and in combination for papillary thyroid cancer and the predictive value for cervical lymph node metastasis were analyzed. Results Among the 120 patients with suspected papillary thyroid carcinoma, 107 (89.17%) were positive for papillary thyroid carcinoma and 13 (10.83%) were negative; 65 (54.17%) had metastasis in the cervical lymph nodes and 55 (45.83%) did not have metastasis. High-frequency ultrasound detected 72 true-positive and 9 true-negative papillary thyroid carcinomas; CT detected 74 true-positive and 10 true-negative; and combined examinations detected 89 true-positive and 11 true-negative cases. Using the pathologic results as the gold standard, high-frequency ultrasound detected 49 true-positive and 43 true-negative cervical lymph node metastases; CT detected 51 true-positive and 44 true-negative; and combined examination detected 61 true-positive and 52 true-negative. ROC curve analysis showed that the sensitivity, accuracy, and AUC of the combined high-frequency ultrasound and CT examination were higher than those of the high-frequency ultrasound and CT single examination for diagnosing papillary thyroid carcinoma (Plt;0.05); the sensitivity, specificity, positive predictive value, negative predictive value, accuracy, AUCs of the combined high-frequency ultrasound and CT examination for predicting cervical lymph node metastasis were higher than those of the high-frequency ultrasound, CT single examination (Plt;0.05). Conclusion The value of high-frequency ultrasound combined with CT for early diagnosis of papillary thyroid cancer was high, and it could predict the metastasis of the patient's cervical lymph nodes, and the combined examination of the two was better than the examination alone.
Keywords: papillary thyroid cancer; high-frequency ultrasound; computed tomography; lymph node metastasis; predictive value
甲状腺癌高居人体内分泌恶性肿瘤首位[1]。甲状腺癌患者症状以颈前无痛性肿物为主要表现,类型包括滤泡性癌、未分化癌、髓样癌及乳头状癌等,其中甲状腺乳头癌是其最为常见的类型[2]。甲状腺乳头癌发病隐匿,早期症状不明显,通常恶性程度不高,多数患者预后较理想,但仍有部分患者会发生颈部淋巴结转移,而转移灶常需多次手术切除,对患者生命安全造成严重威胁[3]。尽早明确诊断甲状腺乳头癌,并判断患者是否出现颈部淋巴结转移,对促进患者预后的改善十分重要。目前,病理组织学检查仍是诊断甲状腺乳头癌的金标准,然而其作为有创操作,患者接受度低,不利于早期筛查[4]。随着影像技术的发展,多种影像检查手段应运而生,其中高频超声及CT因无创、扫描速度快、图像清晰等特点被广泛应用[5-6]。既往虽已有开展高频超声及CT诊断甲状腺癌的研究[7-8],但关于二者联合检查在早期诊断甲状腺乳头癌中的应用及对颈部淋巴结转移的预测价值,还需更多临床资料支持。基于此,本研究选择120例疑似甲状腺乳头癌患者进行研究,旨在进一步探索高频超声结合CT在早期诊断该病中的应用及对颈部淋巴结转移的预测价值,以期为临床诊治甲状腺乳头癌提供依据。
1" 资料与方法
1.1" 一般资料
回顾性分析2022年1月~2023年7月新疆医科大学第四附属医院收治的120例疑似甲状腺乳头癌患者的临床资料。纳入标准:年龄≥18岁;有甲状腺乳头癌症状表现或有淋巴结转移典型症状者;临床资料完整者。排除标准:伴有其他类型甲状腺疾病及既往有颈部手术史或甲状腺手术史者;存在手术禁忌证者;伴有免疫系统疾病或其他疾病引起的颈部淋巴结肿大者;合并重大脏器功能不全及凝血功能异常者;伴有其他严重肿瘤者;妊娠期及哺乳期妇女等。其中男41例,女79例;年龄18~65(41.67±6.45)岁,BMI 18~25(22.65±0.32)kg/m2。本研究已获得新疆医科大学第四附属医院伦理委员会批准同意(审批号:2019XE0104-1)。
1.2" 方法
1.2.1" 病理组织学检查" "入院后对所选患者行甲状腺切除术及颈部淋巴结清扫,术者整块切除颈部清扫标本后,标记颈侧区、中央区淋巴结组织,并送检;由具有5年以上工作经验的病理科医师处理标本,并将标本制成病理切片,给出病理诊断。
1.2.2" 高频超声检查" "入院后24 h内对所选患者进行高频超声检查,检查仪器采用美国GE Logiq E9,常规超声探头用L6-15,频率为6~15 MHz;检查时指导患者取仰卧位,为使患者颈部暴露,于其颈下垫一软枕,准备工作完成后取超声探头,于患者甲状腺区域进行多切面探查(横向、纵向等),观察患者甲状腺峡部、左右叶、两侧淋巴结等,发现病灶后观察其部位、形态、大小、数目、强度、内部回声、钙化、淋巴门变化等。由2位具有5年以上工作经验的医师采用双盲法进行阅片,当诊断意见出现分歧时可由上级医师共同参与阅片,取最终统一结果。
1.2.3" CT检查" nbsp;入院后24 h内对所选患者进行CT检查,检查仪器选用多层螺旋CT扫描仪(GE),仪器参数设置:螺距1.50~1.80 mm,准直0.75 mm,电压130 kV,重建3~5 mm,数据采集时间为12~16 s,视野50.00 cm。检查时指导患者取仰卧位,扫描从声带至颈根部,可扩展至纵隔;于肘前静脉注射碘海醇注射液(扬子江药业集团有限公司,75 mL:22.5 g)行增强扫描,剂量为80~100 mL,给药速度为3.0~4.0 mL/s。由2位具有5年以上工作经验的医师采用双盲法进行阅片,当诊断意见出现分歧时可由上级医师共同参与阅片,取最终统一结果。
1.3" 观察指标
以病理结果为金标准,统计高频超声、CT单独及联合检查检出甲状腺乳头癌情况。采用ROC曲线分析高频超声、CT单独及联合检查对甲状腺乳头癌的诊断价值。以病理结果为金标准,统计高频超声、CT单独及联合检查检出颈部淋巴结转移情况,其中高频超声诊断颈部转移淋巴结标准为:淋巴门结构破坏,淋巴结髓质结构消失,淋巴结中可见微小钙化,包膜模糊,边界不规则,纵横比lt;2,淋巴结内部血流丰富,内部回声不均匀等[9]。CT诊断颈部转移淋巴结标准为:淋巴结囊性变,边缘出现强化,淋巴结可见微小点状钙化;若未出现上述情况,则观察淋巴结横径最大值,当气或食管沟淋巴结gt;5 mm,颏下、颌下淋巴结gt;10 mm、其他区域gt;8 mm,也判断颈部淋巴结转移[10]。采用ROC曲线分析高频超声、CT单独及联合检查对颈部淋巴结转移的预测价值。分析颈部淋巴结转移的高频超声及CT特征。
1.4" 统计学分析
采用SPSS26.0软件进行统计学分析。计数资料以n(%)表示,组间比较行χ2检验。采用ROC特征曲线分析高频超声、CT单独及联合检查对甲状腺乳头癌的诊断价值和对颈部淋巴结转移的预测价值,获取曲线下面积(AUC)。以Plt;0.05为差异有统计学意义。
2" 结果
2.1" 病理结果
病理结果显示,120例疑似甲状腺乳头癌患者中检出甲状腺乳头癌阳性107例(89.17%),阴性13例(10.83%);检出颈部淋巴结转移65例(54.17%),未转移55例(45.83%)。
2.2" 高频超声、CT单独及联合检查检出甲状腺乳头癌情况
以病理结果为金标准,高频超声检出甲状腺乳头癌真阳性72例,真阴性9例,误诊4例,漏诊35例;CT检出真阳性74例,真阴性10例,误诊3例,漏诊33例;联合检查检出真阳性89例,真阴性11例,误诊2例,漏诊18例(表1)。
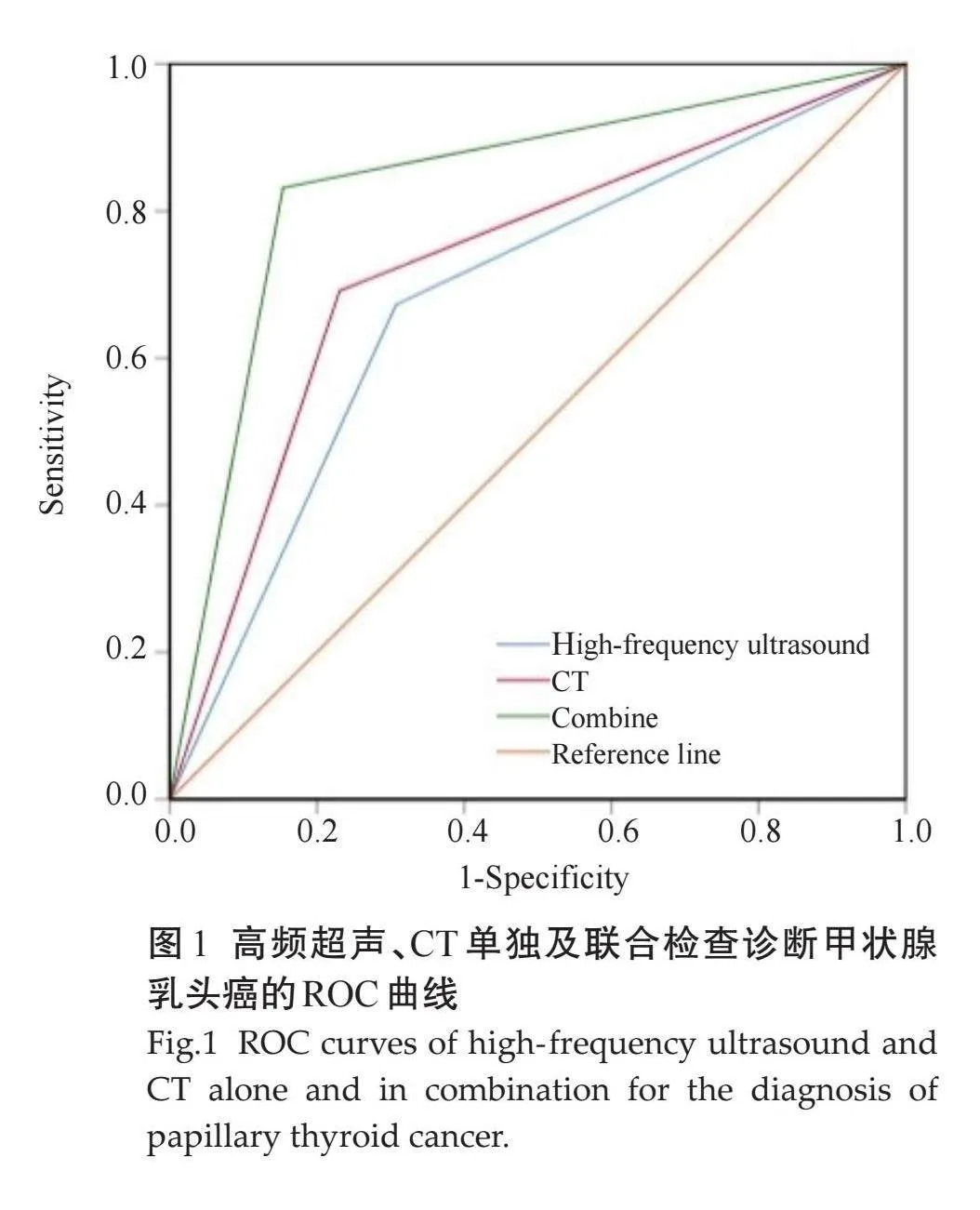
2.3" 高频超声、CT单独及联合检查对甲状腺乳头癌的诊断价值
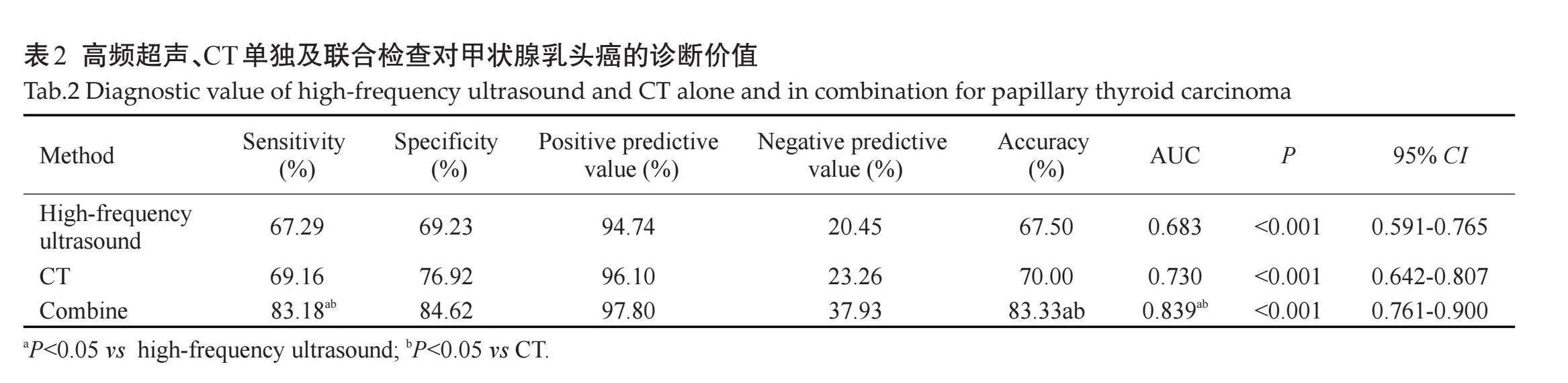
ROC特征曲线分析结果显示,高频超声、CT联合检查诊断甲状腺乳头癌的敏感度、准确度、AUC值均高于高频超声、CT单独检查(Plt;0.001,表2、图1)。
2.4" 高频超声、CT单独及联合检查检出颈部淋巴结转移情况
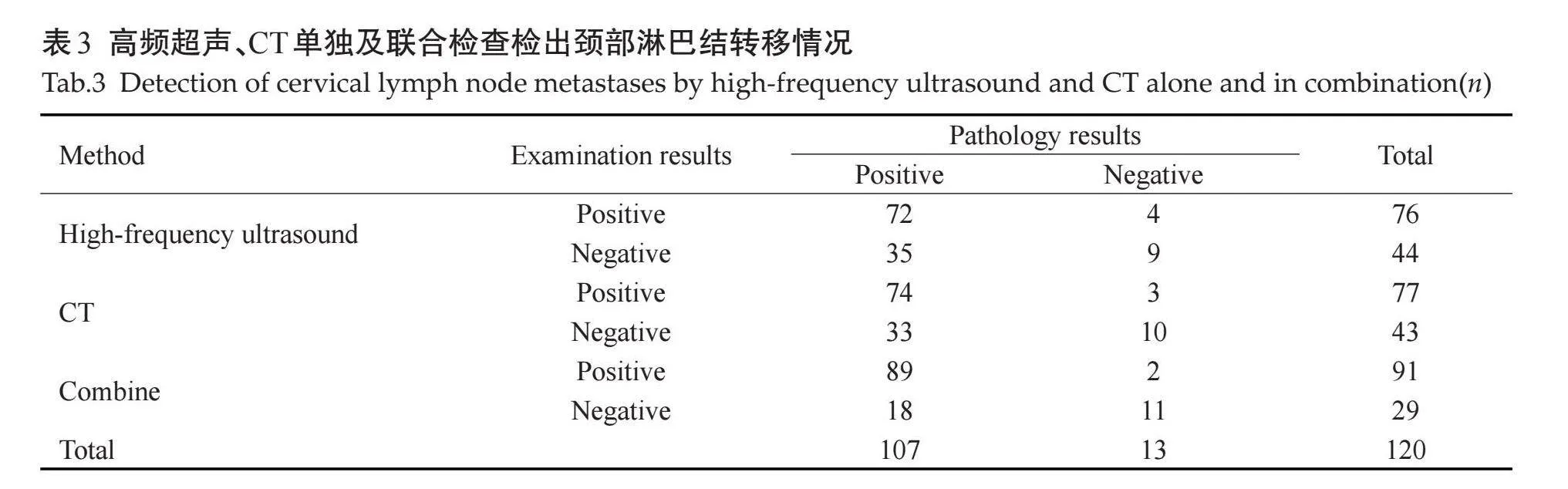
以病理结果为金标准,高频超声检出颈部淋巴结转移真阳性49例,真阴性43例,误诊12例,漏诊16例;CT检出真阳性51例,真阴性44例,误诊11例,漏诊14例;联合检查检出真阳性61例,真阴性52例,误诊3例,漏诊4例(表3)。
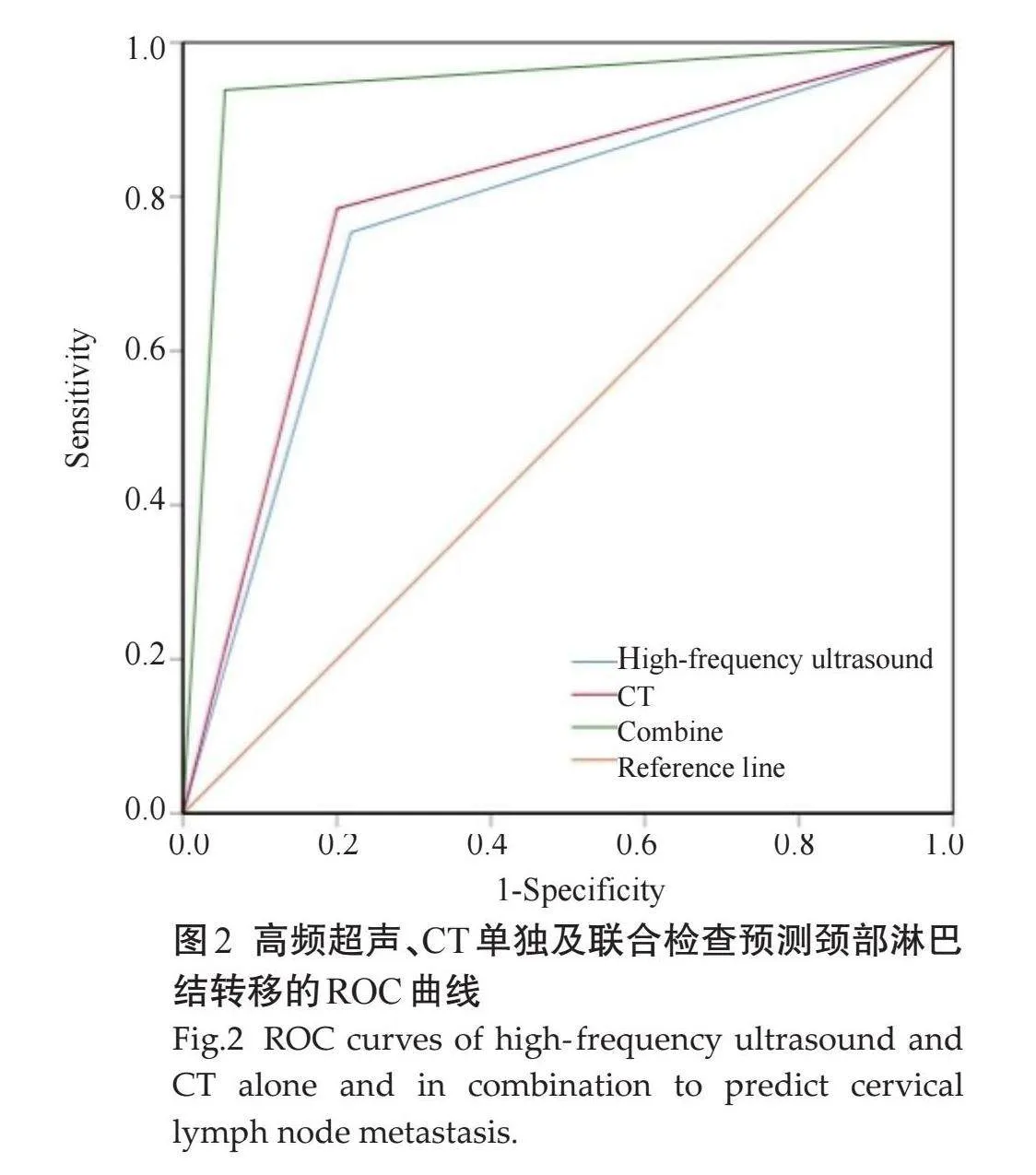
2.5" 高频超声、CT单独及联合检查对颈部淋巴结转移的预测价值
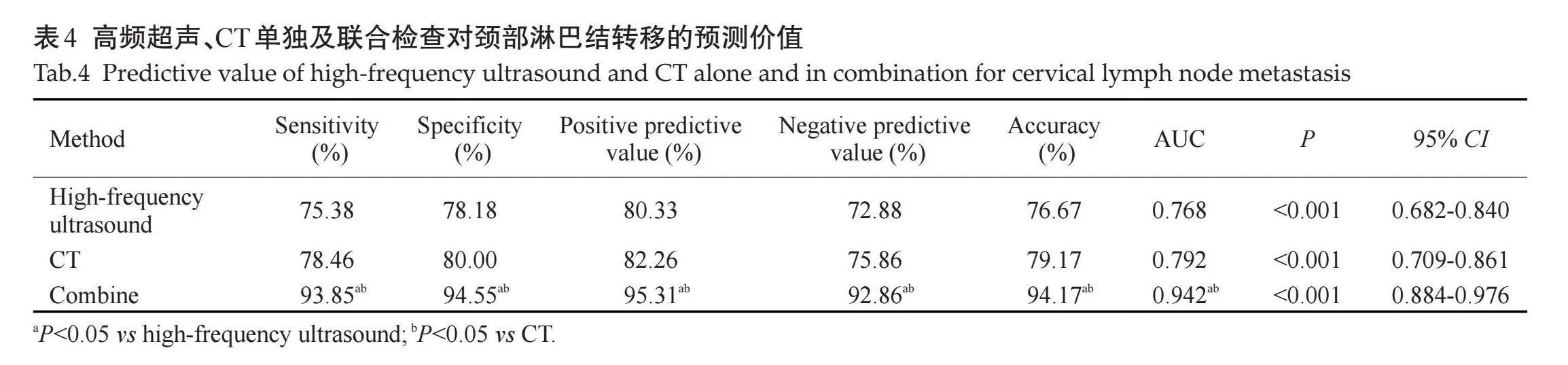
ROC特征曲线分析结果显示,高频超声、CT联合检查预测颈部淋巴结转移的敏感度、特异度、阳性预测值、阴性预测值、准确度、AUC值均高于高频超声、CT单独检查(Plt;0.05,表4、图2)。
2.6" 颈部淋巴结转移影像学特征
高频超声特征:61例颈部淋巴结转移患者可见淋巴门结构模糊,边界欠清晰,长径/短径lt;2,类圆形及圆形病灶,血流丰富,内部回声以低回声、不均匀为主。CT特征:62颈部淋巴结转移患者淋巴结短径4~28(9.27±1.54) mm,其中5例颈动脉鞘前缘可见肿大淋巴结,内可见混合型钙化;30例淋巴结短径gt;10 mm,囊性变,明显不均匀强化;41例淋巴结内钙化。
2.7" 典型病例
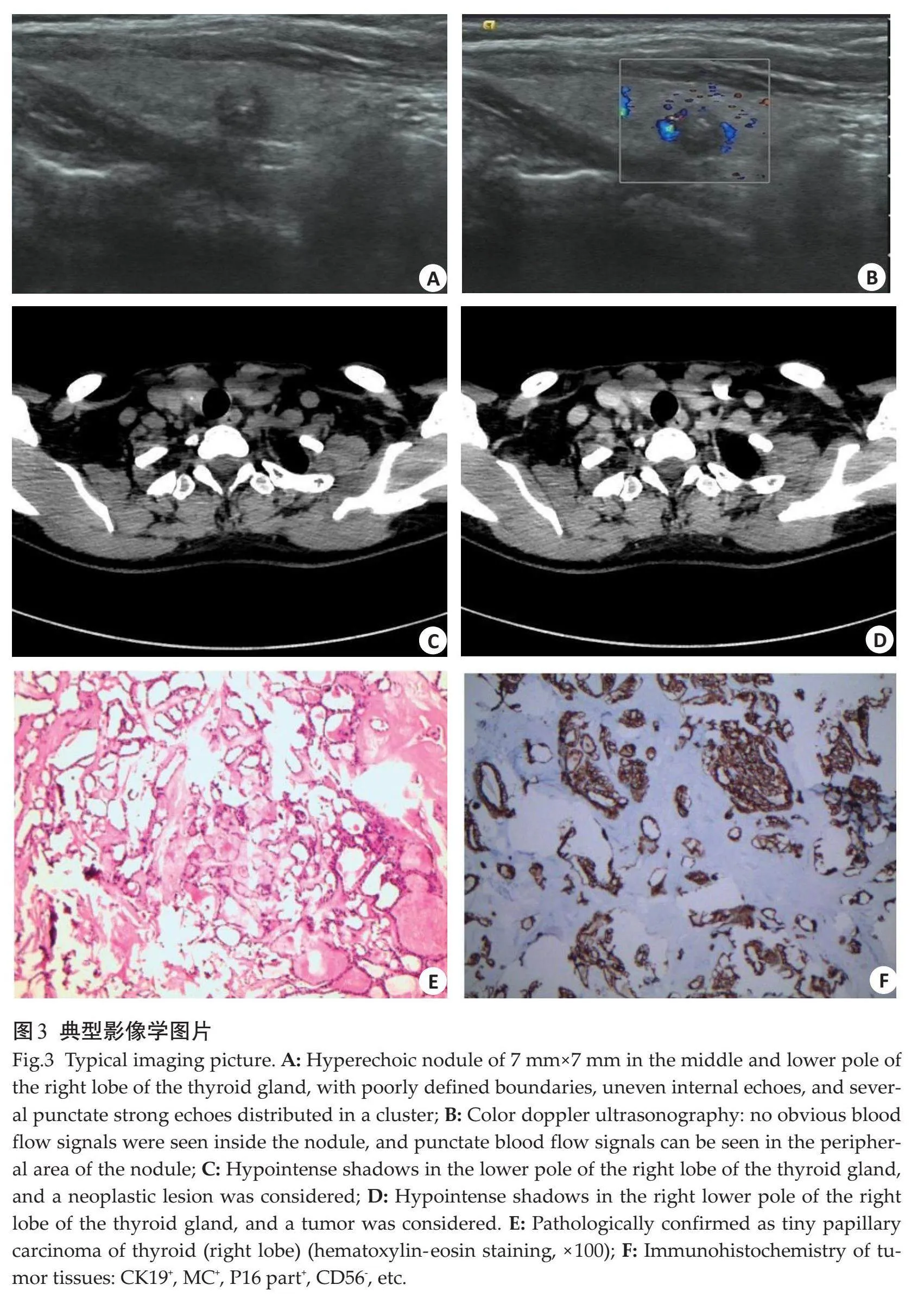
甲状腺右叶中下极7 mm×7 mm低回声结节,界欠清,内部回声欠均匀,可见数个点状强回声,呈簇状分布(图3A);彩色多普勒超声成像:结节内部未见明显血流信号,结节周边可见点条状血流信号(图3B);甲状腺右侧叶下极低密度影,考虑肿瘤性病变(图3C);甲状腺右侧叶下极低密度影,考虑肿瘤性病变(图3D);病理证实为甲状腺(右叶)微小乳头状癌(图3E);肿瘤组织免疫组化:CK19+、MC+、P16部分+、CD56-等(图3F)。
3" 讨论
甲状腺乳头癌是颈部常见的恶性肿瘤,其恶性度低、生长缓慢,多数患者经治疗后的预后良好[11-12]。但研究显示仍有30%~80%的甲状腺乳头癌患者在早期会发生淋巴结转移,影响治疗方案的确定,延误患者病情,导致预后不理想[13-14]。尽早诊断甲状腺乳头癌,并确定患者是否出现颈部淋巴结转移,对改善患者预后意义重大。病理检查虽为临床诊断甲状腺乳头癌的金标准,但其存在一定的创伤性,在早期疑似筛查中患者接受度低,应用较为局限[15-16],探寻其他检查手段尤为关键。本研究探索高频超声结合CT在早期诊断甲状腺乳头癌中的应用及对颈部淋巴结转移的预测价值,取得了较好的结果。
近年来,随着高分辨率灰阶超声、高敏感度彩色多普勒超声等的发展,超声已在甲状腺乳头癌的常规诊断中广泛使用[17-18]。高频超声在扫描过程中能够清晰显示病灶的形态、大小、内部回声、边界、钙化、包膜状态等[19],本研究发现,甲状腺乳头癌颈部淋巴结转移的高频超声特征主要表现为类圆形及圆形病灶,长径/短径lt;2,淋巴门结构模糊,边界欠清晰,血流丰富,内部回声以低回声、不均匀为主等,然而高频超声在诊断甲状腺疾病方面仍有一定的局限,如部分良性肿块囊性变也可表现为边界不清、形态不规则等,部分恶性结节(直径≤1.0 cm)也可表现出形态规则、边界清晰,良、恶性肿块在影像方面表现出现交叉重叠,进而易造成漏诊或误诊[20-21]。CT是临床诊断疾病常用的手段之一,具有方便快捷、高密度分辨力、无创性等特点,加之其结合造影剂进行增强扫描,因甲状腺表面被完整双层被膜覆盖,含碘量高,血运丰富,强扫描时可显示其密度较邻近肌肉、脂肪等组织更高,进而可与周围组织清晰辨别,提高对病变部位的发现率[22-23]。本研究发现甲状腺乳头癌颈部淋巴结转移的CT特征主要表现为淋巴结短径4~28 mm,颈动脉鞘前缘可见肿大淋巴结,内可见混合型钙化等,然而CT在诊断甲状腺疾病方面也有不足之处,如对机体有一定的辐射性[24]。本研究结果显示,以病理结果为金标准,高频超声检出甲状腺乳头癌误诊4例,漏诊35例,颈部淋巴结转移误诊12例,漏诊16例;CT检出甲状腺乳头癌误诊3例,漏诊33例,颈部淋巴结转移误诊11例,漏诊14例;二者联合检查检出甲状腺乳头癌误诊误诊2例,漏诊18例,颈部淋巴结转移误诊3例,漏诊4例,提示相较于高频超声、CT单独检查,二者联合检查可减少甲状腺乳头癌和颈部淋巴结转移漏诊、误诊的出现。有学者给予甲状腺癌颈部淋巴结转移患者高频超声及CT检查,结果显示二者联合检测的诊断准确率更高[25-27],本研究结果与之基本相符,进一步证实高频超声、CT联合检查的效果更好。
此外,ROC曲线结果显示,高频超声、CT联合检查诊断甲状腺乳头癌的敏感度、准确度、AUC值均高于高频超声、CT单独检查;高频超声、CT联合检查预测颈部淋巴结转移的敏感度、特异度、阳性预测值、阴性预测值、准确度、AUC值均高于高频超声、CT单独检查,表明高频超声结合CT早期诊断甲状腺乳头癌的价值较高,且二者联合检查预测患者颈部淋巴结转移的价值更高,这与既往研究[28-30]基本相符,分析认为可能与二者成像原理不同,联合检查可以发挥优势,相互补足,进而提高诊断和预测价值有关。此外因高频超声、CT检查甲状腺乳头癌及颈部淋巴结转移各具优势,因此临床可根据患者实际情况选择科学合理的诊断方法,以提高疾病的诊断率,为后期制定合理的治疗方案提供依据。
综上,高频超声结合CT早期诊断甲状腺乳头癌的价值较高,且可预测患者颈部淋巴结转移,二者联合检查的效果优于单独检查。但本研究样本量有限,可能导致结果存在偏倚,为提高结果的可靠性,可扩大样本量进一步明确高频超声结合CT在早期诊断甲状腺乳头癌中的应用及对颈部淋巴结转移的预测价值。
参考文献:
[1]" "Xu SY, Huang H, Huang Y, et al. Comparison of lobectomy vs total thyroidectomy for intermediate‑risk papillary thyroid carcinoma with lymph node metastasis[J]. JAMA Surg, 2023, 158(1): 73-9.
[2]" "Zhuo XH, Yu JD, Chen ZP, et al. Dynamic nomogram for predicting lateral cervical lymph node metastasis in papillary thyroid carcinoma[J]. Otolaryngol Head Neck Surg, 2022, 166(3): 444-53.
[3]" "褚永权, 唐" 坚, 陈" 亮, 等. 甲状腺微小乳头状癌颈部淋巴结转移特点分析[J]. 浙江医学, 2023, 45(10): 1093-6.
[4]" "Tao LL, Zhou W, Zhan WW, et al. Preoperative prediction of cervical lymph node metastasis in papillary thyroid carcinoma via conventional and contrast-enhanced ultrasound[J]. J Ultrasound Med, 2020, 39(10): 2071-80.
[5]" "李朝喜, 温德惠, 陆海永, 等. 高频超声联合弹性成像及TI-RADS在老年甲状腺癌患者颈部淋巴结转移中的应用[J]. 中国老年学杂志, 2022, 42(20): 4955-8.
[6]" "杜镇鸿, 邱红艳. 颈部增强CT在甲状腺癌发生颈部淋巴结转移患者中的诊断效果[J]. 分子影像学杂志, 2023, 46(1): 88-92.
[7]" " 孙琦囡, 杜" 磊, 段春华. 高频彩色多普勒超声联合US-FNAC在甲状腺癌诊断中的应用价值[J]. 临床和实验医学杂志, 2024, 23(1): 94-7.
[8]" " 温满盈, 吴铭锋, 谢慧恒, 等. 增强CT联合高频超声对甲状腺肿瘤患者诊断效能的影响[J]. 现代医药卫生, 2023, 39(11): 1841-3, 1848.
[9]" "Guo JN, Song LH, Yu PY, et al. Ultrasound elastic parameters predict central lymph node metastasis of papillary thyroid carcinoma[J]. J Surg Res, 2020, 253: 69-78.
[10] Wang C, Yu PY, Zhang HC, et al. Artificial intelligence-based prediction of cervical lymph node metastasis in papillary thyroid cancer with CT[J]. Eur Radiol, 2023, 33(10): 6828-40.
[11]" 周钦龙. 多普勒彩色超声在甲状腺乳头状癌术前T分期和N分期评估中的应用[J]. 北华大学学报: 自然科学版, 2024, 25(2): 204-8.
[12]" 朱" 红, 许燕华. 高频超声联合血清促甲状腺激素/甲状腺球蛋白比值用于甲状腺结节良恶性病变的诊断价值[J]. 中国医师进修杂志, 2023, 46(8): 719-22.
[13]" 丁姣姣, 韩" 伟, 高军喜, 等. 基于超声造影特征构建列线图预测甲状腺微小乳头状癌颈淋巴结转移风险[J]. 新疆医科大学学报, 2024, 47(1): 39-45, 50.
[14]" 蔡德松. 多层螺旋CT与高频超声检查诊断甲状腺癌的临床价值分析[J]. 医学影像学杂志, 2022, 32(8): 1399-401.
[15] Zhou LH, Zheng Y, Yao JC, et al. Association between papillary thyroid carcinoma and cervical lymph node metastasis based on ultrasonic radio frequency signals[J]. Cancer Med, 2023, 12(13): 14305-16.
[16]" 李朝喜, 温德惠, 陆海永, 等. 不同超声技术及TI-RADS在甲状腺癌淋巴结转移中的应用效果[J]. 影像科学与光化学, 2022, 40(2): 335-8.
[17]" 许建威, 侯苏芸, 张" 洋. 超声对甲状腺癌患者颈部淋巴结转移的诊断价值[J]. 癌症进展, 2022, 20(15): 1590-3.
[18]" 韩" 琨, 贾子睿, 艾晓波, 等. 超声弹性对比指数、剪切波弹性成像定量参数可预测甲状腺乳头癌的颈部淋巴结转移[J]. 分子影像学杂志, 2022, 45(6): 847-52.
[19]" 柳登平, 周国斌. 高频超声联合多层螺旋CT在甲状腺癌诊断中的价值分析[J]. 医学信息, 2022, 35(14): 141-3.
[20]" 李" 娟, 汪越君, 刘海龙, 等. 高频超声联合CT检查对甲状腺乳头状癌的临床应用价值[J]. 中国CT和MRI杂志, 2022, 20(3): 29-31.
[21]" 何小亭, 祝立洲, 潘" 洋. 高频超声预测甲状腺癌合并颈部淋巴结转移的临床价值[J]. 分子影像学杂志, 2022, 45(5): 667-72.
[22]" 姚" 欢, 龚佳萍. CT结合高频超声对甲状腺乳头状癌颈部淋巴结转移的诊断价值[J]. 医学综述, 2019, 25(23): 4804-7.
[23]" 刘" 晖, 孔徳元, 刘丽萍. 增强与常规超声对甲状腺乳头状癌患者颈部淋巴结转移的预测价值[J]. 实用癌症杂志, 2020, 35(4): 583-5, 593.
[24]" 崔智飞, 李蒙迪, 魏淮升. 100例甲状腺癌应用CT联合高频超声诊断的价值观察[J]. 中国CT和MRI杂志, 2020, 18(11): 33-5.
[25]" 余" 兰, 钟丽萍, 汪姝妤, 等. 超声联合CT对乳头状甲状腺癌颈部淋巴结转移的术前诊断价值[J]. 中国CT和MRI杂志, 2021, 19(9): 31-3.
[26]" 梁晓华, 张" 静, 白生波. 高频超声联合CT在甲状腺乳头癌早期诊断及预测颈部淋巴结转移中的应用[J]. 中国CT和MRI杂志, 2022, 20(2): 38-40, 44.
[27]" 邓红梅, 毛玲玲, 钟青玉, 等. 增强CT联合高分辨率超声诊断甲状腺癌颈部淋巴结转移的临床价值研究[J]. 中国医学装备, 2023, 20(8): 49-52.
[28]" 李皓盈, 王海燕, 翁璐昕. 高频超声联合CT用于诊断甲状腺微小乳头状癌淋巴结转移价值分析[J]. 中国CT和MRI杂志, 2021, 19(12): 27-9, 32.
[29]" 廖玉平, 黄文飞, 谭新许, 等. 高频超声联合CT检查应用于甲状腺乳头癌的诊断价值分析[J]. 现代医用影像学, 2020, 29(12): 2309-11.
[30]" 邓津津. 高频彩色多普勒超声与多层螺旋CT在甲状腺癌鉴别诊断中的应用价值分析[J]. 实用医学影像杂志, 2022, 23(4): 373-6.
(编辑:林" 萍)
