多模态超声联合细针穿刺特征构建列线图预测甲状腺乳头状癌颈部淋巴结转移
2024-10-30孙静汪珺莉许导靖强邦红张涛

摘要:目的" 分析多模态超声联合细针穿刺特征构建列线图模型预测甲状腺乳头状癌颈部淋巴结转移的应用价值。方法" 收集我院86例甲状腺乳头状癌患者资料,以术后颈部淋巴结病理结果为标准分为转移组和非转移组,单因素及多因素Logistic筛选预测甲状腺癌颈部淋巴结转移的独立影响因素以构建列线图。校准曲线、Hosmer-Lemeshow检验及决策曲线分析评价列线图的校准度及临床应用价值。结果" 性别、弹性评分、结节边缘、结节最大径、血流分级、A-SD、弹性比Shell/A、穿刺位移为筛选后甲状腺癌淋巴结转移的独立影响因素(Plt;0.05),列线图曲线下面积为0.975(95% CI: 0.944~1.000),敏感度为90.01%,特异度为100%,准确率为95.39%;列线图=5.885×弹性评分-3.201×性别+0.158×结节边缘+6.718×血流分级+0.37×结节最大径+0.481×A-SD+0.901×穿刺位移-40.165×弹性比-Shell/A。HL检验、校准曲线显示模型具有良好的校准;决策曲线分析表明在相同的预测概率下列线图的临床效能最大。结论" 构建列线图预测甲状腺癌淋巴结转移有助于临床诊断和治疗。
关键词:超声;甲状腺乳头状癌;列线图;颈部淋巴结转移
Multimodal ultrasound combined with fine needle puncture features to construct a column chart for predicting cervical lymph node metastasis in papillary thyroid carcinoma
SUN Jing, WANG Junli, XU Daojing, QIANG Banghong, ZHANG Tao
Department of Ultrasound Medicine, Wuhu Hospital Affiliated to East China Normal University, Wuhu Second People's Hospital, Wuhu 241000, China
Abstract: Objective The application value of analyzing the characteristics of multimodal ultrasound combined with fine needle aspiration and constructing a nomogram model to predict cervical lymph node metastasis in papillary thyroid carcinoma. Methods We collected data from 86 patients with papillary thyroid carcinoma at our hospital. These patients were categorized into metastatic and non-metastatic groups based on their postoperative cervical lymph node pathology results. Through univariate and multivariate logistic regression analyses, we identified independent predictors for cervical lymph node metastasis in thyroid cancer. Subsequently, a nomogram was constructed to predict the risk of cervical lymph node metastasis in thyroid cancer. Results Gender, elasticity score, nodule margin, maximum nodule diameter, blood flow grade, A-SD, the elasticity ratio (Shell/A), and puncture displacement were identified as independent influencing factors for lymph node metastasis in thyroid cancer post-screening (Plt;0.05). The area under the ROC curve was 0.975 (95% CI: 0.944-1.000), with a sensitivity of 90.01%, specificity of 100%, and an accuracy of 95.39%; The equation for the ROC curve was 5.885×elasticity score-3.201×gender+0.158×nodule margin+6.718×blood flow grade+0.37×maximum nodule diameter+0.481×A-SD+0.901×puncture displacement-40.165×elasticity ratio Shell/A. The HL test and calibration curve indicated that the model exhibits good calibration; The decision curve analysis demonstrated that the ROC curve provided the greatest clinical efficacy at the same prediction probability. Conclusion Constructing a column chart to predict lymph node metastasis in thyroid cancer is helpful for clinical diagnosis and treatment.
Keywords: ultrasound; papillary thyroid carcinoma; nomogram; cervical lymph node metastasis
甲状腺癌是最常见的内分泌恶性肿瘤,颈部淋巴结转移(CLNM)率为12%~81%[1],病理类型中以甲状腺乳头状癌最为多见,在高危患者中,淋巴结转移对其预后有显著影响[2, 3],而术前淋巴结转移评估的准确性很大程度上取决于超声及病理医生的经验[2],容易漏诊或误诊,淋巴结是否转移及转移的区域是甲状腺癌临床分期的关键指标,也将决定手术治疗方案[4, 5]。术前能够有效预测淋巴结转移情况对于甲状腺癌患者的临床管理非常重要[6]。尽管目前已有关于超声图像预测CLNM的研究[7-10],但尚无超声影像与细针穿刺(FNA)特征联合预测预后的研究。回归分析的列线图模型经常用于肿瘤预后的研究[11-13],与传统的评估方法相比,基于多变量分析并整合Logistic回归或Cox回归结果的模型通过列线图来预测临床事件的概率可以产生更准确直观的预测结果[14, 15]。本研究在既往对甲状腺癌普通超声、彩色多普勒血流成像、弹性成像研究的基础上,联合FNA特征建立列线图模型,评估其预测颈部淋巴结转移的价值,从而为临床诊疗及预后提供依据。
1" 资料与方法
1.1" 一般资料
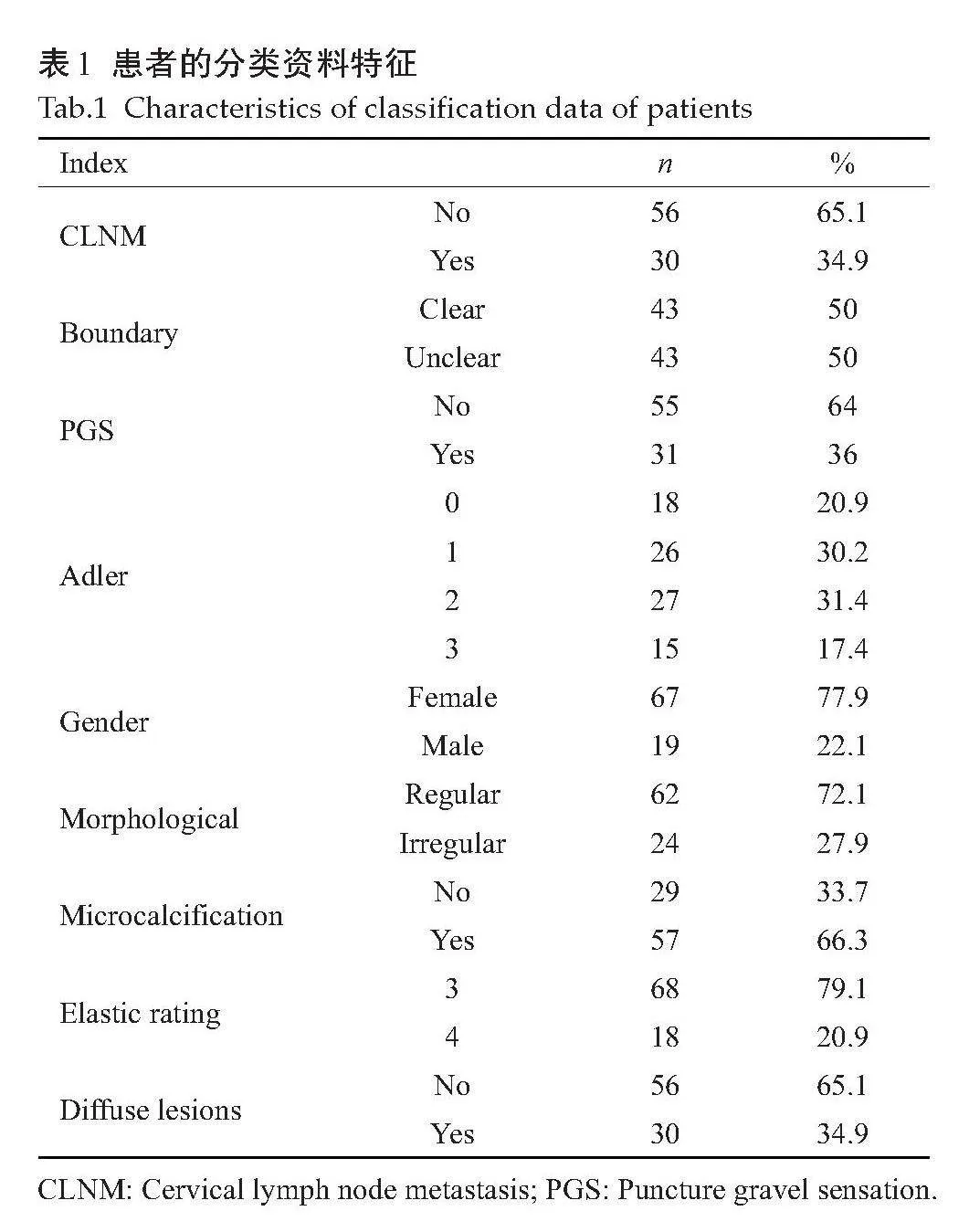
收集2022年9月~2024年6月华东师范大学附属芜湖医院(芜湖市第二人民医院)行甲状腺FNA并手术的甲状腺癌患者,本研究经医院伦理委员会批准(审批号:2023-JS-021)。纳入标准:术前均行甲状腺超声检查及FNA;甲状腺癌经术后病理证实;超声检查前未接受放疗及化疗。排除标准:有甲状腺手术史患者;远处转移或其他原发性恶性肿瘤患者;图像质量差或病理资料不完整。选取84例甲状腺癌患者共计86个病灶(记为字母A,如同侧有相似多病灶则纳入最大直径者)。超声最大径为8(4.85) mm,病灶平均弹性值(A-Mean)为40.26(7.265) kPa,病灶硬度偏差(A-SD)为9.68(5.495) kPa,病灶边壳弹性比(Shell/A)为1.025(0.1125),病灶周边组织应变比(B/A)为1.53(0.9475),穿刺位移1(2) mm。患者的分类资料(表1)。
1.2" 超声检查
采用迈瑞(mindray Resona)8S彩色多普勒超声诊断仪,高频线阵探头L11-3U。患者仰卧位充分暴露颈部(肥胖或颈部过短者可在肩下放置适当厚度的垫枕)行甲状腺超声检查,记录结节的超声特征,包括:结节最大径,是否垂直位、边界是否光整、形态是否规则、有无微钙化、有无弥漫性病变、血流依据Adler半定量法0~3级。探头轻触皮肤,启动剪切波弹性成像,调节感兴趣区域至合适大小(描记结节区域A)测量杨氏弹性模量,记录A-Mean、A-SD,调节旋钮选择Shell(0.5 mm)测量弹性比Shell/A;切换至应变弹性成像,记录弹性评分(5分法),分别描记结节区域A及腺体对比区域B,记录应变比B/A(图1)。
1.3" FNA及细胞学诊断
FNA均采用橙色针座0.5×41RW LB一次性医用无菌注射针头。每个甲状腺的目标结节穿刺3针,一针送液基细胞学检查,两针吸出的标本即刻涂片并用95%乙醇快速固定后送病检细胞学检查,记录穿刺过程中结节的最大位移。穿刺针感分为是否存在砂粒摩擦感,由操作者感知并记录,上述操作均由高年资主治以上医师进行,当诊断或感知不明确时由另一位资深介入医师复核,两位达成共识后进行最终记录。
1.4" 评价标准
根据手术后病理有无颈部淋巴结转移结果,分为转移组及无转移组,对记录的超声及FNA特征进行单因素分析,以去除Pgt;0.1的特征。然后使用多因素Logistic筛选出Plt;0.05的特征构建模型。
1.5" 统计学分析
采用SPSS25.0及R4.1.2软件对数据进行统计学分析。采用K-S法及S-W法检验计量资料,近似服从正态分布且方差齐性的计量资料以均数±标准差表示,组间比较采用独立样本t检验;不服从正态分布或(和)方差齐性的计量资料以中位数(四分位距)表示,组间比较采用t检验。计数资料以n(%)表示,采用单因素及多因素Logistic回归分析鉴别甲状腺癌颈部淋巴结有无转移的列线图模型。
绘制ROC曲线,通过曲线下面积(AUC)评价该列线图的诊断效能。采用Hosmer-Lemeshow检验并绘制校准曲线评价列线图的拟合优度及校准度,采用决策曲线分析(DCA)评估列线图的临床获益。以Plt;0.05为差异有统计学意义。
2" 结果
2.1" 构建模型
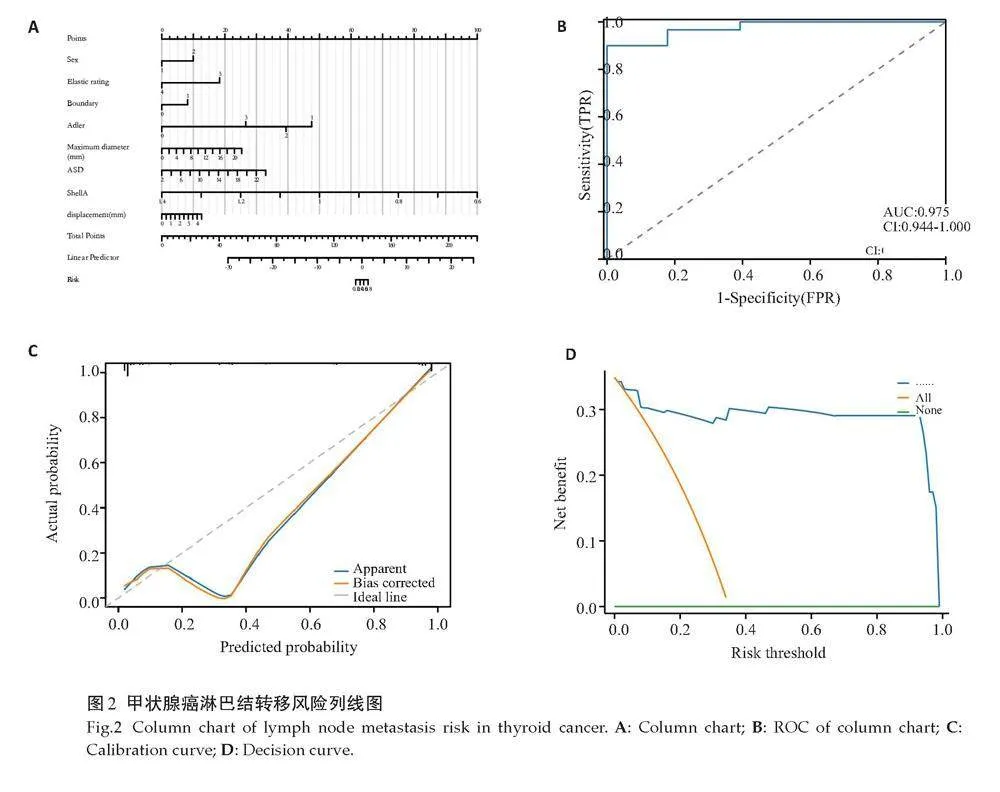
Logistic回归分析显示性别(OR=6.373,95%CI:2.094~19.373)、弹性评分(OR=0.179,95%CI:0.038~0.839)、结节边缘(OR=3.606,95% CI:1.398~9.299)、结节最大径(OR=1.194,95% CI:1.063~1.342)、血流分级(OR=11.333,95%CI:1.176~109.256)、A-SD(OR=1.167,95% CI:1.041~1.307)、弹性比Shell/A(OR=0,95% CI:0~0.7)、穿刺位移(OR=1.414,95% CI:0.942~2.122)为甲状腺癌CLNM的独立影响因素(Plt;0.05);基于以上多因素Logistic回归结果并构建列线图,其公式如下:列线图=5.885×弹性评分-3.201×性别+0.158×结节边缘+6.718×血流分级+0.37×结节最大径+0.481×A-SD+0.901×穿刺位移-40.165×弹性比Shell/A(图2A)。
2.3" 模型评价
列线图AUC为0.975(95% CI:0.944~1.000),敏感度90.01%,特异度100%,准确率95.39%(图2B);使用HL(P=0.791)检验显示出模型拟合度良好,校准曲线也显示出列线图提供良好的校准(图2C);DCA表明列线图的临床效能最大(图2D)。
3" 讨论
2022年全球癌症统计数据对全球185个国家共36种癌症的调查显示,甲状腺癌总体排名第7位,我国新增46.6万例,占全球发病负担的一半以上[16]。2015年美国甲状腺协会指南建议仅对活检证实为CLNM的患者进行治疗性淋巴结清扫,甲状腺癌CLNM主要累及Ⅲ、Ⅳ、Ⅵ区,淋巴结转移不仅决定手术方式,同时与局部复发和预后密切相关[17],国内新版《甲状腺癌诊疗指南(2022年版)》对是否进行预防性淋巴结清扫仍存在争议,术前CLNM诊断不足意味着术中淋巴结清扫不完全,再次手术也会增加喉返神经损伤及甲状腺功能减退等潜在的手术并发症风险[18]。因此,术前准确预测CLNM对临床治疗非常重要。
超声因其实时便捷、安全可靠的良好优势成为甲状腺及淋巴结疾病的首选检查手段,与小结节(D≤10 mm)相比,大结节的侵袭性更强,可能涉及更广泛的淋巴结,这可能导致并发CLNM的风险更高,本研究结果表明,随着结节大小的增加发生颈部淋巴结转移的概率也相应增加,结节最大径(OR=1.194),这与多数研究[19-23]结果相符。结节边缘不光整(OR=3.606)及血流高分级被筛选出成为甲状腺癌CLNM高风险的影响因素,其中Adler血流III级OR=11.333,显示出比II级及其以下血流分级病灶超高的CLNM风险,形态不规则、边缘不光整及病变内丰富血流信号与血管内皮因子密切相关,均反映肿瘤向周边组织生长、浸润,包括周边淋巴结的转移。超声弹性成像包括剪切波及应变弹性成像,利用病变与正常组织之间硬度差异产生应变大小的不同,以彩色编码显示,根据弹性系数的大小来判断病变的性质[24],本研究颈部淋巴结转移组与非转移组之间的单因素和多因素Logistic回归分析显示,弹性评分低的结节更容易发生CLNM,甲状腺癌的转移途径首先侵犯中央淋巴结,然后侵犯同侧淋巴结,最后可能侵犯对侧和纵隔淋巴结,低评分的结节弹性系数低,质软,内结构疏松的同时血供可能较于丰富,血管内皮因子增生活跃利于转移的发生,这亦与本研究中血流高分级易于发生CLNM相呼应。FNA是术前确定甲状腺结节性质敏感性及特异性较高的方法[25, 29],尽管有时甲状腺结节FNA结果存在无法诊断的类型,但操作过程中针刺手感及结节的位移程度也会对结节性质的判定有初步的评估。本研究中穿刺位移结果表明穿刺中结节每多移动1 mm发生CLNM的风险就增加1.414倍,这与恶性结节内还有砂砾样致密体阻碍进针路径,而致密体较多的病灶其发生周边侵袭及转移的可能性越大有关。既往研究表明雌激素催化甲状腺恶性变[30],2022年全球癌症统计数据表明女性发病率是男性的3倍,本研究却显示男性CLNM的发病率更高(性别OR=6.373,以女性为参考标准),该结果与既往研究[30, 31]一致,一些研究证实虽然雌激素可以促使甲状腺结节恶变,但同时恶性甲状腺结节中又存在一种雌激素受体的保护因子,这可能导致男性患者更易发生CLNM的原因,但是此种解释机制学术上仍存在争议。
列线图将复杂回归方程转化为可视化图形,使预测研究结果更准确、直观。本研究将多种无创超声检查与微创FNA特征相结合建立的列线图的AUC为0.975,准确性、敏感度和特异度分别为95.39%、90.01%、100%,ROC曲线显示出高效性,表明构建具有很好的预测能力。HL检验、校准曲线显示预测结果与实际结果基本一致,DCA表明大多数甲状腺癌患者可能受益于预测列线图模型。本研究有一定的局限性,首先作为单中心研究存在选择偏倚,其次样本量较少使得可研究因素受到制约,需增加样本扩充研究中心进一步进行研究分析。
综上,甲状腺癌超声影像学及FNA过程中某些特征性表现反映了甲状腺癌的生物学特性,与CLNM存在密切关联,本研究多模态超声联合FNA特征构建列线图模型预测甲状腺癌颈部淋巴结转移可为术前甲状腺癌手术方式的选择提供参考依据。
参考文献:
[1]" "Pavlidis ET, Pavlidis TE. Role of prophylactic central neck lymph node dissection for papillary thyroid carcinoma in the era of de-escalation[J]. World J Clin Oncol, 2023, 14(7): 247-58.
[2]" "Liu Q, Li Y, Hao YH, et al. Multi-modal ultrasound multistage classification of PTC cervical lymph node metastasis via DualSwinThyroid[J]. Front Oncol, 2024, 14: 1349388.
[3]" "Lee JS, Lee JS, Yun HJ, et al. Aggressive subtypes of papillary thyroid carcinoma smaller than 1 cm[J]. J Clin Endocrinol Metab, 2023, 108(6): 1370-5.
[4]" " Xu SY, Huang H, Huang Y, et al. Comparison of lobectomy vs total thyroidectomy for intermediate‑risk papillary thyroid carcinoma with lymph node metastasis[J]. JAMA Surg, 2023, 158(1): 73-9.
[5]" " 孟书玉, 阎" 琳, 张" 艳, 等. 甲状腺癌术后患者行超声引导下射频消融侧颈区和中央区转移性淋巴结的有效性及安全性比较[J]. 解放军医学院学报, 2024, 45(4): 344-8.
[6]" "Dong S, Pan J, Du XL, et al. Prediction of bilateral thyroid carcinoma and lateral cervical lymph node metastasis in PTC patients with suspicious thyroid nodules[J]. Endocrine, 2024, 85(2): 803-10.
[7]" " 张晓梅, 李巧莉, 葛肖艳, 等. 基于常规超声联合超声造影的列线图预测临床淋巴结阴性甲状腺乳头状癌中央区淋巴结转移[J]. 中国医学影像学杂志, 2024, 32(1): 28-33, 41.
[8]" "Yu F, Wu WY, Zhang LT, et al. Cervical lymph node metastasis prediction of postoperative papillary thyroid carcinoma before 131I therapy based on clinical and ultrasound characteristics[J]. Front Endocrinol, 2023, 14: 1122517.
[9]" "Zhang MB, Meng ZL, Mao Y, et al. Cervical lymph node metastasis prediction from papillary thyroid carcinoma US videos: a prospective multicenter study[J]. BMC Med, 2024, 22(1): 153.
[10]" 罗" 婷, 卞锦花, 达" 婷, 等. 高分辨率超声对甲状腺癌颈部淋巴结转移的临床诊断价值分析[J]. 贵州医药, 2024, 48(3): 460-2.
[11]" 范莉芳, 张超学, 黄" 磊, 等. 病理参数联合ABVS影像特征列线图预测乳腺癌Luminal分型[J]. 中国超声医学杂志, 2024, 40(2): 153-7.
[12]" Valent D, Krismer F, Grossauer A, et al. Nomogram to predict the probability of functional dependence in early Parkinson’s disease[J]. J Parkinsons Dis, 2023, 13(1): 49-55.
[13] Wu J, Zhang HB, Li L, et al. A nomogram for predicting overall survival in patients with low-grade endometrial stromal sarcoma: a population-based analysis[J]. Cancer Commun, 2020, 40(7): 301-12.
[14]" Zhao M, Shi XY, Zou ZR, et al. Predicting skip metastasis in lateral lymph nodes of papillary thyroid carcinoma based on clinical and ultrasound features[J]. Front Endocrinol, 2023, 14: 1151505.
[15]" Park SY. Nomogram: an analogue tool to deliver digital knowledge[J]. J Thorac Cardiovasc Surg, 2018, 155(4): 1793.
[16]" Bray F, Laversanne M, Sung H, et al. Global cancer statistics 2022: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin, 2024, 74(3): 229-63.
[17] Jiang Q, Zhai MM, Lin X, et al. Case Report: a papillary thyroid microcarcinoma patient with skip lymph node metastasis and multiple distant metastasis[J]. Front Surg, 2022, 9: 1019846.
[18] Spanheimer PM, Ganly I, Chou JF, et al. Prophylactic lateral neck dissection for medullary thyroid carcinoma is not associated with improved survival[J]. Ann Surg Oncol, 2021, 28(11): 6572-9.
[19]" 谭" 雯, 肖伶俐, 张诗文, 等. 甲状腺微小乳头状癌中央区淋巴结转移的超声与病理对照[J]. 中国超声医学杂志, 2022, 38(12): 1325-7.
[20]" 詹洁群. 甲状腺结节超声征象的良恶性鉴别及甲状腺癌颈部淋巴结转移影响因素的研究[D]. 广州: 暨南大学, 2017.
[21] Zhuo XH, Yu JD, Chen ZP, et al. Dynamic nomogram for predicting lateral cervical lymph node metastasis in papillary thyroid carcinoma[J]. Otolaryngol Head Neck Surg, 2022, 166(3): 444-53.
[22]" 吴 娟, 冯红芳, 李 祥, 等. 1358例甲状腺结节的临床与病理特征分析[J]. 临床外科杂志, 2016, 24(3): 197-200.
[23] Wei B, Yao JC, Peng CJ, et al. Clinical features and imaging examination assessment of cervical lymph nodes for thyroid carcinoma[J]. BMC Cancer, 2023, 23(1): 1225.
[24]" 宋建明, 邹良英, 曾" 琪, 等. 常规超声结合弹性分级与应变比在甲状腺癌转移性淋巴结中的应用[J]. 中国超声医学杂志, 2024, 40(1): 8-12.
[25]" Ali SZ, Baloch ZW, Cochand-Priollet B, et al. The 2023 Bethesda system for reporting thyroid cytopathology[J]. Thyroid, 2023, 33(9): 1039-44.
[26]" 钟" 迪, 唐" 棣, 高小强, 等. 多模态超声与超声引导下细针穿刺抽吸活检鉴别C-TIRADS 4类甲状腺良、恶性结节[J]. 中国医学影像技术, 2024, 40(2): 182-5.
[27] Zhuo YY, Fang H, Yuan J, et al. Fine-needle aspiration biopsy evaluation-oriented thyroid carcinoma auxiliary diagnosis[J]. Ultrasound Med Biol, 2023, 49(5): 1173-81.
[28] Vasko V, Kebebew E, Cheng SY, et al. Editorial: translational research in thyroid cancer[J]. Front Endocrinol, 2020, 11: 224.
[29]" Raue F, Frank-Raue K. Thyroid cancer: risk-stratified management and individualized therapy[J]. Clin Cancer Res, 2016, 22(20): 5012-21.
[30]" Wang ZP, Chang QG, Zhang HY, et al. A clinical predictive model of central lymph node metastases in papillary thyroid carcinoma[J]. Front Endocrinol, 2022, 13: 856278.
[31] Seong CY, Chai YJ, Lee SM, et al. Significance of distance between tumor and thyroid capsule as an indicator for central lymph node metastasis in clinically node negative papillary thyroid carcinoma patients[J]. PLoS One, 2018, 13(7): e0200166.
(编辑:林" 萍)
收稿日期:2024-07-01
作者简介:孙" 静,硕士,副主任医师,E-mail: sunjing0626@163.com
通信作者:汪珺莉,硕士,主任医师,E-mail: wjl1980134@163.com
