左心自动应变分析评价高脂血症对2型糖尿病患者左心功能的影响
2024-10-30褚文静田雅楠秦诗阳曹雪松马玉龙丁华杰刘会玲

摘要:目的" 分应用左心自动应变分析评价2型糖尿病(T2DM)患者的左心功能,旨在验证高脂血症是否加剧T2DM患者左心功能障碍,并探讨与左心应变相关的危险因素。方法" 选取86例T2DM患者,根据是否合并高脂血症分为DM1组(不合并高脂血症,n=43)和DM2组(合并高脂血症,n=43)。另选取43例健康志愿者作为对照组。对所有入组人员进行常规超声心动图和左心自动应变分析检查,获取常规超声测量值和左心室心尖四腔心整体纵向应变(GLSA4c)、左心室心尖三腔心整体纵向应变(GLSA3C)、左心室心尖两腔心整体纵向应变(GLSA2C)、左心室平均整体纵向应变(GLSavg)、左房储存应变(LASr)、左房通道应变(LAScd)、左房收缩应变(LASct)。比较各组间观察指标的差异,采用多元线性回归分析确定影响左心应变的独立危险因素。结果" 与对照组相比,DM1组LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd明显减低(Plt;0.05)。DM2组LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd均低于其他两组(Plt;0.05)。预估总胆固醇与左心LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd绝对值呈负相关关系(Plt;0.001),甘油三酯与左心LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd绝对值呈负相关关系(Plt;0.001)。多元线性回归分析显示,LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd绝对值与TG独立相关(Plt;0.05)。结论" T2DM患者的左心应变明显受损,高脂血症可加剧糖尿病患者左心应变的恶化。TG可能是预测左心应变减低的独立危险因素。
关键词:2型糖尿病;高脂血症;全自动左心应变定量分析技术;超声心动图
Effect of hyperlipidemia on left ventricular function in patients with type 2 diabetes mellitus by left ventricular automatic strain analysis
CHU Wenjing1, TIAN Yanan2, QIN Shiyang1, CAO Xuesong1, MA Yulong1, DING Huajie1, LIU Huiling1
1Department of Ultrasound, 2 Department of Cardiology Affiliated Hospital of Chengde Medical University, Chengde 067000, China
Abstract: Objective To evaluate the left ventricular function in patients with type 2 diabetes mellitus (T2DM) by left ventricular automatic strain analysis, and to verify whether hyperlipidemia aggravates left ventricular dysfunction in patients with T2DM, and to explore the risk factors related to left ventricular strain. Methods Eighty-six patients with T2DM were divided into DM1 group (without hyperlipidemia, n=43) and DM2 group (with hyperlipidemia, n=43). Forty-three healthy volunteers were selected as the control group. All participants underwent conventional echocardiography and left ventricular automatic strain analysis to obtain conventional ultrasound measurements and left ventricular apical four-chamber global longitudinal strain (GLSA4c), left ventricular apical three-chamber global longitudinal strain (GLSA3C), left ventricular apical two-chamber global longitudinal strain (GLSA2C), left ventricular mean global longitudinal strain (GLSavg), left atrial storage strain (LASr), left atrial channel strain (LAScd), left atrial systolic strain (LASct). The differences of observation indexes between groups were compared, and multiple linear regression analysis was used to determine the independent risk factors affecting left ventricular strain. Results Compared with the control group, LVGLSA4C, LVGLSA3C, LVGLSA2C, LVGLSavg, LASr and LAScd were significantly decreased in DM1 group (Plt;0.05). LVGLSA4C, LVGLSA3C, LVGLSA2C, LVGLSavg, LASr and LAScd in DM2 group were significantly lower than those in the other two groups (Plt;0.05).It was estimated that total cholesterol was negatively correlated with the absolute values of left ventricular LVGLSA4C, LVGLSA3C, LVGLSA2C, LVGLSavg, LASr and LAScd (Plt;0.001), triglyceride was negatively correlated with the absolute values of left ventricular LVGLSA4C, LVGLSA3C, LVGLSA2C, LVGLSavg, LASr and LAScd (Plt;0.001).The results of multiple linear regression analysis showed that the absolute values of LVGLSA4C, LVGLSA3C, LVGLSA2C, LVGLSavg, LASr and LAScd were independently correlated to TG (Plt;0.05). Conclusion The left ventricular strain in patients with T2DM is significantly impaired, and hyperlipidemia can aggravate the deterioration of left ventricular strain in diabetic patients. TG may be an independent risk factor for predicting left ventricular strain reduction.
Keywords: type 2 diabetes; hyperlipidemia; automatic left heart strain quantitative analysis technology; echocardiography
收稿日期:2023-09-13
基金项目:承德市科学技术研究与发展计划项目(202109A036)
作者简介:褚文静,在读硕士研究生,E-mail: chuwenjing0226@163.com
通信作者:刘会玲,硕士,副主任医师,E-mail: liuhling1990@163.com
2型糖尿病(T2DM)与潜在的冠状动脉损害无关,直接导致广泛的心肌损害,并可导致明显的心功能不全[1]。T2DM与高脂血症往往一同出现,且起病比较隐匿。导致心脑血管疾病发展的重要危险因素之一是血脂代谢异常[2]。血脂异常主要表现为总胆固醇(TC)、甘油三酯(TG)升高。纠正脂质代谢紊乱对降低心脑血管病发病率具有重大意义[3]。研究显示,T2DM和高脂血症均是心脑血管疾病的独立危险因素[4]。近年来,随着超声技术的发展,基于全自动人工智能方法测得的左心应变值较半自动斑点追踪方法相比具有较好的可比性[5],并可更早地发现心脏结构和功能的改变。然而,关于T2DM与高脂血症合并对心脏功能影响的研究目前较少,既往研究提示T2DM伴高脂血症组左心房整体应变明显减低,左心室整体纵向应变无明显差异[6],但对于高脂血症是否影响了T2DM患者左房各时相功能并未做更进一步研究,且并没有相关研究探究血脂与左心应变参数之间的关系。本研究应用左心自动应变分析技术评价T2DM患者左室和左房各时相功能,旨在验证高脂血症是否加重了T2DM患者的左室和左房各时相功能障碍,并探讨左心应变参数与血脂指标之间的关系。
1" 资料与方法
1.1" 一般资料
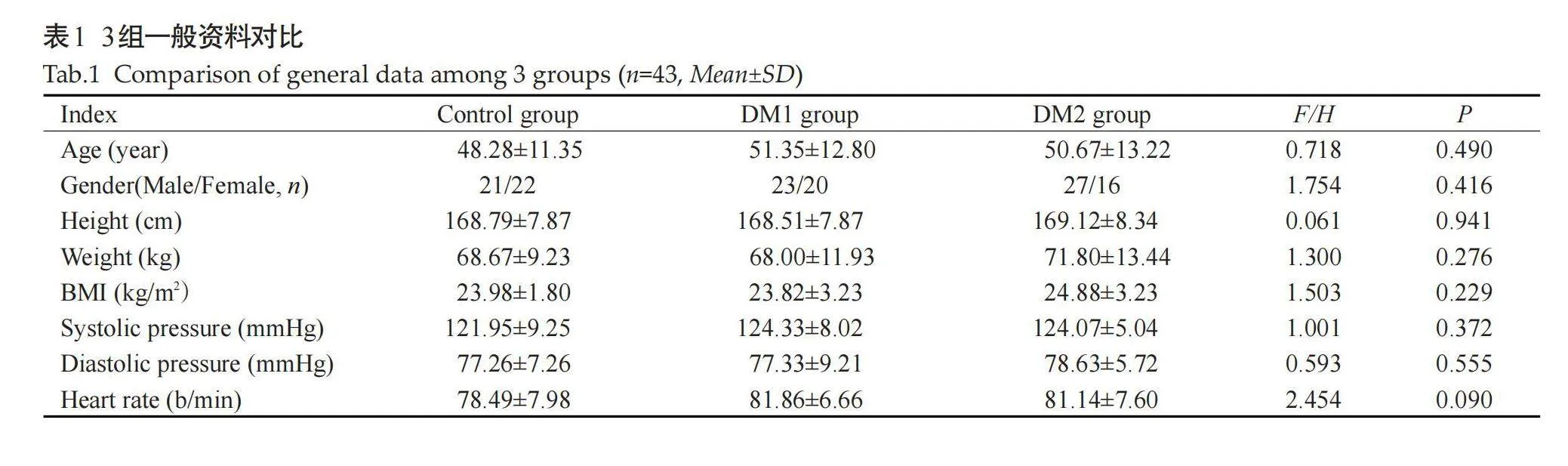
收集2022年6月~2023年6月于承德医学院附属医院内分泌科住院曾确诊为T2DM的患者86例作为病例组,根据是否合并高脂血症分为DM1组(不合并高脂血症)和DM2组(合并高脂血症),43例/组;另收集同期体格检查、常规心电图、超声心动图、实验室检查指标均正常的43例健康体检者为正常对照组。3组之间年龄、性别、身高、体质量、BMI、收缩压、舒张压及心率比较差异均无统计学意义(Pgt;0.05,表1)。本研究为回顾性研究,经承德医学院附属医院伦理委员会批准(审批号:CYFYLL2022600),免除患者知情同意。
纳入标准:病例组:T2DM患者纳入标准:空腹血糖(FPG)≥7.0 mmol/L或糖化血红蛋白(HbAlc)≥6.5%[7];高脂血症患者纳入标准:TC≥6.2 mmol/L或TG≥2.3 mmol/L[8];左室射血分数(LVEF)男性≥52%、女性≥54%的患者。排除标准:1型糖尿病、妊娠期糖尿病和合并急性糖尿病并发症的患者;心肌梗死病史或心电图提示严重心律失常的患者;既往有风湿性心脏病、先天性心脏病、严重心瓣膜病、原发性心肌疾病的患者;甲状腺疾病、肿瘤疾病、高血压、严重肝肾功能不全的患者;透声窗差,经胸图像显示不佳者。
1.2" 方法
1.2.1" 实验室检查" "所有患者于入院次日清晨空腹采集静脉血并送检,获取生化全项和HbAlc。
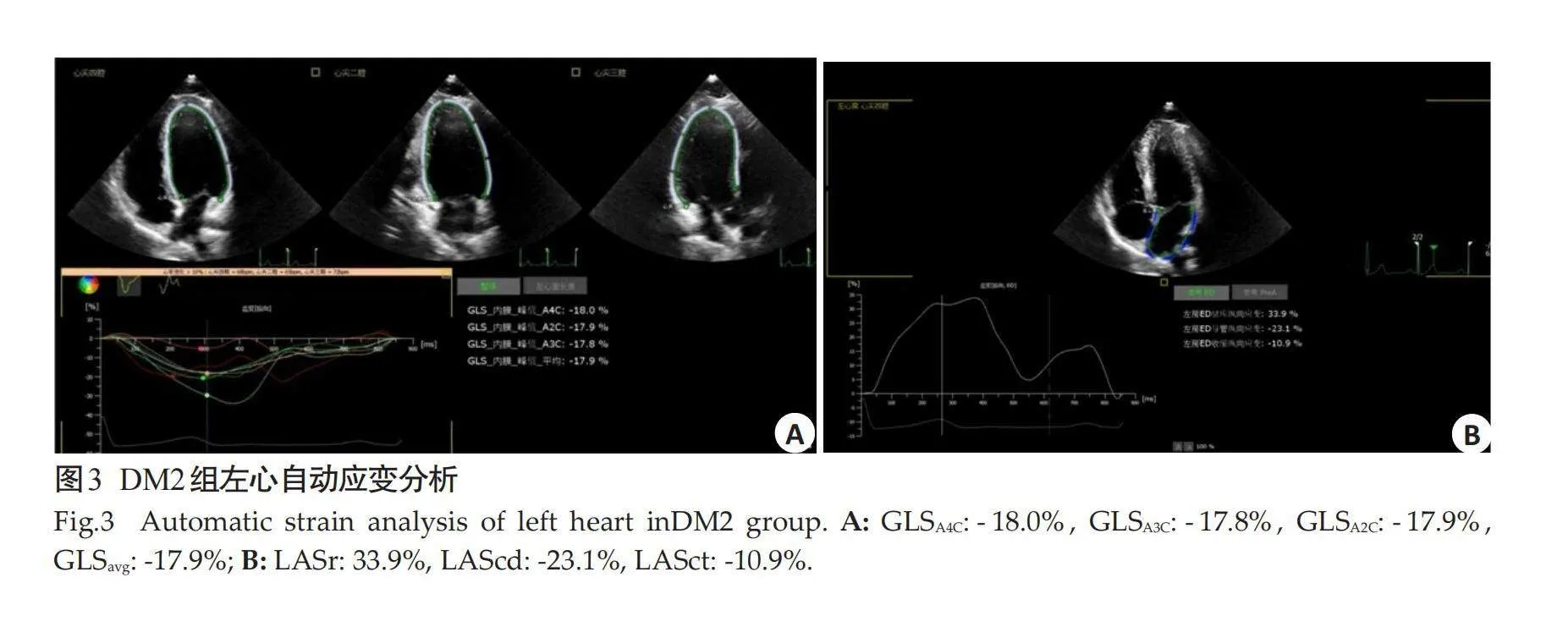
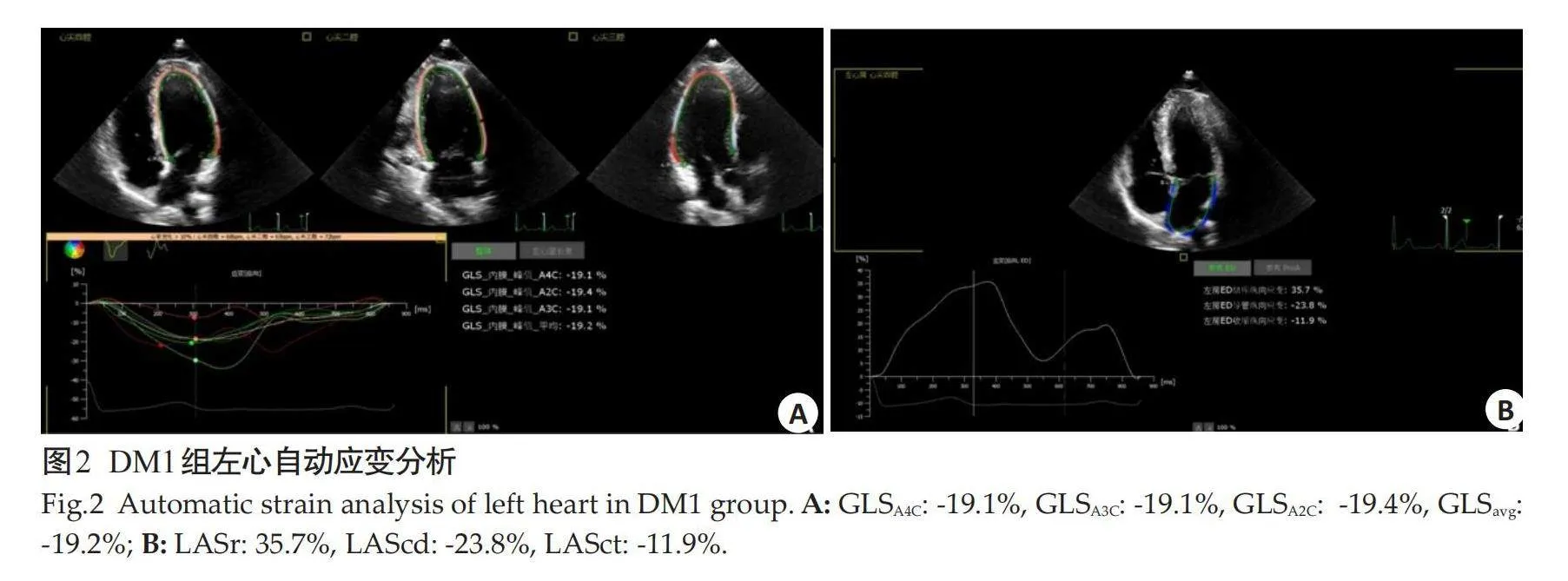
1.2.2" 超声心动图检查" "采用Philips EPIQ 7C超声诊断仪(探头S5-1,频率1~5 MHz),所有受检者均取左侧卧位,平静呼吸,连接三导联心电图,行常规超声心动图检查:测量左室舒张末期内径(LVEDd)、左室收缩末期内径(LVESd)、室间隔舒张末期厚度(IVSDd)、左室后壁舒张末期厚度(LVPWDd)、左房内径(LAD)、LVEF等参数。于心尖四腔心切面获取二尖瓣血流频谱,测量二尖瓣舒张早期峰值流速(E)、二尖瓣舒张晚期峰值流速(A)和E/A。采集心尖四腔、两腔、三腔心长轴切面3~5个连续性心动周期的高频动态图像。将图像输入QLAB13.0软件中,选中心尖四腔心切面,点击2DQ模式,得到左房最大体积(LAVmax)、左房最小体积(LAVmin)、左房射血分数(LAEF)。选中四腔心、两腔心和三腔心切面,点击AutostrainLV对其进行分析,得到左室应变参数,包括:左心室心尖四腔心整体纵向应变(GLSA4c)、左心室心尖三腔心整体纵向应变(GLSA3C)、左心室心尖两腔心整体纵向应变(GLSA2C)、左心室平均整体纵向应变(GLSavg)。选中心尖四腔心切面,点击AutostrainLA模式对其进行分析,得到左房应变参数,包括:左房储存应变(LASr)、左房通道应变(LAScd)、左房收缩应变(LASct)(图1~3)。
1.3" 统计学分析
采用SPSS25.0软件进行统计处理,计量资料中符合正态分布的以均数±标准差表示,多组比较采用单因素方差分析,不符合正态分布的以中位数和四分位数间距表示,多组比较采用Kruskal-Wallis H检验,组间两两比较采用Bonferroni检验。采用Pearson相关分析左心应变与临床指标的相关性;采用多元线性回归分析T2DM患者左心应变参数的独立影响因素。以Plt;0.05为差异有统计学意义。
2" 结果
2.1" 3组化验资料比较
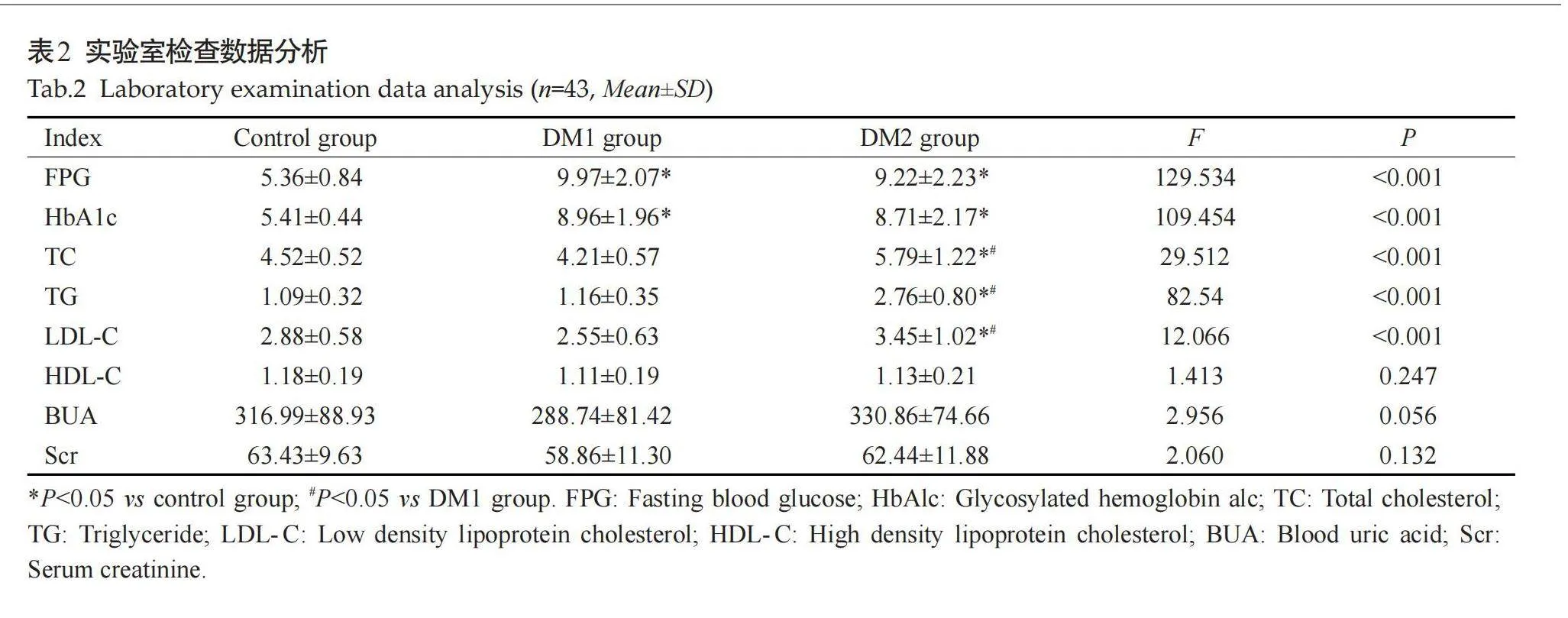
3组之间血尿酸、血肌酐、HDL-C差异无统计学意义(Pgt;0.05)。与正常对照组相比,DM1组、DM2组FPG、HbAlc升高(Plt;0.001);与DM1组相比,DM2组FPG、HbAlc差异无统计学意义(Pgt;0.05)。与正常对照组、DM1组相比,DM2组TC、TG、LDL-C升高(Plt;0.001);正常对照组、DM1组TC、TG、LDL-C差异无统计学意义(Pgt;0.05,表2)。
2.2" 3组超声心动图参数比较
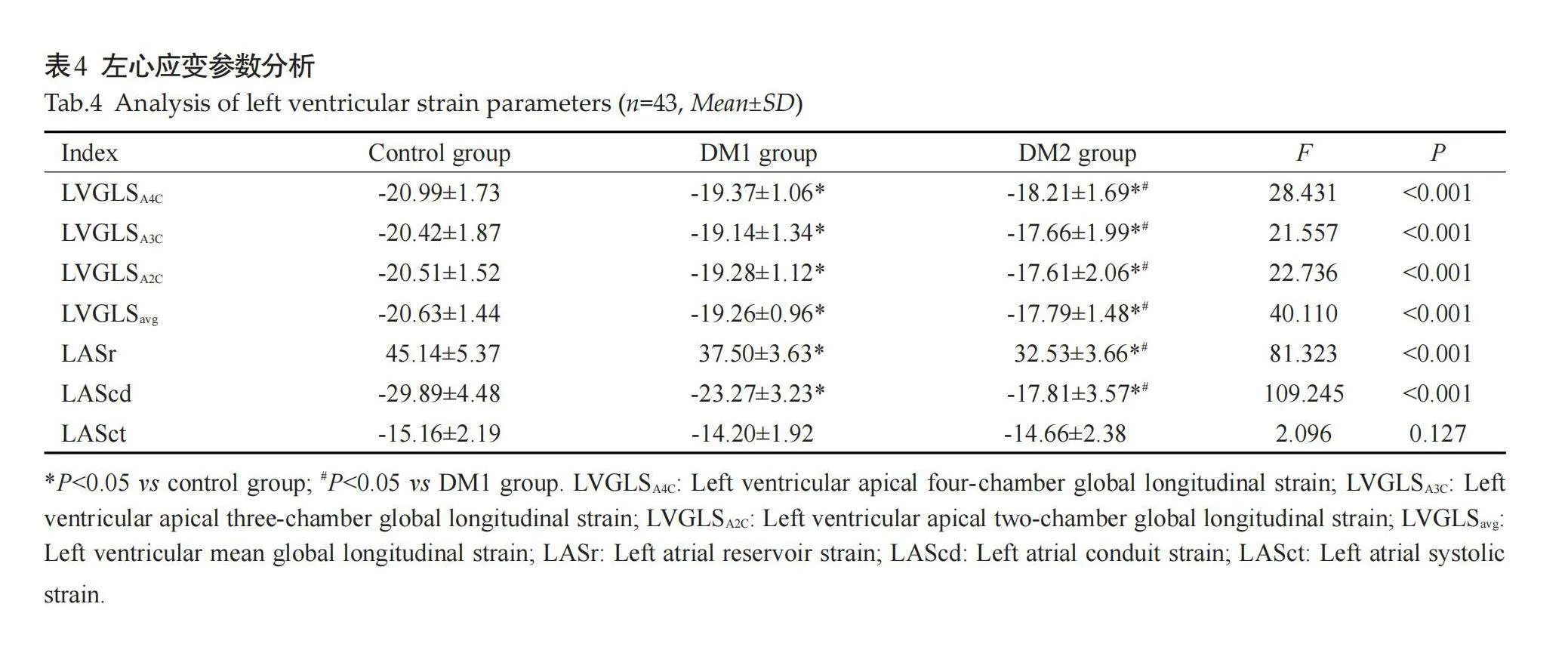
3组之间LVEDd、LVESd、IVSDd、LVPWDd、LAD、LVEF、E、A、E/A、LAVmax、LAVmin、LAEF差异无统计学意义(Pgt;0.05,表3)。
2.3" 3组左心应变参数比较
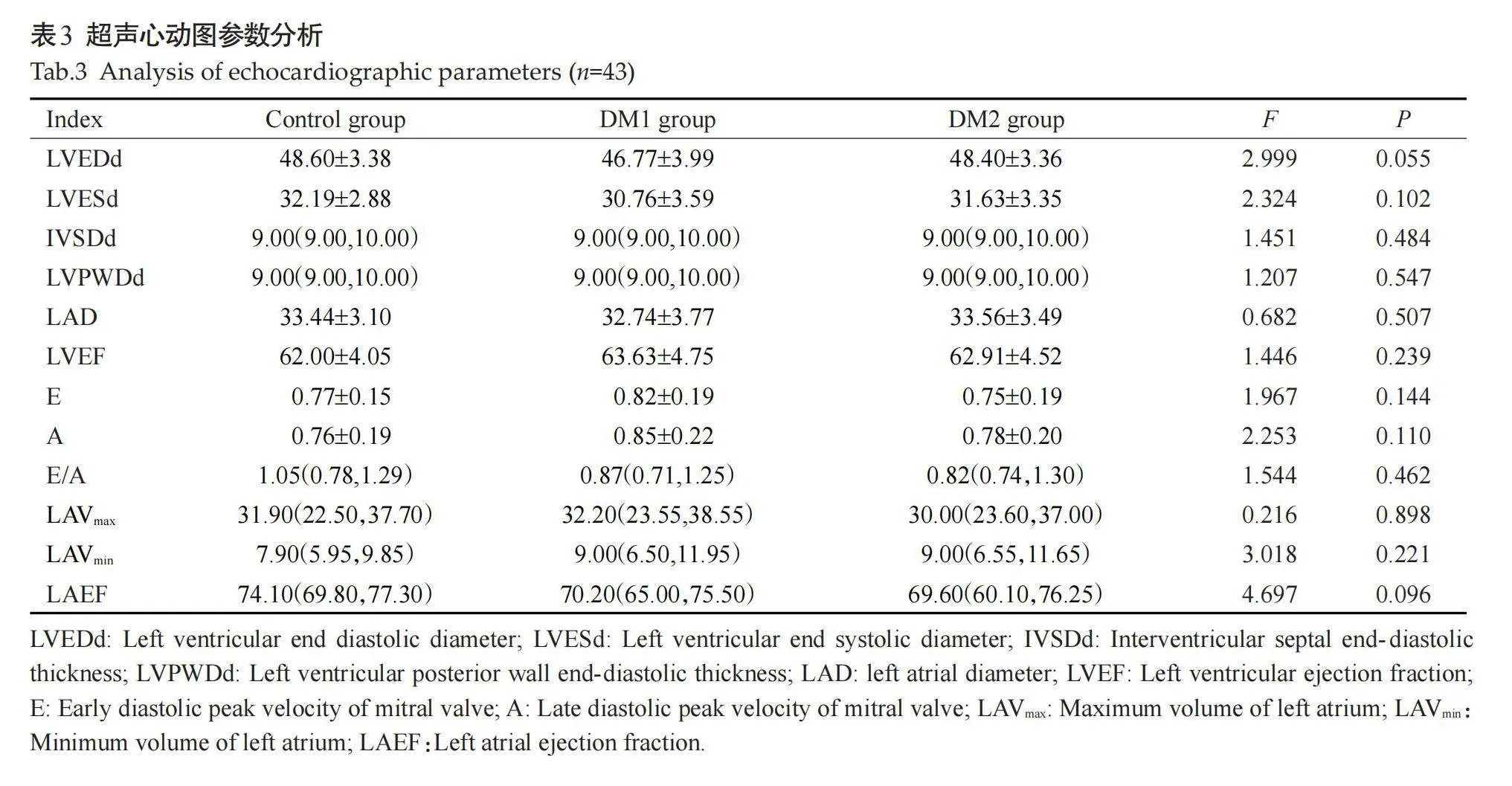
3组间LASct的差异无统计学意义(Pgt;0.05)。与正常对照组相比,DM1组、DM2组LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd均减低(Plt;0.05);与DM1组相比,DM2组LVGLSA4C、LVGLSA3C、LVGLSA2C、LVGLSavg、LASr、LAScd均减低(Plt;0.05,表4)。
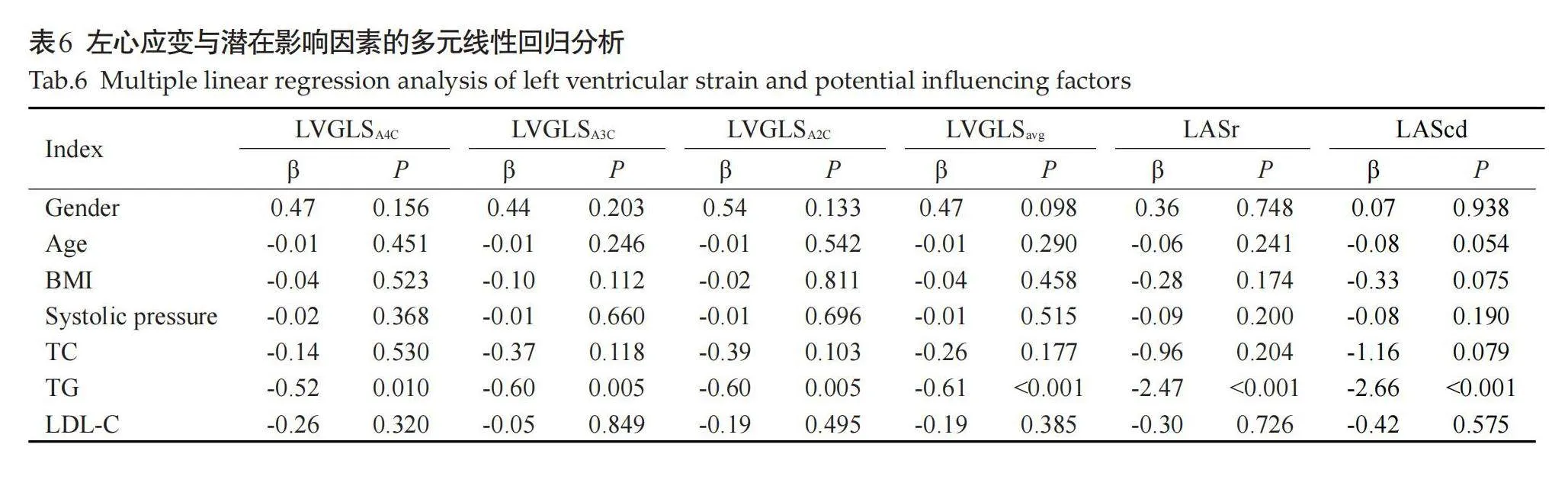
2.4" T2DM患者左心应变与血脂指标的相关性研究
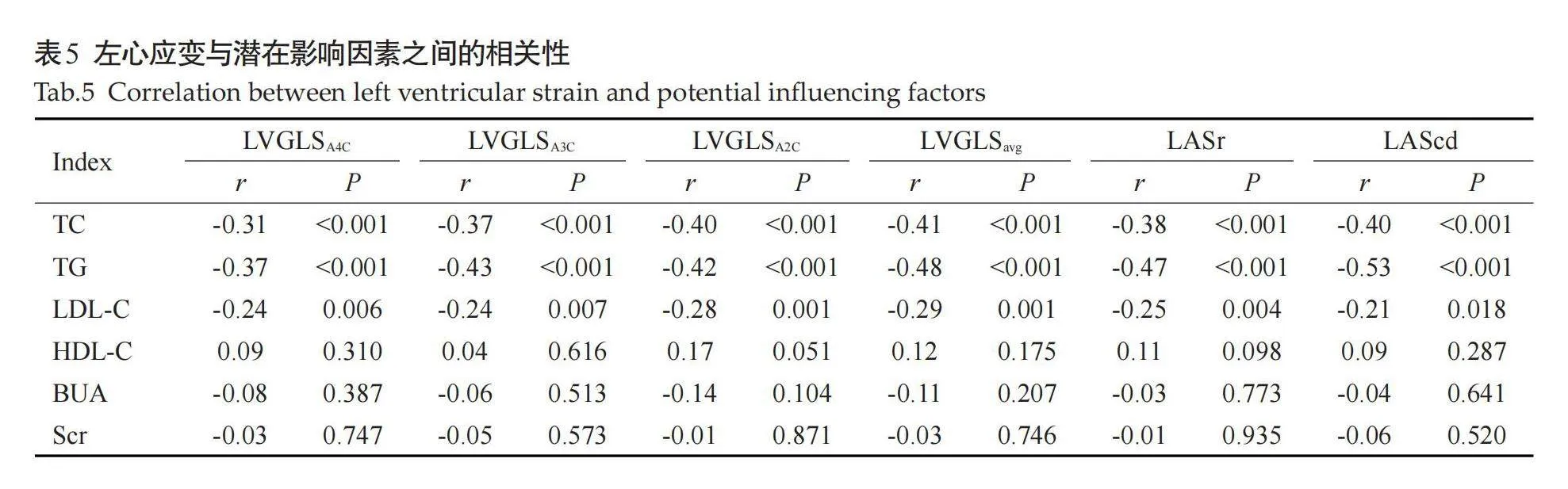
在T2DM者中,Pearson相关性分析显示TC与左心GLSA4C、GLSA3C、GLSA2C、GLSavg、LASr、LAScd呈负相关关系(r=-0.31、-0.37、-0.40、-0.41、-0.38、-0.40,Plt;0.001);TG与左心GLSA4C、GLSA3C、GLSA2C、GLSavg、LASr、LAScd呈负相关(r=-0.37、-0.43、-0.42、-0.48、-0.47、-0.53,Plt;0.001,表5)。此外,LDL-C也与左心应变相关(Plt;0.05)。多元线性回归分析表示,GLSA4C、GLSA3C、GLSA2C、GLSavg、LASr、LAScd与TG(β=-0.52、-0.62、-0.61、-0.62、-2.49、-2.67,Plt;0.05,表6)。
3" 讨论
本研究中3组之间左心常规超声心动图参数,差异均无统计学意义,说明常规超声心动图尚不能对T2DM患者早期左心改变提供有意义的参考依据。本研究发现,与对照组比较,DM1组患者GLSA4C、GLSA3C、GLSA2C、GLSavg减低(Plt;0.05),表明左室收缩功能受损,这与既往关于糖尿病心肌力学的研究一致[9-10]。有研究发现,与对照组相比,不合并慢性肾病的单纯T2DM患者左室GLS明显减低,左室收缩功能可能已经开始受损[9]。也有研究发现单纯T2DM组GLS较对照组减低,在高血糖的影响下,患者的心肌功能已经受损[10]。T2DM患者左室应变减低可由多种潜在机制引起,高血糖通过促进活性氧产生增加和堆积,引起氧化应激直接损害心脏的结构功能[11];高血糖状态下产生的炎症因子IL-6导致心肌间质纤维化[12],TNF-α引起心肌细胞损伤,导致心肌纤维化[13];自主神经病变导致血流动力学和心脏结构功能的改变,进而引起心功能不全[14],这些机制导致T2DM患者左室心肌收到损害,收缩功能减低,表现为GLSA4C、GLSA3C、GLSA2C、GLSavg减低。
左房通过3种时相功能维持左室充盈压:LASr即左房储备期应变,代表心室收缩期,左心房起到储备血液的作用,心房心肌处于舒张状态[15];LAScd即左房管道期应变,代表左室舒张早期,左心房起到传到血流的作用,心肌表现为被动收缩状态[16];LASct即左房收缩期应变,代表左室舒张晚期,其心肌主动收缩,将心房血液进一步泵入心室[17]。
本研究发现,与对照组相比,DM1组LASr、LAScd减低(Plt;0.05),LASct差异无统计学意义,与既往研究[18]相符,该研究发现在T2DM患者中,左房储备功能、管道功能已受损,而左房收缩功能尚保留。在糖尿病患者中,由于左心室心肌间质纤维化,僵硬度增高,可导致左心室的结构和功能重构[19],进而改变了左室的松弛性和顺应性,造成左室舒张功能受限进而引起左室充盈压升高,左房后负荷增加,左心房排血入左心室的阻力增加[20],左房排空能力降低,剩余血量增多,导致LASr降低;而左室心肌顺应性减低,舒张期左室对左房主动抽吸作用减低,由左房进入左室的血流量减少,致使管道功能减低[21]。但也有研究表明在T2DM患者中,LASct代偿性增强[22],有研究表明为了保持左室舒张末期容量,左房助力泵功能代偿性增高[23]。关于左房收缩期应变功能改变,不同的研究中结果不尽相同,这可能与采集图像时所用的机器型号不同、条件不同所带来的测量结果差异所致。左房收缩功能与左房心肌主动收缩有关,还与左室顺应性及舒张末期压力有关,且各种功能相互协调[22]。关于T2DM患者左房收缩期应变功能情况,今后仍需进一步研究。
与DM1组比较,DM2组患者GLSA4C、GLSA3C、GLSA2C、GLSavg均下降,差异有统计学意义(均Plt;0.05),这与既往研究[6]不相符,该研究结果显示T2DM组与T2DM伴高脂血症组LVGLS的差异无统计学意义,而本研究中T2DM伴高脂血症组GLS降低,可能与患者的病程、病情严重程度不同有关;另外操作者勾画的内膜边界不同,测量的数值也有差异。血脂是心血管系统疾病的重要危险因素,过氧化物酶体增殖物激活受体α是脂代谢的关键调节因子,在心肌细胞内广泛分布。Liu等[24]]发现MG53蛋白过度多度表达可以上调过氧化物酶体增殖物激活受体α导致脂肪酸氧化增加,糖脂代谢失调,引起心肌脂质积累和脂毒性,心肌脂质代谢过多易导致心肌纤维化,降低了心室的舒张能力[25],并导致心室肌功能损害,从而提高T2DM患者心血管事件的发病率。高血糖及高血脂均会损害心室肌收缩功能,当二者共同出现时,损害程度将更加增大,故本研究中T2DM合并高脂血症组,左室应变参数将进一步下降。
与DM1组相比,DM2组LASr、LAScd减低(Plt;0.05),提示高脂血症加剧了T2DM患者左房应变功能的损害。有研究显示,高脂可影响细胞膜类脂的形成,并通过进一步影响细胞内钙离子通道,诱发后去极化延迟与自发性心房异位放电形成,从而促进心房重构[26];高脂可促进发炎因子。吞噬细胞等氧化反应的进行,使炎症标志物髓过氧化物酶大量聚集在心房细胞,从而促使促进心房肥大[27-28],在多重原因的协同作用下高脂血症进一步加剧了T2DM患者心房心肌损害及功能障碍。
本研究多元线性回归分析显示:TG与左心应变独立相关,提示左心应变可能随着TG的累积而逐渐降低。高TG的T2DM患者心肌应变恶化的风险增加。在高TG的患者中,氧化应激、内质网应激、胰岛β细胞自噬、细胞代偿性增殖、微循环障碍和血流动力学不稳定等机制导致了高脂血症患者心肌损伤和心脏预后不良[29-30]。可见,T2DM患者中TG升高会进一步损害左心功能,导致心肌形变异常和心肌功能障碍。其部分原因与胰岛素抵抗有关。当机体对胰岛素敏感性降低时,脂肪组织中TG脂解增加,导致TG升高,干扰肌肉中葡萄糖的正常代谢,故TG主要反映脂肪组织的胰岛素抵抗[31]。胰岛素抵抗与代谢紊乱有关,代谢紊乱会引起心肌亚细胞成份异常;此外,胰岛素抵抗还与细胞外基质沉积有关,进而导致心肌纤维化[32]。所以在临床上应注意密切观察T2DM患者的TG水平变化,并及时加以干预和处理,从而降低其对T2DM患者心脏的进一步损害。
综上所述,左心自动应变分析技术可早期发现T2DM患者左心整体应变明显受损,高脂血症可加剧T2DM患者左心功能障碍的恶化。左心应变与TC、TG呈负相关关系,TG可能是预测左心应变减低的独立危险因素。但本研究由于纳入样本量较少,且并未对单纯高脂血症进行分析,存在一定的局限性,期待未来可以纳入更大样本量。
参考文献:
[1]" "Ogurtsova K, da Rocha Fernandes JD, Huang Y, et al. IDF Diabetes Atlas: global estimates for the prevalence of diabetes for 2015 and 2040[J]. Diabetes Res Clin Pract, 2017, 128: 40-50.
[2]" " 赵维纲. 《中国老年2型糖尿病防治临床指南(2022年版)》解读[J]. 协和医学杂志, 2022, 13(4): 574-80.
[3]" " 诸骏仁, 高润霖, 赵水平, 等. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-53.
[4]" " Wang QQ, Tan KB, Xia HM, et al. Left ventricular metabolic remodeling and accompanied dysfunction in type 2 diabetic patients: a 3D speckle tracking analysis[J]. Echocardiography, 2019, 36(3): 486-94.
[5]nbsp; " Myhr KA, Pedersen FHG, Kristensen CB, et al. Semi-automated estimation of left ventricular ejection fraction by two-dimensional and three-dimensional echocardiography is feasible, time-efficient, and reproducible[J]. Echocardiography, 2018, 35(11): 1795-805.
[6]" " 董芝芝, 刘" 蓉, 周" 军, 等. 斑点追踪超声心动图评价2型糖尿病合并高脂血症患者的早期左心功能[J]. 中国超声医学杂志, 2021, 37(8): 884-7.
[7]" " American Diabetes Association. Classification and diagnosis of diabetes: Standards of medical care in diabetes-2021[J]. Diabetes Care, 2021, 44(Suppl 1): S15-33.
[8]" " 中华医学会内分泌学分会脂代谢学组. 中国2型糖尿病合并血脂异常防治专家共识(2017年修订版)[J]. 中华内分泌代谢杂志, 2017, 33(11): 925-36.
[9]" " 梁丽媚, 刘红利, 何" 鑫, 等. 三维斑点追踪成像评价肾功能不全对2型糖尿病患者左室功能的影响[J]. 中国循证心血管医学杂志, 2022, 14(11): 1325-8, 1333.
[10]" 赵" 洋, 王新贤, 徐" 升, 等. 三维斑点追踪技术评价2型糖尿病合并高尿酸血症患者左室整体收缩功能[J]. 临床超声医学杂志, 2021, 23(1): 23-6.
[11]" 位晨晨, 钟" 明. 糖尿病心肌病的发病机制[J]. 心血管病学进展, 2020, 41(2): 135-9.
[12]" Zhang Y, Wang JH, Zhang YY, et al. Deletion of interleukin-6 alleviated interstitial fibrosis in streptozotocin-induced diabetic cardiomyopathy of mice through affecting TGFβ1 and miR-29 pathways[J]. Sci Rep, 2016, 6: 23010.
[13]" Duerrschmid C, Crawford JR, Reineke E, et al. TNF receptor 1 signaling is critically involved in mediating angiotensin-II-induced cardiac fibrosis[J]. J Mol Cell Cardiol, 2013, 57: 59-67.
[14]" 王振亚, 江" 洪. 自主神经再平衡与缺血性室性心律失常[J]. 心血管病学进展, 2019, 40(2): 268-72.
[15]" 洪俊蓉, 张平洋, 王玲玲, 等. 基于超声四维左房定量分析技术评价原发性高血压左心室肥厚患者的左房功能[J]. 分子影像学杂志, 2022, 45(5): 648-55.
[16]" Thomas L, Marwick TH, Popescu BA, et al. Left atrial structure and function, and left ventricular diastolic dysfunction: JACC state-of-the-art review[J]. J Am Coll Cardiol, 2019, 73(15): 1961-77.
[17]" 邢长洋, 袁丽君, 张宇新, 等. 欧洲心血管影像协会/美国超声心动图学会《二维斑点追踪超声心动图应用于左心房及右心应变成像的规范化共识》解读[J]. 中华医学超声杂志: 电子版, 2021, 18(12): 1135-9.
[18]" 高继康, 陈晓冰, 黄文凡, 等. 四维斑点追踪显像评价糖尿病患者左心房心肌功能的临床价值[J]. 浙江医学, 2022, 44(16): 1744-50.
[19]" Minciună IA, Hilda Orășan O, Minciună I, et al. Assessment of subclinical diabetic cardiomyopathy by speckle-tracking imaging[J]. Eur J Clin Invest, 2021, 51(4): e13475.
[20]" 张佳怡, 吴存刚, 高" 静, 等. 无症状2型糖尿病患者左心房容积与左心室舒张功能的变化[J]. 中国老年学杂志, 2017, 37(1): 85-7.
[21]" 张平平, 李玉宏. 冠心病患者经皮冠状动脉介入术后左心房压力、功能变化及其与左心室功能的关系[J]. 中国动脉硬化杂志, 2020, 28(7): 610-5.
[22]" 郭华丽, 王" 倩, 侯志敏, 等. 二维斑点追踪评价糖尿病患者左房功能的价值[J]. 临床超声医学杂志, 2020, 22(9): 651-4.
[23]" 梁丽媚, 何" 鑫, 赵世光, 等. 二维斑点追踪成像评价体质量指数对2型糖尿病患者左房应变功能及左房-左室耦联关系的影响[J]. 中国中西医结合影像学杂志, 2023, 21(5): 508-13.
[24]" Liu FH, Song RS, Feng YQ, et al. Upregulation of MG53 induces diabetic cardiomyopathy through transcriptional activation of peroxisome proliferation‑activated receptor Α[J]. Circulation, 2015, 131(9): 795-804.
[25] Zhao Z, Hou C, Ye XH, et al. Echocardiographic changes in newly diagnosed type 2 diabetes mellitus patients with and without hypertension[J]. Med Sci Monit, 2020, 26: e918972.
[26]" Wang W, Zhu Y, Yi JG, et al. Nkx2.5/CARP signaling pathway contributes to the regulation of ion channel remodeling induced by rapid pacing in rat atrial myocytes[J]. Mol Med Rep, 2016, 14(4): 3848-54.
[27]" Kume O, Teshima Y, Abe I, et al. Role of atrial endothelial cells in the development of atrial fibrosis and fibrillation in response to pressure overload[J]. Cardiovasc Pathol, 2017, 27: 18-25.
[28]" "陈" 亮, 梁" 曙. 原发性高血压患者血脂综合指数与左心房大小的相关性研究[J]. 中国当代医药, 2017, 24(34): 12-5.
[29]" 修子冉, 高政南, 罗 兰, 等. 非高密度脂蛋白胆固醇、甘油三酯与高密度脂蛋白胆固醇比值及血清甘油三酯葡萄糖乘积指数对40岁以上女性新诊断糖尿病前期患病的预测价值[J]. 中国糖尿病杂志, 2023, 31(2): 87-91.
[30]" 邹迪莎, 欧" 俊, 覃新芳, 等. 血清β2微球蛋白、胱抑素C和甘油三酯间交互作用对2型糖尿病肾脏疾病预测价值[J]. 慢性病学杂志, 2023, 24(8): 1132-7.
[31]" 刘家佳, 张" 璐, 张" 艳, 等. 斑点追踪分层应变技术评估急性冠状动脉综合征合并糖尿病患者左室心肌分层应变及其与甘油三酯葡萄糖指数的相关性[J]. 临床超声医学杂志, 2023, 25(6): 423-9.
[32]" 魏罗嫚, 杨玉亭, 和丽丽, 等. 甘油三酯葡萄糖乘积指数与老年慢性心力衰竭患者左心室功能相关性分析[J]. 中华老年心脑血管病杂志, 2023, 25(8): 842-5.
(编辑:熊一凡)
