绝经后女性发生骨质疏松性椎体骨折的危险因素分析及预测模型构建
2024-10-10王晓鹏邱银冰罗根艳
摘 要 目的:分析绝经后女性发生骨质疏松性椎体骨折的危险因素,并构建列线图预测模型。方法:回顾性分析170例绝经后骨质疏松女性患者的资料。采用logistic多因素回归模型筛选独立危险因素,R软件构建列线图模型。结果:年龄、BMI、糖尿病、长期使用糖皮质激素、子宫切除术史是绝经后女性发生骨质疏松性椎体骨折的独立危险因素(P<0.05)。决策曲线显示当风险阈值>0.09时,此预测模型提供额外的临床净收益。结论:本研究构建的列线图模型具有较好的预测价值,可为临床防治骨质疏松性椎体骨折提供新思路。
关键词 绝经后女性 骨质疏松性椎体骨折 列线图预测模型
中图分类号:R683.2; R589.5 文献标志码:A 文章编号:1006-1533(2024)15-0044-04
引用本文 王晓鹏, 邱银冰, 罗根艳. 绝经后女性发生骨质疏松性椎体骨折的危险因素分析及预测模型构建[J]. 上海医药, 2024, 45(15): 44-47.
基金项目:赣州市科技计划项目(2022-YB1475)
Analysis of risk factors and construction of predictive models for osteoporotic vertebral fractures in postmenopausal women
WANG Xiaopeng, QIU Yinbing, LUO Genyan
(Department of General Medicine, Ganzhou People’s Hospital, Ganzhou 341000, China)
ABSTRACT Objective: To analyze the risk factors of osteoporotic vertebral fractures in postmenopausal women and construct a nomogram prediction model. Methods: Data from 170 postmenopausal women with osteoporosis were retrospectively analyzed. The logistic multivariate regression model was used to screen the independent risk factors, and the nomogram model was constructed by R software. Results: Age, BMI, diabetes mellitus, long-term glucocorticoid use, and history of hysterectomy were independent risk factors for osteoporotic vertebral fracture in postmenopausal women. The decision curve showed that this predictive model could provide additional clinical net benefits when the risk threshold was greater than 0.09. Conclusion: The nomogram model constructed in this study has good predictive value and can provide new ideas for the clinical prevention and treatment of osteoporosis vertebral fracture in postmenopausal women.
KEY WORDS postmenopausal women; osteoporosis vertebral fracture; nomogram prediction model
目前,全球约有2亿骨质疏松症患者,对于中老年群体,骨质疏松性椎体骨折是其最常见并发症。随着中国老龄化程度的不断加深,骨质疏松性椎体骨折的发生率不断增加,尤其是绝经后女性,由于雌激素缺乏,发病率远高于男性[1]。骨质疏松性椎体骨折常导致患者身体疼痛、生活障碍等,保守治疗需长期卧床,随之带来压疮、肺部感染、血栓形成等并发症,增加了老年人的死亡风险,且给个人和医疗保健系统带来巨大的经济负担[2]。因此,尽早识别绝经后女性群体易患骨质疏松性椎体骨折的相关危险因素,对该群体的个体化防治具有重要意义。然而目前对于绝经后女性发生骨质疏松性椎体骨折危险因素的相关研究较少,且缺乏有效实用的统计预测手段。列线图模型是一种基于循证医学、精准治疗、准确评估预后的方法,已广泛应用于肿瘤领域[3]。本研究分析绝经后女性发生骨质疏松性椎体骨折的危险因素并构建预测模型,以期为绝经后女性防治骨质疏松性椎体骨折提供临床参考。
1 资料与方法
1.1 一般资料
收集2019年2月至2022年3月赣州市人民医院收治的170例绝经后女性骨质疏松患者资料,根据是否发生骨质疏松性椎体骨折分为骨折组(n=66)和对照组(n=104)。纳入标准:①符合《原发性骨质疏松症诊疗指南(2017)》[4]中骨质疏松的诊断标准;②年龄≥50,且自然绝经年限>1年;③无严重心、脑、肾等重要器官功能障碍;④临床资料完整;⑤无自身免疫性疾病或影响骨代谢的其他疾病或肿瘤。排除标准:①外伤或暴力致椎体骨折者;②近期持续卧床>3个月;③合并恶性肿瘤;④精神神经状况无法配合本研究。
1.2 数据收集
年龄、身高、是否患糖尿病、是否长期使用糖皮质激素、子宫切除术史、体质量指数(BMI)、骨密度T值、血肌酐、吸烟史、饮酒史、高血压等。
1.3 统计学方法

2 结果
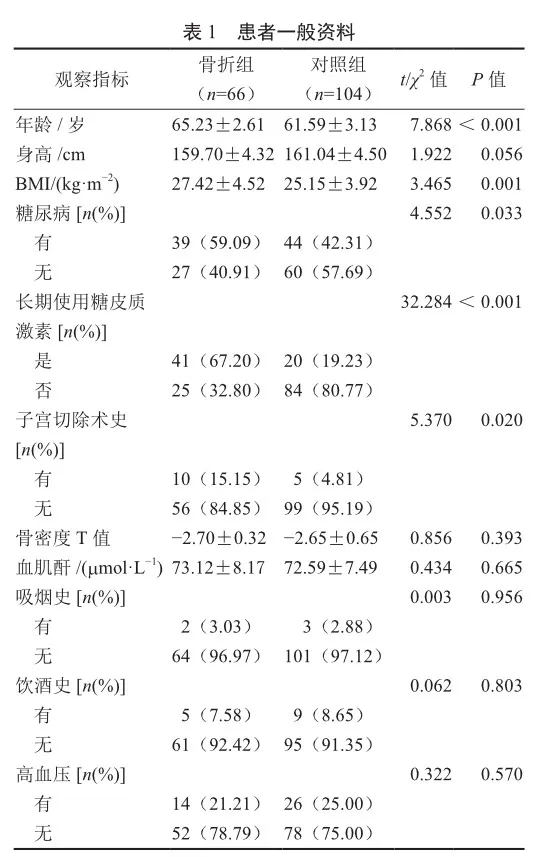
2.1 患者一般资料比较
两组患者的一般资料对比发现,骨折组年龄、BMI、有糖尿病占比、长期使用糖皮质激素占比、有子宫切除术史占比明显高于对照组(表1,P<0.05)。
2.2 相关变量ROC曲线分析
将表1有统计学差异的连续变量进行ROC曲线分析。结果显示:年龄、BMI的曲线下面积分别是0.812、 0.648,最佳截断值分别是67岁、28 kg/m2,表明年龄、BMI对断绝经后女性发生骨质疏松性椎体骨折有较好的诊断价值。通过获取有统计学差异的连续变量的最佳统计值,将其分为二分类变量,为后续回归分析及模型构建做准备,同时为患者的年龄和BMI提供了较为准确的划分数据(图1)。

2.3 logistic多因素回归分析
绝经后女性发生骨质疏松性椎体骨折危险因素的logistic多因素回归模型结果显示:年龄≥67岁、 BMI≥28 kg/m2、罹患糖尿病、长期使用糖皮质激素、有子宫切除术史是绝经后女性发生骨质疏松性椎体骨折的独立危险因素(表2,P<0.05)。

2.4 构建绝经后女性发生骨质疏松性椎体骨折危险因素的列线图预测模型
将年龄、BMI、有无糖尿病、长期使用糖皮质激素、有子宫切除术史作为构建列线图预测模型的预测因子。在实际临床应用中,首先临床医生可根据绝经后女性骨质疏松患者的个体情况,在图2中找到上述各项独立危险因素在评分(Points)上的分值;然后将各因素分值相加即可得到总分,并将其在“总评分”标尺上读数;最后找到总评分(Total points)在“骨质疏松性椎体骨折发生风险”数轴上对应的数值,即为该患者发生骨质疏松性椎体骨折的风险系数(图2)。

2.5 Nomogram模型性能验证及临床净收益分析
此预测模型预测绝经后女性发生骨质疏松性椎体骨折的校正曲线趋于理想曲线,C-index为0.729(95%CI:0.567~0.936)(图3);决策曲线显示当风险阈值>0.09时,此预测模型所提供的临床净收益均高于单个独立危险因素并且在预测绝经后女性发生骨质疏松性椎体骨折的高风险方面可以提供显著额外的临床净收益,说明其临床适用性好,模型是有价值的(图4)。

3 讨论
影响绝经后女性发生骨质疏松性椎体骨折的因素较多,本研究结果中年龄、BMI、糖尿病、长期使用糖皮质激素、子宫切除术史均是增加骨质疏松性椎体骨折发生风险的独立危险因素。人体骨量会随年龄的增长而不断流失,增加骨折发生的风险[5]。另外,老年人群的身体素质下降及日常活动减少致体内维生素D合成减少都会增加骨折发生的概率。李瑞娟等[6]研究得出骨质疏松性椎体压缩骨折的患者随年龄增长而增多的结论,验证了本研究结果。提示应该更加关注老龄女性群体日常的活动安全,增设适老化设施,为老龄群体制定个体化训练计划以减缓骨质疏松进展。
既往人们可能持肥胖对骨折具有保护作用的观念,认为肥胖人群骨密度更高且对跌倒、撞击等外力损伤有缓冲保护作用。但越来越多的研究证实,在调整骨密度的条件下,较高的BMI与女性脊椎骨折风险增加显著相关[7-8]。本研究中BMI≥28 kg/m2是绝经后女性发生骨质疏松性椎体骨折的独立危险因素与上述研究结果一致。因此,绝经后女性群体应注重对自身体重的控制,合理膳食、适量运动。糖尿病及长期使用糖皮质激素均会加速患者骨质疏松的病程,相关研究显示,持续高血糖状态可导致钙磷代谢负平衡,诱导低镁血症,进而刺激甲状腺激素的合成与分泌,促进骨吸收[9],降低骨量;而糖皮质激素是临床上常用的抗炎、抗敏药物,但长期使用会抑制成骨细胞生成,进一步加快骨凋亡的速度,且影响钙、磷的沉积,增加骨折风险[10]。因此,要根据患者情况联合用药,尽量降低药物对骨质疏松患者的影响。女性绝经后体内雌激素迅速下降,成骨细胞生成减少、破骨细胞增多致骨量加速丢失[11],而子宫切除导致激素失衡更早,更加速了这一变化。有研究证实,在所有年龄组中,仅接受子宫切除术的女性发生椎骨骨折和其他骨折的风险均高于未接受子宫切除术的女性[12]。本研究结果与之一致。
综上所述,本研究基于年龄、BMI、有无糖尿病、是否长期使用糖皮质激素、有无子宫切除术史构建了预测绝经后女性发生骨质疏松锥体性骨折危险因素的列线图模型,具有较好的预测价值,可用于早期识别绝经后女性发生骨质疏松性椎体骨折的患者,为临床防治提供一些新思路。但本研究仍有局限,样本量较少且样本来源不能代表整体情况,未来需增加样本量开展更多随机对照研究以验证该结论。
参考文献
[1] Lin S, Cai X, Cheng Q, et al. Association between bone turnover markers, BMD and height loss of cemented vertebrae after percutaneous vertebroplasty in patients with osteoporotic vertebral compression fractures[J]. J Orthop Surg Res, 2022, 17(1): 1-9.
[2] 张立海. 老年骨质疏松骨折的现状和挑战[J]. 中华老年多器官疾病杂志, 2020, 19(7): 481-484.
[3] Zhang J, Pan Z, Zhao F, et al. Development and validation of a nomogram containing the prognostic determinants of chondrosarcoma based on the surveillance, epidemiology, and end results database[J]. Int J Clin Oncol, 2019, 24(11): 1459-1467.
[4] 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊疗指南(2017)[J]. 中华骨质疏松和骨矿盐疾病杂志, 2017, 10(5): 413-443.
[5] 王安, 梁灵红. 老年女性原发性骨质疏松症患者发生骨折的相关影响因素[J]. 中国妇幼保健, 2021, 36(11): 2621-2623.
[6] 李瑞娟, 李宝田. 骨质疏松性椎体压缩骨折的临床特征及影响因素[J]. 深圳中西医结合杂志, 2022, 32(20): 100-102.
[7] Kaze AD, Rosen HN, Paik JM. A meta-analysis of the association between body mass index and risk of vertebral fracture[J]. Osteoporos Int, 2018, 29(1): 31-39.
[8] 樊宇宇, 丁立祥, 宋红星, 等. 骨质疏松性椎体骨折级联的风险因素[J]. 中国骨质疏松杂志, 2023, 29(2): 199-203.
[9] 姚旭东, 戴武, 曹永红. 高血糖状态对骨代谢影响的研究进展[J]. 安徽医学, 2020, 41(9): 1106-1108.
[10] 毕松超, 陈涛, 杨建东, 等. 骨质疏松椎体压缩性骨折行椎体成形术术后再骨折的危险因素分析[J]. 骨科, 2017, 8(6): 423-427.
[11] 张沛, 杜源, 金祺, 等. 骨质疏松性椎体压缩骨折手术患者的临床特征分析[J]. 临床骨科杂志, 2022, 25(2): 175-178.
[12] Yeh YT, Li PC, Wu KC, et al. Hysterectomies are associated with an increased risk of osteoporosis and bone fracture: a population-based cohort study[J]. PLoS One, 2020, 15(12): e0243037.
