颅内动脉瘤破裂伴血肿夹闭术预后模型构建
2024-08-18郭晓竑方军康陆珍燕武弋洪鹏超方小康
[摘要]目的探究颅内动脉瘤破裂伴血肿患者夹闭术后预后不良的影响因素并构建临床预测模型。方法选取2017年9月至2023年10月东阳市人民医院收治的151例动脉瘤性颅内血肿患者。术后3个月,采用改良Rankin量表(modifiedRankinscale,mRS)进行评分分组,预后良好组93例,预后不良组58例。采用单因素分析和多因素Logistic回归分析探究影响患者术后预后不良的风险因素,构建颅内动脉瘤破裂伴血肿患者夹闭术后预后不良预测模型,采用受试者操作特征曲线下面积(areaunderthecurve,AUC)反映模型的鉴别效度,采取Hosmer-Lemeshow检验建立模型的拟合度。结果Hunt-Hess分级Ⅳ~Ⅴ级(OR=5.339)、改良Fisher分级Ⅲ~Ⅳ级(OR=5.145)、血肿量≥50ml(OR=7.426)、血肿清除率≤50%(OR=8.381)、责任动脉瘤直径>5mm(OR=3.053)、手术时间窗>5h(OR=2.659)、术中血管区操作时间>3h(OR=2.305)为颅内破裂动脉瘤伴血肿患者夹闭术后预后不良的独立风险因素(P<0.05)。本研究构建的夹闭术后预后不良预测模型的AUC为0.863(95%CI:0.781~0.946,P<0.001),模型预测效能较好,特异性79.6%,敏感度86.2%,预测正确率为82.1%。Hosmer-Lemeshow检验χ2=5.778,P=0.679,模型预测值与实际观测值无显著差异。结论Hunt-Hess分级Ⅳ~Ⅴ级、改良Fisher分级Ⅲ~Ⅳ级、血肿量≥50ml、血肿清除率≤50%、责任动脉瘤直径>5mm、手术时间窗>5h、术中血管区操作时间>3h为颅内动脉瘤破裂伴血肿患者夹闭术后预后不良的风险因素。本研究构建的模型预测效能较高,可为临床开颅夹闭术患者治疗及术后康复提供指导。
[关键词]颅内动脉瘤破裂;血肿;开颅夹闭术;预后;模型构建
[中图分类号]R605[文献标识码]A[DOI]10.3969/j.issn.1673-9701.2024.21.005
Constructionofaprognosticmodelforintracranialaneurysmrupturewithhematomaclippingsurgery
GUOXiaohong,FANGJunkang,LUZhenyan,WUYi,HONGPengchao,FANGXiaokang
DepartmentofNeurosurgery,DongyangPeople’sHospital,Dongyang322100,Zhejiang,China
[Abstract]ObjectiveToexploretheinfluencingfactorsofpoorprognosisafterclippinginpatientswithrupturedintracranialaneurysmandhematoma,andtoconstructaclinicalpredictionmodel.MethodsAtotalof151patientswithaneurysmalintracranialhematomainDongyangPeople’sHospitalwereselectedfromSeptember2017toOctober2023.3monthsafteroperation,thepatientsweregroupedbymodifiedRankinscale(mRS),with93casesingoodprognosisgroupand58casesinpoorprognosisgroup.UnivariateanalysisandmultivariateLogisticregressionanalysiswereusedtoexploretheriskfactorsaffectingthepoorprognosisofpatientswithpostoperativeprognosis,andapoorprognosticpredictionmodelforpatientswithintracranialaneurysmruptureandhematomaclampingwasconstructed,thediscriminantvalidityoftheareaunderthecurve(AUC)wasevaluated,andthefitofthemodelwasestablishedusingtheHosmer-Lemeshowtest.ResultsTheHunt-HessgradeⅣ-Ⅴ(OR=5.339),modifiedFishergradeⅢ-Ⅳ(OR=5.145),hematomavolume≥50ml(OR=7.426),hematomaclearanceratewas≤50%(OR=8.381),sizeoftheresponsibleaneurysm>5mm(OR=3.053),operationtimewindow>5h(OR=2.659),andintraoperativevascularoperationtime>3h(OR=2.305)wereindependentriskfactorsforpoorprognosisafterclippinginpatientswithintracranialaneurysmrupturedandintracranialhematoma(P<0.05).TheAUCofthepoorprognosispredictionmodelofpatientswithintracranialaneurysmrupturewithhematomaafterclippingwas0.863(95%CI:0.781-0.946,P<0.001),thespecificitywas79.6%,thesensitivitywas86.2%,andthepredictionaccuracywas82.1%.Hosmer-Lemeshowtestχ2=5.778,P=0.679,andtherewasnosignificantdifferencebetweenthepredictedvalueofthemodelandtheactualobservedvalue.ConclusionHunt-HessgradeⅣ-Ⅴ,themodifiedFishergradeⅢ-Ⅳ,hematomavolume≥50ml,hematomaclearancerate≤50%,responsibleaneurysmsize>5mm,operationtimewindow>5h,andintraoperativevascularoperationtime>3hwereindependentriskfactorsforpoorprognosisafterclippinginpatientswithintracranialaneurysmruptured.Themodelconstructedinthisstudyhashighpredictiveperformanceandcanprovideguidanceforthetreatmentandpostoperativerecoveryofpatientsundergoingcraniotomyandclippingsurgeryinclinicalpractice.
[Keywords]Intracranialaneurysmrupture;Hematoma;Craniotomyclipping;Prognosis;Modelbuilding
颅内动脉瘤为颅内动脉管壁上的局灶性扩张,其破裂引发的蛛网膜下腔出血对中枢神经及其他系统造成严重损害,具有临床症状复杂、治疗效果不佳、并发症多、残死率高等一系列问题[1]。颅内动脉瘤破裂出血后经常伴随颅内血肿,严重时引发脑疝等并发症。研究表明大脑动脉瘤破裂患者血肿发生率为40%,病残率高达80%,死亡率居高不下,Hunt-HessⅣ~Ⅴ级动脉瘤破裂患者治疗不及时死亡率为100%[2]。目前,临床治疗颅内动脉瘤的首要方式为血管内栓塞和开颅夹闭术,而对合并颅内血肿的患者,开颅夹闭术为最佳选择。颅内动脉瘤破裂伴血肿患者夹闭术后预后不良可增加致残和死亡风险。以往研究表明夹闭术预后与患者的年龄、高血压病史、血肿面积、血肿量等因素相关[3]。本文探索颅内动脉瘤破裂伴血肿患者夹闭术后预后的影响因素,为临床诊治和用药提供依据。
1资料与方法
1.1一般资料
选取2017年9月至2023年10月东阳市人民医院收治的151例临床资料完整的动脉瘤性颅内血肿患者。其中女94例,男57例;年龄44~86岁;术前Hunt-Hess分级:Ⅰ级6例、Ⅱ级51例、Ⅲ级35例、Ⅳ级29例、Ⅴ级30例;改良Fisher分级:Ⅰ级7例、Ⅱ级27例、Ⅲ级33例、Ⅳ级84例;发病至手术时间为2~48h,平均(4.72±1.17)h。所有患者经头颅CT检查诊断为颅内血肿,术前头颅数字减影血管造影(digitalsubtractionangiography,DSA)检查明确行开颅夹闭术治疗,开颅探查确诊为颅内动脉瘤伴血肿形成。纳入标准:①经头颅DSA确诊为颅内动脉瘤;②符合夹闭术适应证;③年龄≥18岁;④患者及其家属均知情同意。排除标准:①手术准备时间动脉瘤再次破裂;②外伤因素引起颅内血肿;③开颅手术未完全夹闭颅内动脉瘤;④术后随访资料不完善,依从性差。本研究经东阳市人民医院医学伦理委员会审批通过(伦理审批号:东人医2023-YX-274)。
1.2方法
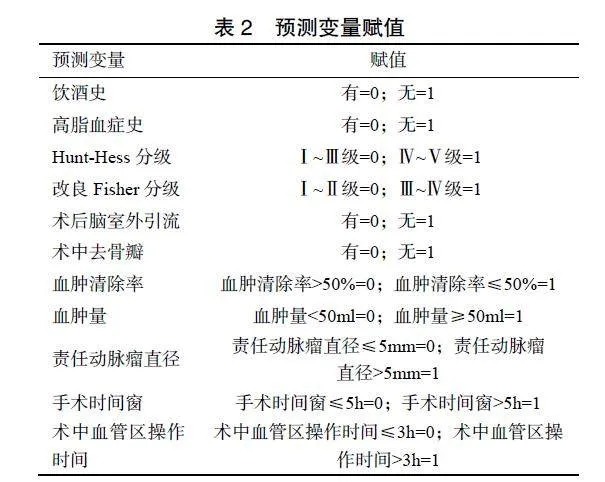
本研究在文献调研及专家函询基础上回顾性选取患者的年龄、性别、吸烟史、饮酒史、既往疾病史(糖尿病、高血压、高脂血症疾病史等)、Hunt-Hess分级、改良Fisher分级、血肿清除率、血肿量、责任动脉瘤直径、手术入路、手术时间窗、术后腰大池引流、术后脑室外引流、术中去骨瓣、术中血管区操作时间、术中终板造瘘作为可能影响患者手术预后的因素。预测变量在患者电子病历资料中获取。所有患者的结局判断采用盲法,避免主观偏倚。
1.3统计学方法
采用Prism9.0统计学软件对数据进行处理分析。计数资料以例数(百分率)[n(%)]表示,单因素差异分析采用χ2检验。采用多因素Logistic回归模型筛选预后影响变量。应用Hosmer-Lemeshow检验验证模型预测效能,采用受试者操作特征曲线(receiveroperatingcharacteristiccurve,ROC曲线)下面积(areaunderthecurve,AUC)反映该模型的鉴别效度。P<0.05为差异有统计学意义。
2结果
2.1预后分组
术后3个月根据改良Rankin量表(modifiedRankinscale,mRS)评分进行分组,0分为无症状,6分为死亡,分数越高,患者预后越差。其中,0分42例,1分46例,2分5例,3分14例,4分18例,5分18例,6分8例。3~6分纳入预后不良组,0~2分纳入预后良好组;预后良好组93例,预后不良组58例,预后不良率为38.41%。
2.2术后预后不良的单因素分析
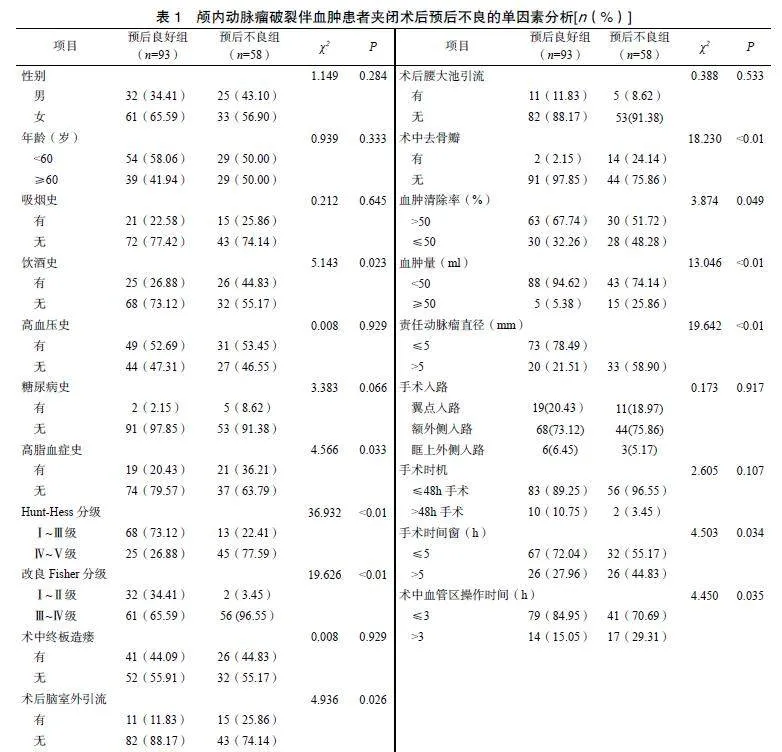
结果显示,预后不良组患者的饮酒史、高脂血症史、Hunt-Hess分级Ⅳ~Ⅴ级、改良Fisher分级Ⅲ~Ⅳ级、术后脑室外引流、术中去骨瓣、血肿清除率≤50%、血肿量≥50ml、责任动脉瘤直径>5mm、手术时间窗>5h、术中血管区操作时间>3h的占比显著高于预后良好组(P<0.05),两组间其他指标比较差异无统计学意义(P>0.05),见表1。
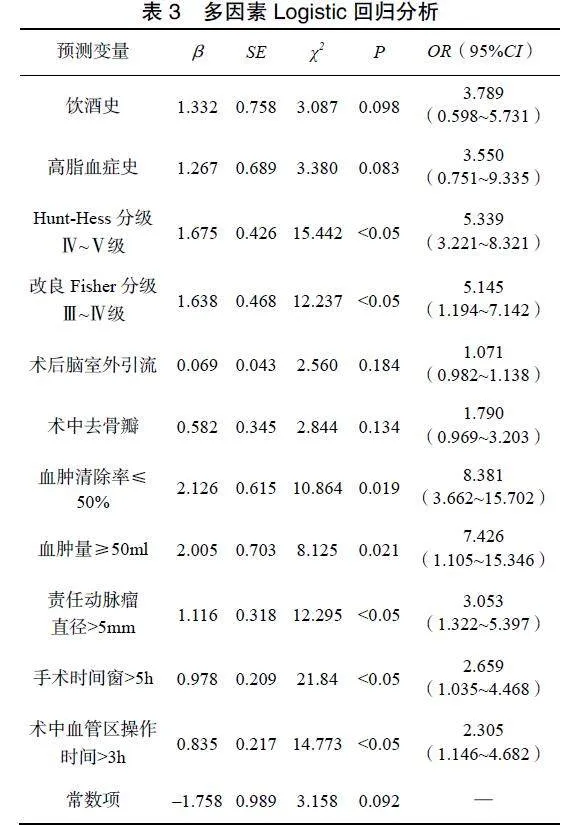
2.3术后预后不良的多因素Logistic回归分析
以患者术后是否预后不良作为因变量,将单因素分析差异有统计学意义的因素作为自变量进行多因素Logistic回归分析,自变量赋值见表2。结果显示Hunt-Hess分级Ⅳ~Ⅴ级、改良Fisher分级Ⅲ~Ⅳ级、血肿量≥50ml、血肿清除率≤50%、责任动脉瘤直径>5mm、手术时间窗>5h、术中血管区操作时间>3h为动脉瘤破裂伴颅内血肿患者夹闭术后预后不良的风险因素(P<0.05),见表3。
2.4术后预后不良的风险模型构建
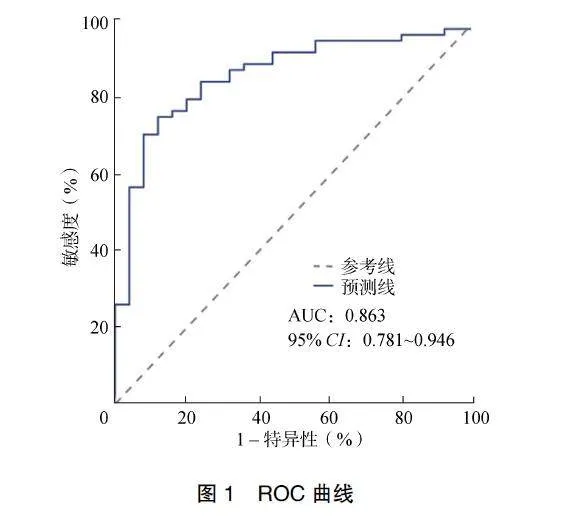
根据多因素Logistic回归分析结果构建颅内破裂动脉瘤伴颅内血肿患者夹闭术后预后不良的风险模型,Logit(P)=–1.758+1.675×(Hunt-Hess分级Ⅳ~Ⅴ级)+1.638×(改良Fisher分级Ⅲ~Ⅳ级)+2.005×(血肿量≥50ml)+2.126×(血肿清除率≤50%)+1.116×(责任动脉瘤直径>5mm)+0.978×(手术时间窗>5h)+0.835×(术中血管区操作时间>3h)。模型系数通过Omnibus检验,χ2=308.779,P<0.05。ROC曲线的AUC为0.863(95%CI:0.781~0.946),P<0.001;当约登指数最大为0.683时,其对应模型截断值为0.411,敏感度为86.2%,特异性为79.6%,预测正确率为82.1%,见图1。
Hosmer-Lemeshow检验χ2=5.778,P=0.679,提示该模型预测值与实际观测值无显著差异,模型有较好的校准效能。
3讨论
颅内动脉瘤破裂是临床上致残率和致死率均较高的危急重症疾病之一,当合并血肿时,患者的神经功能障碍加剧,且预后较差。目前,开颅夹闭术为临床上治疗颅内动脉瘤破裂的常用治疗手段,其具备介入治疗不可替代的优势,如效果稳定、术后再出血发生率低等[4]。然而,开颅夹闭术后预后不良患者占比较高,黄海林等[5]研究发现颅内动脉瘤破裂伴血肿患者开颅夹闭术后预后不良率达39.25%。本研究中,患者术后预后不良率38.41%,与以往结果相近。探究开颅夹闭术后预后不良的影响因素对患者个性化治疗和康复具有重要意义。
Hunt-Hess分级Ⅳ~Ⅴ级的动脉瘤为高级别动脉瘤,占动脉瘤的20%~30%,其进展快,患者原发脑损害严重且系统性并发症多,总病死率高达37%[6]。改良Fisher量表是基于患者CT表现预测脑血管痉挛发生的有效工具,Ⅲ和Ⅳ级患者发生血管痉挛的风险显著高于Ⅰ和Ⅱ级患者[7]。本研究Hunt-Hess分级Ⅳ~Ⅴ级和改良Fisher分级Ⅲ~Ⅳ级患者在预后不良组占比更高,且Hunt-Hess分级为Ⅳ~Ⅴ级和改良Fisher分级Ⅲ~Ⅳ级为患者开颅夹闭术后预后不良的风险因素。因此Hunt-Hess分级Ⅳ~Ⅴ级或改良Fisher分级Ⅲ~Ⅳ级患者应尽快接受治疗,减少不良预后的发生。研究表明颅内动脉瘤破裂伴血肿患者颅内血肿量与预后呈负相关,血肿量越大,患者术后生存质量越差[8]。本研究中颅内动脉瘤破裂伴血肿患者颅内血肿量>50ml与血肿清除率≤50%为患者预后不良的风险因素。当血肿量>50ml时,患者预后较差,但在发病后短时间内夹闭破裂动脉瘤并清除血肿可一定程度降低血肿挤压导致的神经损害并阻止再出血的发生[9]。血肿量越大,血肿神经毒素含量越高,占位效应越明显。血肿清除率偏低导致血凝块不易吸出,高负压吸引导致脑室壁损伤加剧,诱发再出血。故颅内动脉瘤破裂伴血肿患者术中应尽可能清除血肿,使残余血肿率<50%。动脉瘤直径与动脉瘤破裂率呈显著正相关,动脉瘤直径每增加1mm,预后不良的发生风险升高1.13倍[10]。动脉瘤直径>5mm时,瘤壁易发生夹层,继而诱发主动脉瓣反流和主动脉瓣环扩大,动脉瘤破裂的风险增加。本研究发现预后不良组责任动脉瘤直径>5mm的患者占比显著高于预后良好组,且责任动脉瘤直径>5mm为预后不良的独立风险因素。若患者动脉瘤直径≤5mm且生长速度较快时,建议及时接受手术治疗,此时治疗费用低且安全性高。手术时间窗较长导致血肿不能及时清除,加大血肿对脑组织和中枢神经的压迫,血肿区域扩大诱发脑内血管畸形且升高颅压,增大继发性脑损伤的发生概率。术中血管区操作时间长可增加颅内感染风险,诱发炎症因子急剧表达,引起血小板聚集。本研究中手术时间窗>5h和术中血管区操作时间>3h可显著提升患者预后不良的风险。手术人员应加强专业培训,提高开颅夹闭术手术配合度和精准化,尽可能缩短手术时间。本研究基于多因素Logistic回归分析结果构建开颅夹闭术预后的预测模型,AUC为0.863,当约登指数最大时,敏感度为86.2%,特异性为79.6%,预测准确率为82.1%,模型预测性能较好。
综上所述,Hunt-Hess分级Ⅳ~Ⅴ级、改良Fisher分级Ⅲ~Ⅳ级、血肿量≥50ml、血肿清除率≤50%、责任动脉瘤直径>5mm、手术时间窗>5h、术中血管区操作时间>3h为颅内动脉瘤破裂伴血肿患者夹闭术后预后不良的风险因素。研究构建的风险预测模型效能较好,可为患者临床针对化治疗和高危人群筛查提供依据和参考。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] HANQD,WANGZQ,LIUT,etal.Resectionofrupturedaneurysmassociatedwithbilateralanomalousposteriorinferiorcerebellaranastomoticarteries:Casereportandreviewofliterature[J].FrontNeurol,2023,14(3):1664–2295.
[2] WUYY,ZHAOZY,KANGSL,etal.Potentialapplicationofperipheralbloodbiomarkersinintracranialaneurysms[J].FrontNeurol,2023,14(3):1331–2201.
[3] 徐伦,张旭伟,顾艳,等.不规则瘤颈的颅内破裂动脉瘤与夹闭术后脑梗死的相关性研究[J].放射学实践,2021,36(10):1200–1204.
[4] 祝雯珺,雷宇,刘翼,等.开颅夹闭术与血管内弹簧圈栓塞术用于治疗动脉瘤性蛛网膜下腔出血的卫生经济学分析[J].中国卫生资源,2021,24(4):405–412.
[5] 黄海林,王晓毅,成刚,等.颅内破裂动脉瘤伴脑内血肿夹闭术后预后影响因素[J].中国临床神经外科杂志,2020,25(12):859–860.
[6] 陈洋gtayXhooqE5cYjnAKaBW3g==,李琳坤.介入术治疗颅内动脉瘤破裂并发脑内血肿疗效观察[J].深圳中西医结合杂志,2021,31(2):147–148.
[7] 李斐,陈谦学,柳再明,等.颅内动脉瘤破裂并发脑内血肿的危险因素[J].中国临床神经外科杂志,2019,24(5):266–268.
[8] 高勇,吴佩涛,李小琴,等.WovenEndoBridge治疗大脑中动脉瘤破裂出血合并血肿形成一例[J].中国脑血管病杂志,2023,20(10):693–695.
[9] 张力,王汉东,潘云曦,等.前交通动脉动脉瘤破裂合并颅内血肿的超早期显微手术治疗效果分析[J].中国脑血管病杂志,2019,16(6):303–309.
[10] 于建博,钱宝,刘婉姣,等.老年高级别颅内动脉瘤患者手术预后的影响因素研究[J].中华老年心脑血管病杂志,2022,24(5):523–526.
(收稿日期:2024–01–09)
(修回日期:2024–07–20)
