宫腔镜手术治疗子宫内膜息肉的临床研究
2024-08-17刘静
【摘要】目的:分析子宫内膜息肉行宫腔镜手术治疗的临床价值。方法:对我院2022年3月—2023年4月收治的70例子宫内膜息肉患者展开研究,通过随机抽签的方式将其分为研究组和参照组,分别行宫腔镜手术治疗与刮宫术治疗,对比两组治疗效果。结果:研究组手术用时和住院天数短于参照组,术中出血量少于参照组,P<0.05。研究组治疗总有效率较参照组高,P<0.05。治疗前,两组子宫内膜厚度比较无明显不同,P>0.05;治疗后6个月,研究组患者的子宫内膜厚度低于参照组,P<0.05。结论:宫腔镜手术治疗子宫内膜息肉的效果理想,可缩短手术时间,改善子宫内膜厚度,临床应用价值极高,值得进一步采纳。
【关键词】宫腔镜手术;子宫内膜息肉;临床疗效
Clinical study of hysteroscopic surgery for endometrial polyps
LIU Jing
Jiayuguan Hospital of Traditional Chinese Medicine, Gansu, Jiayuguan, Gansu 735100, China
【Abstract】Objective:To analyze the clinical value of hysteroscopic surgery for the treatment of endometrial polyps.Methods:A study was conducted on 70 patients with endometrial polyps admitted to our hospital from March 2022 to April 2023.They were randomly divided into the study group and the reference group by drawing lots,and underwent hysteroscopic surgery and curettage surgery,respectively.The therapeutic effects of the two groups were compared.Results:The operation time and hospitalization days of the study group were shorter than those of the reference group,and the intraoperative blood loss was less than that of the reference group,P<0.05.The total effective rate of treatment in the study group was higher than that in the reference group (P<0.05).There was no significant difference in endometrial thickness between the two groups before treatment (P>0.05);After 6 months of treatment,the endometrial thickness of the study group was lower than that of the reference group (P<0.05).Conclusion:Hysteroscopic surgery for the treatment of endometrial polyps hasan ideal effect,can shorten the surgical time,and improve endometrial thickness.It has high clinical application value and is worthy of further adoption.
【Key Words】Hysteroscopic surgery; Endometrial polyps; Clinical effect
子宫内膜息肉在成年女性中有较高的患病率,子宫内膜增生处于异常状态,宫腔内赘生物呈突出状况,发生率约为25%。诱发因素与炎症因素、性激素和增殖凋亡失衡存在相关性[1]。若息肉较小难以被发现,临床症状缺乏特异性,若息肉较大会致使患者异常子宫出血,若病情严重会增加不孕和妊娠失败概率,影响其身体和生活[2]。目前,临床针对子宫内膜息肉常选择保守治疗和手术治疗,前者主要采用孕激素和避孕药物治疗,后者通常选取刮宫术、宫腔镜电切术治疗。为此,本文对比两种手术治疗手段获取的效果,现汇报如下。
1 资料与方法
1.1 一般资料
通过随机抽签的方式将我院在2022年3月— 2023年4月期间收治的70例子宫内膜息肉患者均分为两组,研究组35例,年龄24~48岁,均值(33.10±5.65)岁;最长病程3年,最短病程1年,均值(1.42±0.23)年;单发、多发息肉患者例数分别为20例、15例;息肉直径最长3.6cm、最短1cm,均值(2.18±0.59)cm。参照组35例,年龄23~40岁,均值(32.97±6.24)岁;最长病程4年,最短病程1年,均值(1.50±0.24)年;单发、多发息肉患者例数分别为22例、13例;息肉直径最长3.9cm、最短1cm,均值(2.19±0.60)cm。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:内膜息肉经病理检查证实;月经量变多和经期变长;宫腔深度<12cm;首次患病;精神无任何障碍。
排除标准:伴有感染;器官功能障碍;存在手术史;合并子宫肌瘤。
1.2 方法
研究组患者开展宫腔镜电切术,手术前给予患者米索前列醇片,药物使用剂量为0.4mg,将其塞入阴道内,致使宫颈软化。膨宫液选择葡萄糖溶液,设定压力参数,让其保持在100~110mmHg,流速控制在每分钟120mL/min,让患者保持在膀胱截石位,实施静脉复合麻醉,做好消毒,臀部放置电极贴,将宫颈前唇夹起,探针放置在宫腔中,深度长达6~7cm,扩张宫颈的同时将宫腔镜置入,同时合理安装灌洗液导管,在宫腔镜可视下对内膜息肉的所在位置、数目和大小进行严密观察,经环状电极切除息肉底部,完成后取出息肉组织,操作期间可有效规避对周围组织的损伤。在此期间,可有效切除多发息肉,息肉和子宫内膜负压可进行吸收处理,后续切割,对息肉和内膜组织进行病理诊断[3-4]。
参照组患者通过刮宫术治疗,在手术前需事先将宫颈进行软化,阴道注入米索前列醇,之后行麻醉和消毒处理,对息肉所在位置和数目进行严密观察,经刮匙刮除息肉,在超导的辅助下检查患者,并将内膜息肉切除,将取下的组织进行病检。
1.3 观察指标
临床指标:包括手术用时、住院天数和术中出血量。
子宫内膜厚度:经阴道超声检查对治疗前、治疗后的子宫内膜厚度进行评估。
总有效率:手术后行超声检查回声未见异常,手术前的临床症状完全消失,内膜恢复至正常水平,代表显效;手术后行超声检查回声未见异常,手术前的临床症状有所缓解,内膜有所恢复,代表有效;手术后行超声检查回声未见异常,子宫内膜和临床症状未见任何改善,代表无效。
1.4 统计学分析
采用SPSS 21.0统计学软件进行数据分析。计数资料采用(%)表示,进行x2检验,计量资料采用(x±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组治疗后的围术期指标对比
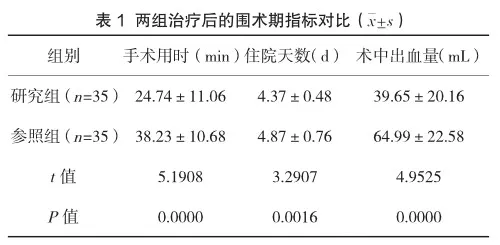
相较于参照组,研究组手术用时与住院天数更短,术中出血量更少,组间有明显差异,P<0.05,见表1。
2.2 两组治疗前后的子宫内膜厚度比较
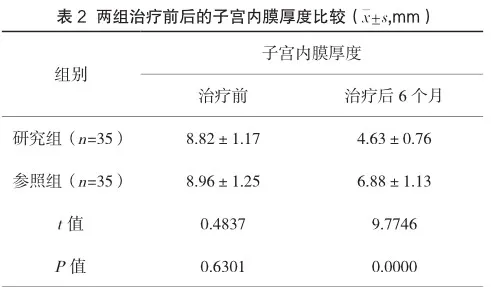
治疗前,两组患者的子宫内膜厚度对比无较大差异,P>0.05;治疗后6个月,研究组子宫内膜厚度明显小于参照组,P<0.05。见表2。
2.3 两组治疗后的总有效率对比
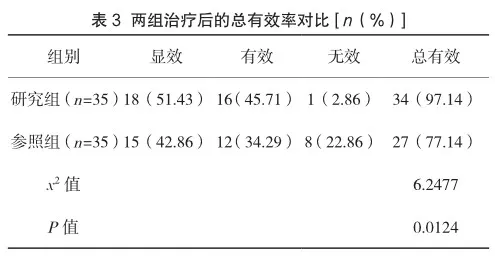
研究组患者治疗总有效率为97.14%,显著高于参照组的77.14%,P<0.05,见表3。
3 讨论
子宫内膜息肉指内膜腺体、间质增生性病变,诱发因素与雌激素、孕激素表达异常、染色体结构异常存在相关性,同时与细胞凋亡、内膜炎症刺激和内膜氧化应激作用有着直接关系[5]。子宫内膜息肉患者也会表现出如下症状,包括:不规则流血和腹部疼痛,在一定程度上严重影响身心健康。子宫内膜息肉引发的炎症会对子宫内环境造成一定影响,致使宫腔感染后对精子正常移动和存活造成不利影响,从而引发不孕。
子宫内膜息肉的诱发因素与炎症和内分泌异常存在相关性,同时与雌激素水平高有着直接关系,在一定程度上会致使子宫内膜面积变大,子宫内膜过度增生。通常情况下,子宫内膜息肉有极小的体积,蒂粗细和长短不均,部分可在子宫颈口外突出,部分蒂较短呈弥漫性分布[6]。子宫内膜息肉数量、病灶大小以及所在位置均可影响患者机体。
子宫内膜息肉诱发不孕的主要因素为:①息肉会致使子宫出血,最终让正常受孕环境发生变化;②息肉也会阻塞输卵管开口,阻碍精子的进入,增加不孕发生率;③息肉过大会致使宫腔变形,诱发占位性病变,宫腔容积变小,子宫内膜血流也会处于异常状态[7];④息肉会伴有炎症和感染。若子宫内膜息肉被临床确诊,开展有效治疗可降低复发率,最终提升受孕率。
临床常选择的治疗模式为宫腔镜电切术、刮宫术,其中刮宫术常选择刮匙治疗,但是该方法也存在诸多局限性,在手术期间无法C57hhwrcuSx4xrt89SIoDE9zmt3MWbXsIc6UrGQz1DA=有效观察到息肉位置和大小,会损伤内膜组织,术中出血量也会明显变多,术后恢复速度也相对较慢,在一定程度上会增加感染发生率。宫腔镜电切术可直接关注子宫内膜息肉的实际状况,息肉切除后可明显减少对内膜的损伤。有学者研究后表示,子宫内膜息肉开展宫腔镜电切术联合孕激素治疗其效果优于单独治疗,临床症状得到较大程度的缓解,同时可降低术后复发率[8]。数据表明:研究组手术用时和住院天数短于参照组,术中出血量少于参照组,P<0.05。研究组治疗后的子宫内膜厚度低于参照组,治疗总有效率显著高于参照组,P<0.05。表示宫腔镜手术治疗子宫内膜息肉的疗效确切,缩短手术用时,促进患者早日康复,子宫内膜厚度可以得到明显改善,还可以减少对患者的创伤,宫腔镜手术治疗可改善雌激素和孕激素的代谢,稳定其水平,孕激素变多后会生成局部组织雌激素,有效对抗生成后,最终有效抑制子宫内膜的增生,加快内腺体萎缩蜕变速度,让其呈现无功能状态,最终提高受孕概率[9]。宫腔镜电切术经膨宫液可让宫腔得到明显扩张,子宫放置宫腔镜可观察整个宫腔,对息肉位置、大小和数目予以明确后完全切除,最终减少子宫内膜的损伤,有助于更好地受孕。
综上所述,宫腔镜电切术治疗子宫内膜息肉的临床治疗效果更为显著,比刮宫术治疗更有优势,可缩短手术时间,改善子宫内膜厚度,临床应用价值极高,值得进一步采纳。
参考文献
[1] 张立,陈妍,韩姣姣,等.两种宫腔镜手术方式切除多发性子宫内膜息肉的疗效比较[J].中国临床新医学,2023,16(2):131-134.
[2] 罗艳玲.宫腔镜手术治疗子宫内膜息肉不孕症的疗效观察[J].当代医药论丛,2023,21(16):26-29.
[3] 杨菲.宫腔镜手术治疗子宫内膜息肉的效果及对预后的影响[J].妇儿健康导刊,2023,2(1):57-59.
[4] 陈逸飞,孙静,王洁.手术安全隐患自查护理对宫腔镜下子宫内膜息肉切除术患者的影响[J].齐鲁护理杂志,2023,29(16):53-56.
[5] 杨艳梅.手术室护理配合路径在宫腔镜子宫内膜息肉切除术中的应用效果分析[J].实用妇科内分泌电子杂志,2023,10(4):132-135.
[6] 盛玉琴,王霞新.宫腔镜手术治疗子宫内膜息肉不孕症患者的临床疗效分析[J].实用妇科内分泌电子杂志,2023,10(9):23-25.
[7] 罗永梅,芮红苇.宫腔镜手术联合屈螺酮炔雌醇片(Ⅱ)治疗子宫内膜息肉的效果[J].实用妇科内分泌电子杂志,2023,10(12):16-18.
[8] 韩变英.宫腔镜治疗子宫内膜息肉手术方式及预后分析和应用[J].山西医药杂志,2023,52(7):523-525.
[9] 张玲玲.曼月乐联合宫腔镜手术治疗子宫内膜息肉的临床效果分析[J].实用妇科内分泌电子杂志,2023, 10(10):58-60.
