颈动脉超声评估2型糖尿病患者颈动脉斑块病变程度的价值
2024-08-09黄冬梅钟秋园李晓
【摘要】目的 探讨颈动脉超声评估2型糖尿病患者颈动脉斑块病变程度的价值,为临床提供参考。方法 选取2021年1月至2023年1月广西国际壮医医院收治的80例2型糖尿病患者的临床资料纳为观察组,另选取同期于广西国际壮医医院体检的80例健康者的临床资料纳为对照组,进行回顾性分析。比较两组研究对象颈动脉超声指标水平。根据有无颈动脉斑块病变将观察组患者分为颈动脉斑块病变组(38例)和无颈动脉斑块病变组(42例);根据不同颈动脉斑块病变程度将观察组患者分为0级组(42例)、Ⅰ级组(19例)、Ⅱ级组(11例)和Ⅲ级组(8例)。比较各组患者颈动脉超声指标水平。分析超声指标与2型糖尿病患者颈动脉斑块病变程度的相关性。结果 观察组研究对象的阻力指数(RI)、搏动指数(PI)、内膜中层厚度(IMT)和颈总动脉内径水平均高于对照组,收缩期流速(Vs)、舒张末期流速(Vd)和管腔内径(AD)水平均低于对照组(均P<0.05)。颈动脉斑块病变组患者的RI、PI、IMT和颈总动脉内径水平均高于无颈动脉斑块病变组,Vs、Vd和AD水平均低于无颈动脉斑块病变组(均P<0.05)。Ⅲ级组患者RI、PI、IMT、颈总动脉内径水平均高于Ⅱ级组、Ⅰ级组、0级组,Ⅱ级组高于Ⅰ级组、0级组,Ⅰ级组高于0级组(均P<0.05);Ⅲ级组患者Vs、Vd、AD水平低于Ⅱ级组、Ⅰ级组、0级组,Ⅱ级组低于Ⅰ级组、0级组,Ⅰ级组低于0级组(均P<0.05)。Pearson相关性分析结果显示,RI、PI、IMT、颈总动脉内径水平与颈动脉病变程度呈正相关(均P<0.05),Vs、Vd、AD水平与颈动脉病变程度呈负相关(均P<0.05)。结论 2型糖尿病患者颈动脉超声可评估其颈动脉斑块病变程度,适用于临床。
【关键词】颈动脉超声;2型糖尿病;颈动脉斑块病变程度
【中图分类号】R445 【文献标识码】A 【文章编号】2096-2665.2024.13.0118.03
DOI:10.3969/j.issn.2096-2665.2024.13.039
2型糖尿病的主要标志是持续的高血糖状态,通常是由于胰岛素的分泌不足或胰岛素的利用障碍而致[1]。长期的高血糖状态会对血管内皮、氧化应激和炎症反应等产生影响,促进颈动脉斑块的形成和发展。根据临床研究显示,颈动脉斑块病变属于动脉粥样硬化性疾病。 2型糖尿病患者颈动脉斑块病变的病变程度通常为较重,进展速度也较快,临床表现以颈部不适、头晕、视力减退等为主[2]。如何及时准确地诊断2型糖尿病患者颈动脉病变已逐渐成为当前临床研究的焦点。颈动脉超声能对颈动脉壁的结构和功能进行全面评估,通过颈动脉超声,可以清晰观察到血管内中膜的变化、斑块的形成及分布,精确测量血管狭窄程度,并对血流动力学结果进行深入分析,为临床提供重要的依据[3]。基于此,本研究拟用颈动脉超声评估2型糖尿病患者颈动脉斑块病变程度,旨在观察其临床价值。
1 资料与方法
1.1 一般资料 选取2021年1月至2023年1月广西国际壮医医院收治的80例2型糖尿病患者的临床资料纳为观察组,另选取同期于广西国际壮医医院体检的80例健康者的临床资料纳为对照组,进行回顾性分析。观察组研究对象中男性45例,女性35例;年龄45~68岁,平均年龄(56.45±5.25)岁。对照组研究对象中男性46例,女性34例;年龄46~68岁,平均年龄(56.66±5.22)岁。两组研究对象一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。根据有无颈动脉斑块病变将观察组患者分为颈动脉斑块病变组(38例)和无颈动脉斑块病变组(42例)。颈动脉斑块病变组患者中男性23例,女性15例;年龄45~68岁,平均年龄(56.52±5.11)岁。无颈动脉斑块病变组患者中男性22例,女性20例;年龄45~68岁,平均年龄(56.54±5.21)岁。两组患者一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。根据不同颈动脉斑块病变程度将观察组患者分为0级组(42例)、Ⅰ级组(19例)、Ⅱ级组(11例)和Ⅲ级组(8例)。0级组患者中男性23例,女性19例;年龄45~68岁,平均年龄(56.43±5.21)岁。Ⅰ级组患者中男性10例,女性9例;年龄45~68岁,平均年龄(55.98±5.11)岁。Ⅱ级组患者中男性7例,女性4例;年龄45~68岁,平均年龄(56.32±5.18)岁。Ⅲ级组患者中男性6例,女性2例;年龄45~68岁,平均年龄(56.28±5.21)岁。4组患者一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。颈动脉病变程度[4]:内膜正常,厚度<1.0 mm,回声均匀为0级;内膜增厚1.0~1.2 mm,管腔形态规则,回声增强为Ⅰ级;内膜增厚>1.2 mm,且<1.4 mm,管腔不规则,回声增强为Ⅱ级;内膜增厚>1.4 mm,粥样斑块凸入管腔,溃疡、管腔狭窄等症状为Ⅲ级。本研究经广西国际壮医医院医学伦理委员会批准。纳入标准:⑴观察组患者符合2型糖尿病的诊断标准[5];⑵年龄≤75岁。排除标准:⑴合并恶性肿瘤者;⑵合并甲状腺功能亢进、继发性高血压者;⑶合并精神疾病者;⑷合并免疫系统疾病者。
1.2 检查方法 采用彩色超声诊断系统(飞利浦超声股份有限公司,国械注进20223060198,型号:Affiniti 70)测量阻力指数(RI)、搏动指数(PI)、收缩期流速(Vs)和舒张末期流速(Vd),平稳呼吸时,采集样本,框宽度:2~5 mm,线阵探头设置:频率7.5 MHz,所有研究对象取仰卧位,头部侧偏45°,超声探头放置在颈部,涂抹适量的医用超声耦合剂(上海钧康医用设备有限公司,规格:250 g/瓶),确保探头与皮肤之间的良好接触。超声探头沿着颈动脉走向扫查,观察颈动脉的内膜厚度、血流速度、斑块形态等,测量颈动脉内膜中层厚度(IMT)、管腔内径(AD)。颈总动脉内径:以血管横断面心脏收缩期的内径为准,分别测量颈总动脉中部、颈内动脉距其窦部1 cm 处、颈外动脉距膨大部1 cm处,测量从内膜内表面至对侧内表面的垂直距离。
1.3 观察指标 ⑴比较两组研究对象颈动脉超声指标水平。⑵比较颈动脉斑块病变组与无颈动脉斑块病变组患者的颈动脉超声指标水平。⑶比较不同颈动脉斑块病变程度患者颈动脉超声指标水平。⑷分析颈动脉超声指标与2型糖尿病患者颈动脉斑块病变的相关性。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计量资料以(x)表示,两组间比较行t检验,多组间比较行F检验,两两比较行LSD-t检验。相关性分析采用Pearson相关性检验。以P<0.05为差异有统计学意义。
2 结果
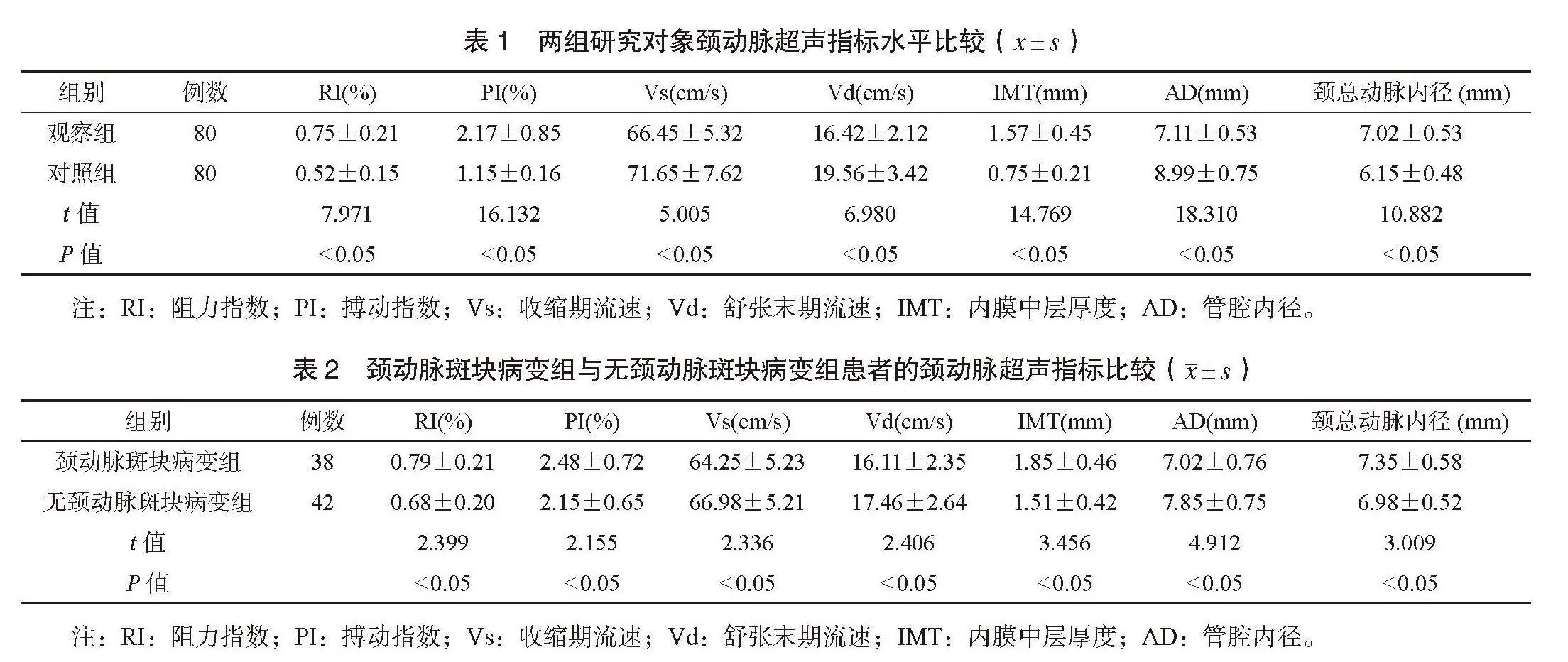
2.1 两组研究对象颈动脉超声指标水平比较 与对照组比较,观察组研究对象的RI、PI、IMT和颈总动脉内径水平均更高,Vs、Vd和AD水平均更低,差异均有统计学意义(均P<0.05),见表1。
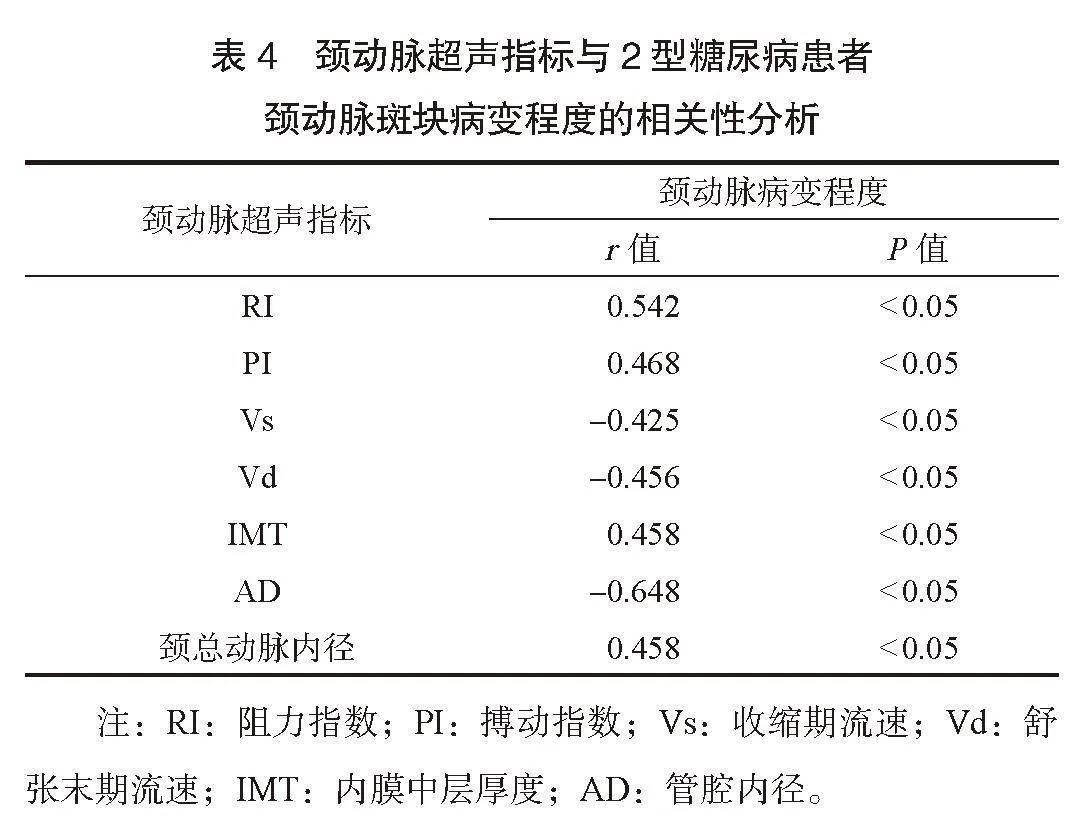
2.2 颈动脉斑块病变组与无颈动脉斑块病变组患者的颈动脉超声指标比较 颈动脉斑块病变组患者的RI、PI、IMT和颈总动脉内径水平均高于无颈动脉斑块病变组,Vs、Vd和AD水平均低于无颈动脉斑块病变组,差异均有统计学意义(均P<0.05),见表2。
2.3 不同颈动脉斑块病变程度患者颈动脉超声指标水平比较 Ⅲ级组患者RI、PI、IMT、颈总动脉内径水平均高于Ⅱ级组、Ⅰ级组、0级组,Ⅱ级组高于Ⅰ级组、0级组,Ⅰ级组高于0级组;Ⅲ级组患者Vs、Vd、AD水平低于Ⅱ级组、Ⅰ级组、0级组,Ⅱ级组低于Ⅰ级组、0级组,Ⅰ级组低于0级组,差异均有统计学意义(均P<0.05),见表3。
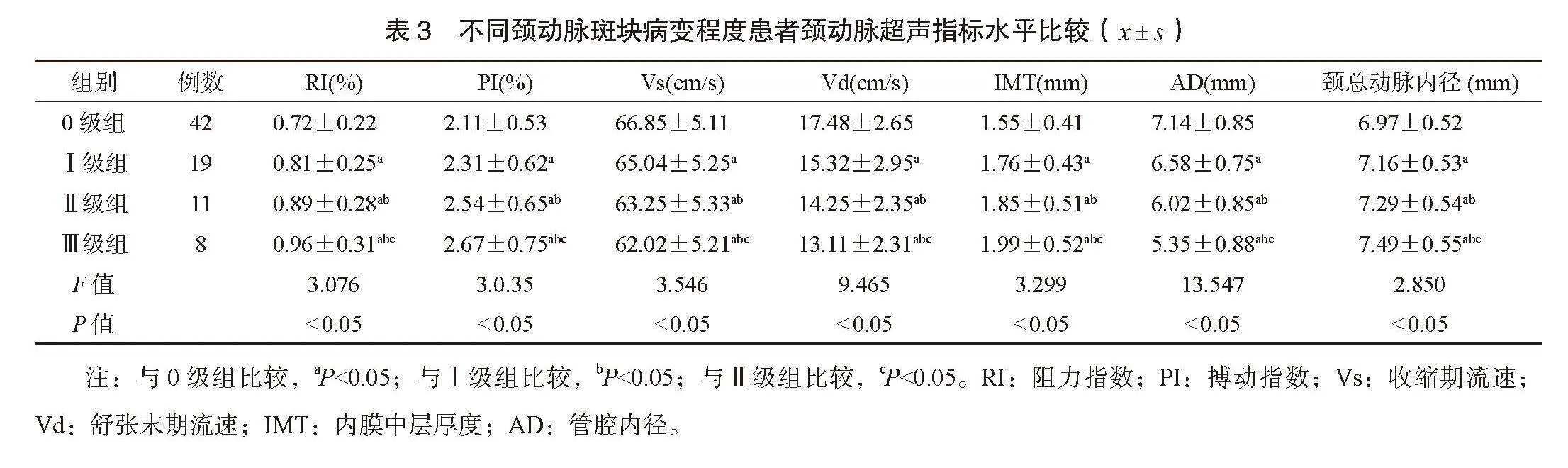
2.4 颈动脉超声指标与2型糖尿病患者颈动脉斑块病变程度的相关性分析 相关性分析结果显示,RI、PI、IMT和颈总动脉内径水平与2型糖尿病患者颈动脉病变程度均呈正相关(均P<0.05),Vs、Vd、AD水平与2型糖尿病患者颈动脉病变程度均呈负相关(均P<0.05),见表4。
3 讨论
有研究表明,2型糖尿病患者颈动脉斑块病变的发生率较高,且随着病程的延长,病变程度逐渐加重[6]。2型糖尿病患者机体长期高血糖状态,且存在胰岛素抵抗或胰岛β细胞功能缺陷,无法有效利用血糖来合成肝糖原,更易发生脂质代谢紊乱情况,若不能及时调整和控制,长期血脂水平的异常可能导致患者大血管病变及颈动脉粥样斑块的形成。
本研究结果显示,观察组研究对象的RI、PI、IMT和颈总动脉内径水平均高于对照组,Vs、Vd和AD水平均低于对照组,且不同病变程度患者的差异明显,提示2型糖尿病会增加颈动脉病变的风险。分析原因为,2型糖尿病患者的高血糖状态会对血管内壁造成损伤,加速动脉粥样硬化的进程,会导致颈动脉内膜-中层厚度增加。另外,2型糖尿病患者的胰岛素抵抗也会影响血脂代谢途径,出现脂代谢紊乱,脂质合成增加,使斑块内的脂质成分升高并脆化,易发生出血[7]。IMT厚度增加,表明血管壁的弹性降低,血管病变程度加剧,提高颈动脉病变的发生风险[8]。颈动脉超声技术通过超声波回声生成颈动脉彩色图像,评估血管壁、内膜和中膜厚度。分析回声特性可判断颈动脉斑块存在、位置和大小,评估管腔狭窄部位和严重程度[9]。
本研究结果显示,RI、PI、IMT和颈总动脉内径水平与2型糖尿病患者颈动脉病变程度均呈正相关,Vs、Vd、AD水平与2型糖尿病患者颈动脉病变程度均呈负相关,分析原因为,随着颈动脉病变程度加重,血管内径减小,导致血流速度降低,增加内部压力。患者因长期高血糖和颈动脉内皮受损,血管内膜增厚,易发生动脉粥样硬和血管扩张,改变血液在血管内的流动特性,在颈动脉分叉处形成涡流,因血液流动的逐渐减缓,加剧内皮细胞的损伤,促进血液中脂质、血小板等成分的沉积,导致颈动脉分叉处形成斑块。因此,超声检查可监测内膜增厚情况[10]。
综上所述,2型糖尿病患者颈动脉超声可评估其颈动脉斑块病变程度,适用于临床。
参考文献
鲁剑梅,官莉莉,章联欢,等. 2型糖尿病患者胰岛β细胞功能与胰岛素应用的相关性研究[J].重庆医学, 2021, 50(S1): 248-251.
王国安,龚莉,陈雪品,等.残粒脂蛋白胆固醇与2型糖尿病患者颈动脉斑块的关系研究[J].中国医刊, 2023, 58(11): 1180-1183.
李景植,华扬,刘然,等.超声造影检测颈动脉斑块内新生血管与症状性缺血性脑血管病的相关性研究[J].中国脑血管病杂志, 2023, 20(2): 90-95.
中华医学会神经病学分会,中华医学会神经病学分会神经血管介入协作组. 脑血管造影术操作规范中国专家共识[J]. 中华神经科杂志, 2018, 51(1): 7-13.
中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013年版)[J].中华内分泌代谢杂志, 2014, 30(10): 893-942.
李哲. 2型糖尿病患者血管斑块发生率及相关危险因素分析[D]. 合肥:安徽医科大学, 2019.
庄翠侠,季学磊,祝腊香,等.维生素D、淋巴细胞亚群与2型糖尿病患者颈动脉斑块的相关性研究[J].皖南医学院学报, 2023, 42(3): 251-254.
王娟,高学祥,殷应传,等. 2型糖尿病患者甲状腺功能与血糖、颈动脉内膜中层厚度及斑块积分的关系[J].中国临床保健杂志, 2023, 26(3): 347-351.
杨海英,陈琳,刘文波,等.颈动脉彩色多普勒超声在糖尿病并发脑梗死患者颈动脉斑块诊断中的应用效果[J].血管与腔内血管外科杂志, 2023, 9(3): 368-371, 375.
杨艳,刘丹丹,聂志川.彩色多普勒超声对老年2型糖尿病患者颈动脉病变的诊断价值[J]. 医学影像学杂志, 2023, 33(9): 1670-1672.
作者简介:黄冬梅,大学本科,副主任医师,研究方向:超声诊断医学临床价值评估。
