合并脊髓受累的瘤样原发性中枢神经系统血管炎一例
2024-07-08张莉孙慧张世敏高赛武雷黄德晖
张莉 孙慧 张世敏 高赛 武雷 黄德晖
摘要:原发性中枢神经系统血管炎(PACNS)是一种发生在中枢神经系统的主要侵犯脑、脊髓及软脑膜的中小血管的血管炎性疾病。瘤样PNCAS是PACNS的少见亚型,常被误诊为颅内恶性肿瘤,脊髓受累在PACNS中更为罕见。PACNS因临床症状及影像学表现缺乏特异性,早期诊断困难。本文报道1例经病理确诊合并脊髓受累的瘤样PACNS,以提高对该病的认识。
关键词:原发性中枢神经系统血管炎;脊髓受累;肌电图
中图分类号: R743 文献标识码: B 文章编号:1000-503X(2024)03-0466-05
DOI:10.3881/j.issn.1000-503X.15762
Tumor-Like Primary Central Nervous System Vasculitis With Spina Involvement:Report of One Case
ZHANG Li 2,SUN Hui ZHANG Shimin GAO Sai WU Lei HUANG Dehui1
1Department of Neurology,The First Medical Center of Chinese PLA General Hospital,Beijing 100853,China
2Department of Neurology,Nanyang First Peoples Hospital,Nanyang,Henan 473000,China
Corresponding author:WU Lei Tel:010-55499336,E-mail:wlyingsh@163.com
ABSTRACT:Primary central nervous system vasculitis (PACNS) is a vasculitic disorder affecting small to medium-sized blood vessels primarily in the central nervous system,involving the brain,spinal cord,and meninges.Tumor-like PNCAS,a rare subtype of PACNS,is often misdiagnosed as intracranial malignancy,and that with spinal cord involvement is even more uncommon.The lack of specific clinical symptoms and imaging manifestations poses a challenge to the diagnosis of PACNS.This report presents a case of tumor-like PACNS with spinal cord involvement based on the pathological evidence,aiming to enrich the knowledge about this condition.
Key words:primary central nervous system vasculitis;spinal cord involvement;electromyography
Acta Acad Med Sin,2024,46(3):466-470
原发性中枢神经系统血管炎(primary angiitis of the central nervous system,PACNS)是一种罕见的发生并局限于中枢神经系统的血管炎性疾病[1],其主要临床表现包括头痛、偏瘫、脑水肿和认知能力改变等。因该病缺乏特异性的临床及影像学特征,通常诊断困难。PACNS主要累及脑实质,瘤样PACNS(tumor-like PACNS,ML-PACNS)是一种罕见的亚型,合并脊髓受累更为罕见。本文报道1例病程中先出现脑部瘤样病变,后影响脊髓导致长节段受累的PACNS病例,以提高对该病的认识。
1 临床资料
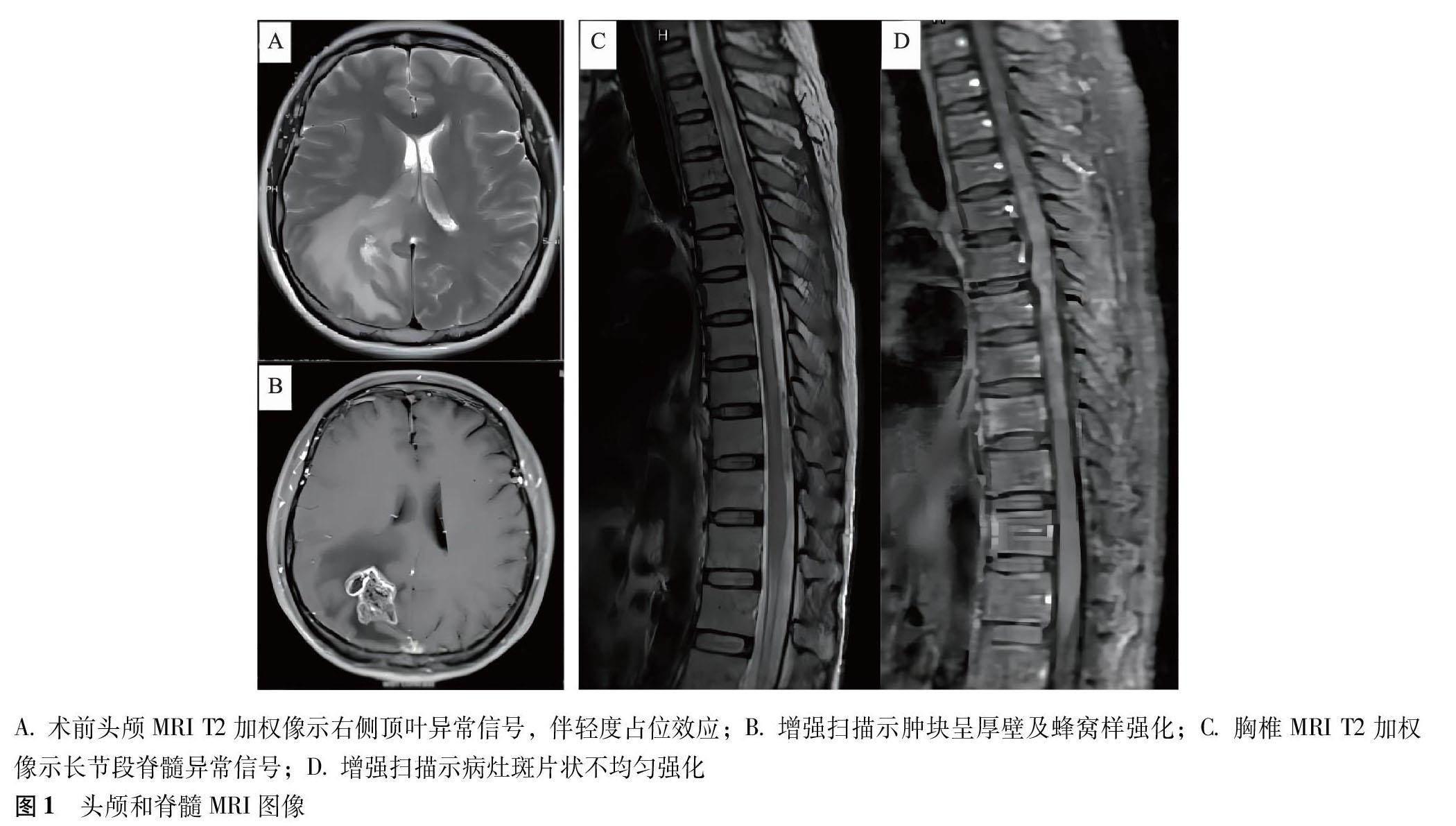
患者女,52岁,右利手,2018年1月29日开始出现头晕,步态不稳,于当地医院行头颅CT检查示右顶叶低密度影,头颅MRI示右侧颞顶叶占位,伴有明显的强化(图1),临床考虑颅内占位,恶性肿瘤不除外。2018年2月10日行颅内占位切除术,术后病理提示星形胶质瘤,外送北京市某三甲医院会诊考虑炎性脱髓鞘改变,最终诊断为中枢神经系统瘤样脱髓鞘疾病,给予甲泼尼龙琥珀酸钠(甲强龙)500 mg/d连续5 d冲击治疗,患者症状好转后出院。2018年12月14日患者出现流鼻涕、打喷嚏等感冒症状,12月15日上午出现左下肢无力,迅速发展至右下肢,约6 h后双下肢不能活动,乳头水平以下感觉丧失,伴尿失禁。于当地医院检查胸椎MRI示T1~T6长节段脊髓T2高信号伴强化,考虑炎性脱髓鞘。给予甲强龙(1000 mg/d连续3 d、500 mg/d连续3 d后减半至60 mg口服)和丙种球蛋白(25 g/d连续5 d)冲击治疗,患者症状无明显改善,故于2019年1月4日转诊至中国人民解放军总医院第一医学中心神经内科医学部。
1.1 体格检查
患者神志清,言语清晰,高级神经功能正常。颅神经检查未见明显异常。双上肢肌力肌张力正常,双下肢肌张力低,肌力0级。双侧第4胸椎水平以下痛觉、温觉和触觉消失,膝跳反射未引出,双侧巴宾斯基征阴性。临床扩展致残量表(expanded disability status scale,EDSS)评分为7.5分。
1.2 辅助检查
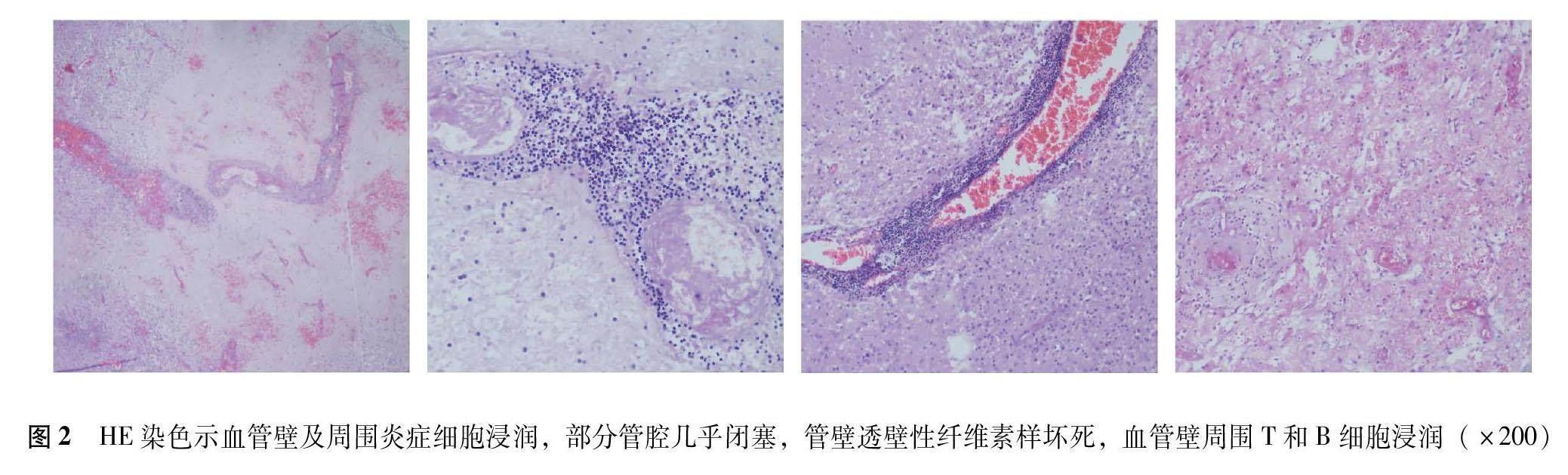
血常规、生化、凝血、抗核抗体谱、甲状腺功能及相关抗体、肿瘤标志物和副肿瘤标志物均正常。免疫8项结果显示梅毒特异抗体、艾滋病抗原和抗体、丙肝抗原测定均阴性。脑脊液检测示初压165 mmH2O(1 mmH2O=0.0098 kPa),末压85 mmH2O,细胞总数9×106 /L,白细胞计数3×106 /L,葡萄糖6.0 mmol/L,蛋白0.83 g/L。血和脑脊液水通道蛋白4抗体、髓鞘少突胶质细胞糖蛋白抗体、抗胶质纤维酸性蛋白抗体及寡克隆区带阴性,自身免疫性脑炎抗体阴性。复查胸椎MRI示T1~T10长节段异常信号伴明显肿胀和强化。针极肌电图示双侧股四头肌、胫前肌、腓肠肌可见纤颤波、正锐波等大量自发性电位,轻收缩未引出运动动作电位。免疫组织化学染色结果示血管壁及周围炎症细胞浸润,部分管腔几乎闭塞,病变区髓鞘丢失,神经丝蛋白染色显示少数神经轴突残留,反应性星形胶质细胞增生,部分出现双核和多核改变,CD20染色(散在+),CD163(+),CD30(-),Epstein-Barr病毒RNA分子检测未见单克隆增生淋巴细胞,最终诊断为PACNS。
1.3 治疗和随访
给予甲强龙1000 mg/d连续5 d,加用环磷酰胺600 mg输注治疗,临床症状改善不明显,但未再进一步进展。患者于2019年1月28日出院,继续接受康复训练和环磷酰胺治疗(前6个月每2周1次,每次600 mg;后6个月每月1次,每次600 mg)。2022年12月10日随访患者双下肢肌力2级,感觉减退,尿便失禁,EDSS评分为7.5分。
2 讨论
PACNS是一种罕见的中枢神经系统免疫性疾病[2]。因其临床和影像表现缺乏特异性,有时较难与中枢神经系统脱髓鞘疾病和颅内肿瘤等相鉴别。病理活检仍是目前诊断PACNS的金标准[3],其病理类型主要分为4种:肉芽肿性血管炎、淋巴细胞性血管炎、坏死性血管炎和β淀粉样蛋白相关性脑血管炎[4]。肉芽肿性血管炎是最常见的类型,病变以血管为中心,伴有单核细胞(淋巴细胞、巨噬细胞、浆细胞等)浸润及肉芽肿(可累及管壁全层)形成;其次是淋巴细胞性血管炎,以血管周围大量淋巴细胞浸润为特征,较少累及脑实质;坏死性血管炎少见,其特征是透壁纤维素样坏死,常伴蛛网膜下腔出血;β淀粉样蛋白相关性血管炎以β淀粉样蛋白沉积为主。影像学上,PACNS有时可表现为占位性瘤样特征,且影像提示病变严重而临床表现相对较轻[5-6]。ML-PACNS多表现为脑皮质或白质内团块样异常信号,多伴有周围水肿,增强扫描可呈团块样或花环样环形强化[7]。Boysson等[8]研究显示占位性瘤样表现者占所有PACNS的5%~15%,主要发生在幕上及深部白质。Molloy等[9]总结了38例瘤样病变表现的PACNS的临床、影像及病理特征,提出了ML-PACNS的分类。Murthy等[10]通过对6例活检病理证实的ML-PACNS回顾分析,发现ML-PACNS更易发生在年轻患者,且临床更容易出现癫痫发作。Zhang等[11]报道了1例发生于小脑的ML-PACNS,并推测其可能形成的机制是通过炎症细胞在血管周围和实质区域的浸润破坏小血管的血脑屏障,导致肿块样病变。针对PACNS治疗,有研究者认为其占位效应明显,应积极手术切除病灶[12]。陆冬等[13]通过对6例行开颅病灶切除术且病理证实为ML-PACNS的患者进行分析,认为糖皮质激素冲击治疗有效。也有研究建议应结合患者个体情况进行综合评估,选择激素及免疫抑制剂联合治疗[14]。总之,ML-PACNS常因其MRI明显的长T1、长T2信号和水肿占位效应以及强化特征而被误诊为高级别胶质瘤。本病例首次头颅MRI示右侧颞顶叶占位,伴有明显的强化,而被误诊为脑恶性肿瘤并行手术治疗。
本病例的另一特点是病程中PACNS出现长节段的脊髓损害。脊髓受累在PACNS中非常罕见[15]。Salvarani等[16]报道在101例PACNS患者中仅5%的患者脊髓受累。另一项回顾性分析结果显示163例PACNS患者中仅8例出现脊髓病变[17]。且脊髓受累患者常继发出现颅内病灶,孤立性脊髓血管炎更为罕见,诊断的挑战也更大。PACNS脊髓受累临床多表现为肢体无力、感觉障碍、尿便失禁等,起病通常较急,进展迅速。胸髓是PACNS患者脊髓受累最常见的部位,颈髓和腰髓也偶有报道[18]。Wada等[19]报道了1例同时出现颈髓、胸髓及部分腰髓脊髓出血的PACNS病例。也有研究发现孤立性脊髓血管炎通常累及脊髓的胸段或圆锥[20]。本文报道的病例脊髓血管炎也发生在胸髓,与既往文献报道中脊髓常见的受累部位一致[18-20]。PACNS患者脊髓受累较颅内受累少见,其具体机制尚未明确。此外,脊髓型PACNS的诊断存在不足,这主要与其临床和影像学表现缺乏特异性,且相较于脑活检,脊髓活检具有更高的创伤性和风险性,因此在实际操作中更难以实施。
目前PACNS在临床诊断中仍采用Calabrese等[21]于1988年提出的诊断标准:(1)患者病史或临床检查提示有神经功能缺损,不能用其他病变解释;(2)无任何证据显示有系统性血管炎,或有任何证据显示血管炎为继发性,如梅毒性血管炎;(3)由影像和/或病理证实的中枢神经血管炎性过程。对于脊髓受累的PACNS患者,MRI增强检查在临床诊断中尤为重要。一项纳入911例PACNS的荟萃分析显示,几乎所有的PACNS患者MRI均发现异常,实质和/或软脑膜增强是PCANS脊髓病变最常见的影像学表现[2],且多伴有实质萎缩[22],但缺乏特异性,容易被误诊为中枢神经系统脱髓鞘疾病。本例患者病程第10个月出现长节段性脊髓病变,起病急、进展快,免疫治疗效果差,且颅内病变不符合典型脱髓鞘的影像表现,因此不排除血管炎的可能,最终经病理证实了PACNS的诊断。本例患者的针极肌电图检查显示下肢肌出现大量的纤颤电位和正锐波,提示脊髓前角或前根受损。PACNS主要累及中小血管以及软脑膜或软脊膜,造成脊髓血管的严重损伤,且脊髓受累常发生在脊髓的后部,使得病变区域的血供受到影响;此外,脊髓前角也常受到累及,由于其对能量的需求较高,在PACNS发病时更易出现缺血、缺氧和坏死,这些病理变化会导致支配肌出现失神经改变,从而在针极肌电图上表现为大量自发电位。而脊髓炎性脱髓鞘疾病以白质受累为主,前角神经元功能相对保留,失神经支配和自发电位出现率低。因此,针极肌电图有助于PACNS和脊髓炎性脱髓鞘疾病的鉴别诊断。
PACNS临床常急性起病,进展迅速,复发率、致残率及死亡率均较高,平均复发时间为19个月,病死率为6%~15%[23-24],脊髓受累常提示预后不良,所以早期诊断和治疗尤为重要。目前最常被推荐的治疗方案仍是糖皮质激素联合环磷酰胺,其他还包括硫唑嘌呤、霉酚酸酯和甲氨蝶呤等。最新研究表明,对传统免疫抑制治疗方案不耐受或无效的患者肿瘤坏死因子-α阻断剂和利妥昔单抗可作为替代治疗选择[25]。此外,一些新兴的生物制剂,如托珠单抗,目前也正在尝试用于全身性血管炎[26]。还有一些应用丙种球蛋白、血浆置换及英夫利昔单抗的个例报道。本例患者给予糖皮质激素和环磷酰胺的序贯治疗后,患者未再复发。
综上,PACNS是一种罕见且严重的疾病,其病因、发病机制和免疫机制尚未明确,颅内瘤样病变和脊髓受累都是PACNS的罕见表现形式。早期诊断和治疗极具挑战性。因此,对于表现为颅内瘤样病变的患者,应全面排除PACNS的可能性。电生理检查特别是自发电位分析,对于PACNS脊髓受累的患者有一定的诊断和鉴别诊断价值。
利益冲突 所有作者声明无利益冲突
作者贡献声明 张莉:设计实施研究,撰写论文;孙慧、张世敏、高赛:协助收集病例资料;武雷、黄德晖:指导研究、修改论文
参 考 文 献
[1]邱宝莹,石明超,姜爽,等.原发性中枢神经系统血管炎1例报告(附病理及影像学资料)[J].中风与神经疾病杂志,2018,35(3):251-252.
[2]Beuker C,Strunk D,Rawal R,et al.Primary angiitis of the CNS:a systematic review and meta-analysis[J].Neurol Neuroimmunol Neuroinflamm,202 8(6):e1093.DOI:10.1212/NXI.0000000000001093.
[3]Kim JY,Ahn KJ,Jung JI,et al.Imaging findings of central nervous system vasculitis associated with Goodpastures syndrome:a case report[J].Korean J Radiol,2007,8:545-547.DOI:10.3348/kjr.2007.8.6.545.
[4]Danve A,Grafe M,Deodhar A.Amyloid beta-related angiitis-a case report and comprehensive review of literature of 94 cases[J].Semin Arthritis Rheum,2014,44(1):86-92.DOI:10.1016/j.semarthrit.2014.02.001.
[5]王晴晴,戚晓昆.原发性中枢神经系统血管炎[J].中华神经科杂志,202 54(4):392-398.DOI:10.3760/cma.j.cn113694-20210119-00051.
[6]何玲,饶明俐,曲瑒,等.肿瘤样原发性中枢神经系统血管炎一例[J].中华脑血管病杂志(电子版),2022,16(3):206-209.DOI:10.11817/j.issn.1673-9248.2022.03.012.
[7]孔德政.高分辨率磁共振血管壁成像在原发性中枢神经系统血管炎中的诊断价值[D].吉林:吉林大学,2020.
[8]Boysson H,Boulouis G,Dequatre N,et al.Tumor-like presentation of primary angiitis of the central nervous system[J].Stroke,2016,47(9):2401-2404.DOI:10.1161/STROKEAHA.116.013917.
[9]Molloy ES,Singhal AB,Calabrese LH.Tumour-like mass lesion:an under-recognised presentation of primary angiitis of the central nervous system[J].Ann Rheum Dis,2008,67(12):1732-1735.DOI:10.1136/ard.2008.096800.
[10]Murthy JMK,Challa S,Parida S,et al.Primary angiitis of central nervous system-tumor-like mass lesions:report of six biopsy confirmed cases[J].Neurol India,202 69(2):451-456.DOI:10.4103/0028-3886.314536.
[11]Zhang G,Yang C,Chang J,et al.Primary angiitis of the central nervous system mimicking a cerebellar tumor[J].Br J Neurosurg,202 35(3):367-369.DOI:10.1080/02688697.2018.1464122.
[12]常洪波,高铭,张剑宁,等.28例原发性中枢神经系统血管炎活检确诊病例回顾性分析[J].立体定向和功能性神经外科杂志,2020,33(2):78-82.DOI:10.19854/j.cnki.1008-2425.2020.02.0004.
[13]陆冬,聂耳,刘庆茹,等.瘤样原发性中枢神经系统血管炎的诊治分析(附6例报道并文献复习)[J].中国临床神经外科杂志,2023,28(2):86-88,91.DOI:10.13798/j.issn.1009-153X.2023.02.007.
[14]张旭,夏君慧.原发性中枢神经系统血管炎的再认识[J].神经病学与神经康复学杂志,2020,16(2):48-53.DOI:10.12022/jnnr.2020-0049.
[15]Ropper AH,Ayata C,Adelman L.Vasculitis of the spinal cord[J].Arch Neurol,2003,60(12):1791-1794.DOI:10.1016/j.ncl.2012.09.004.
[16]Salvarani C,Brown RD Jr,Calamia KT,et al.Primary CNS vasculitis with spinal cord involvement[J].Neurology,2008,70(2):2394-2400.DOI:10.1212/01.wnl.0000314687.69681.24.
[17]Salvarani C,Brown RD Jr,Christianson TJ,et al.Adult primary central nervous system vasculitis treatment and course:analysis of one hundred sixty-three patients[J].Arthritis Rheumatol,2015,67(6):1637-1645.DOI:10.1002/art.39068.
[18]Saygin D,Jones S,Sundaram P,et al.Differentiation between neurosarcoidosis and primary central nervous system vasculitis based on demographic,cerebrospinal and imaging features[J].Clin Exp Rheumatol,2020,38 Suppl 124(2):135-138.
[19]Wada T,Kitaguchi H,Shindo K.Primary angiitis of the central nervous system with cerebral infarction and spinal hemorrhage[J].Rinsho Shinkeigaku,2019,59(5):268-273.DOI:10.5692/clinicalneurol.cn-001288.
[20]Campi A,Benndorf G,Filippi M,et al.Primary angiitis of the central nervous system:serial MRI of brain and spinal cord[J].Neuroradiology,200 43(8):599-607.DOI:10.1007/s002340100561.
[21]Calabrese LH,Mallek JA.Primary angiitis of the central nervous system.Report of 8 new cases,review of the literature,and proposal for diagnostic criteria[J].Medicine (Baltimore),1988,67(1):20-39.DOI:10.1097/00005792-198801000-00002.
[22]Kabukcu T,Edemci S,Ucan H,et al.Whole thoracal spinal cord involvement in case of neuro-behcets disease[J].Rheumatol Int,2009,29(6):707-709.DOI:10.1007/s00296-008-0752-z.
[23]Deboysson H,Zuber M,Naggara O,et al.Primary angiitis of the central nervous system:description of the first fifty-two adults enrolled in the French cohort of patients with primary vasculitis of the central nervous system[J].Arthritis Rheumatol,2014,66(5):1315-1326.DOI:10.1002/art.38340.
[24]Domenicucci M,Ramieri A,Ciappetta P,et al.Nontraumatic acute spinal subdural hematoma:report of five cases and review of the literature[J].J Neurosurg,1999,91(1):65-73.
[25]Salvarani C,Brown RD,Christianson TJ,et al.Adult primary central nervous system vasculitis treatment and course:analysis of one hundred sixty-three patients[J].Arthritis Rheum,2015,67(6):1637-1645.DOI:10.1002/art.39068.
[26]Addimanda O,Pipitone N,Pazzola G,et al.Tocilizumab for severe refractory neuro-Behet:three cases IL-6 blockade in neuro-Behet[J].Semin Arthritis Rheum,2015,44(4):472-475.DOI:10.1016/j.semarthrit.2014.08.004.
(收稿日期:2023-07-14)
