川崎病合并肝功能损害实施血清生化与免疫球蛋白M检测的临床价值研究
2024-05-29王磊
王磊
KD 也被称之为皮肤黏膜淋巴结综合征, 属于急性自限性全身血管炎的一种, 该病主要对中小动脉侵袭,但是截止到目前为止, 该病的病因并没有一个准确的结论。KD 的主要并发症为冠状动脉病变, 如冠状动脉瘤、冠状动脉扩张, 会损伤多个器官、系统[1]。现阶段关于伴有肝功能损害的KD 导致的体液免疫的研究并不是较多, 所以, 本研究分析KD 合并肝功能损害患儿的体液免疫水平, 同时观察其血清生化指标, 旨在为临床该病诊断、治疗提供有价值的参考依据, 具体如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月~2022 年1 月本院收治的66 例KD 患儿纳入研究, 根据肝功能指标是否正常分为观察组(肝功能指标异常, 13 例)与对照组(肝功能指标正常, 53 例)。观察组男7 例, 女6 例, 平均年龄(2.5±1.4)岁;对照组男27 例, 女26 例, 平均年龄(2.6±1.6)岁。两组资料对比(P>0.05), 有可比性。
1.2 方法 对两组患儿的血常规和炎症指标、肝功能指标、心脏功能指标、体液免疫指标进行检测。
1.3 观察指标
1.3.1 血常规和炎症指标 包括WBC、PMN、Hb、PLT、PCT、CRP、RBC。
1.3.2 肝功能指标 包括TBIL、总胆汁酸、GGT、AST、ALT。
1.3.3 心功能指标 包括HBDH、LDH、CK-MB、CK。
1.3.4 体液免疫指标 包括IgE、IgM、IgG、IgA。
1.4 统计学方法 采用SPSS18.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示, 采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患儿的炎症指标和血常规指标对比 观察组PCT、CRP、PMN 水平高于对照组, 组间对比有显著差异(P<0.05);两组PLT、Hb、RBC、WBC 组间对比无差异(P>0.05)。见表1。
表1 两组患儿的炎症指标、血常规指标对比( ±s)

表1 两组患儿的炎症指标、血常规指标对比( ±s)
注:与对照组对比, aP<0.05
组别 例数 PLT(×109/L) Hb(g/L) RBC(×1012/L) PMN(×109/L) WBC(×109/L) CRP(mg/L) PCT(ng/ml)观察组 13 365±117 111±15 4±1 13±5a 18±7 10.59±2.14a 13.86±4.39a对照组 53 367±131 111±10 4±1 9±4 15±5 8.09±2.44 9.23±2.11 t 0.051 0 0 3.073 1.785 3.384 5.563 P>0.05 >0.05 >0.05 <0.05 >0.05 <0.05 <0.05
2.2 两组患儿肝功能指标对比 观察组TBIL(16±14)μmol/L、总胆汁酸(76±74)μmol/L、GGT(109±60)U/L、AST (108±77)U/L、ALT (113±70)U/L 均高于对照组的 (6±3)μmol/L、(19±29)μmol/L、(29±36)U/L、(37±15)U/L、(25±23)U/L, 组间对比有显著差异(P<0.05)。见表2。
表2 两组患儿肝功能指标对比( ±s)

表2 两组患儿肝功能指标对比( ±s)
注:与对照组对比, aP<0.05
组别 例数 TBIL(μmol/L) 总胆汁酸(μmol/L) GGT(U/L) AST(U/L) ALT(U/L)观察组 13 16±14a 76±74a 109±60a 108±77a 113±70a对照组 53 6±3 19±29 29±36 37±15 25±23 t 4.867 4.454 6.218 6.376 7.743 P<0.05 <0.05 <0.05 <0.05 <0.05
2.3 两组患儿心脏功能指标对比 观察组HBDH(281±83)U/L、LDH(400.0±135.0)U/L、CK-MB(41.0±26.0)U/L、CK(73±60)U/L 与 对 照 组 的(226±130)、(340.1±118.9)、(34.0±29.1)、(69±42)U/L 对 比无差异(P>0.05)。见表3。
表3 两组患儿心脏功能指标对比( ±s, U/L)
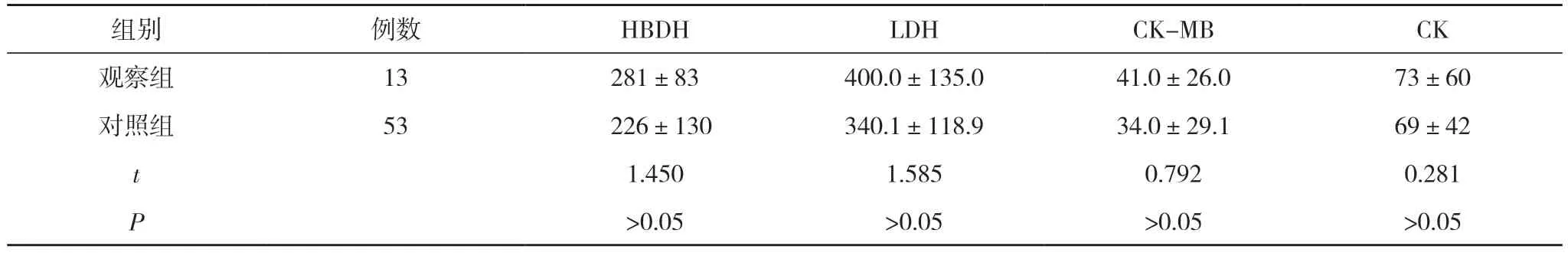
表3 两组患儿心脏功能指标对比( ±s, U/L)
注:两组对比, P>0.05
组别 例数 HBDH LDH CK-MB CK观察组 13 281±83 400.0±135.0 41.0±26.0 73±60对照组 53 226±130 340.1±118.9 34.0±29.1 69±42 t 1.450 1.585 0.792 0.281 P>0.05 >0.05 >0.05 >0.05
2.4 两组患儿体液免疫指标对比 观察组IgE(493±54)ng/ml、IgG(9±6)g/L、IgA(1±0)g/L 与对照组的(523±62)ng/ml、(10±5)g/L、(1±0)g/L 对比无差异(P>0.05)。观察组IgM(0.9±0.3)g/L 低于对照组的(1.2±0.2)g/L(P<0.05)。见表4。
表4 两组患儿体液免疫指标对比( ±s)
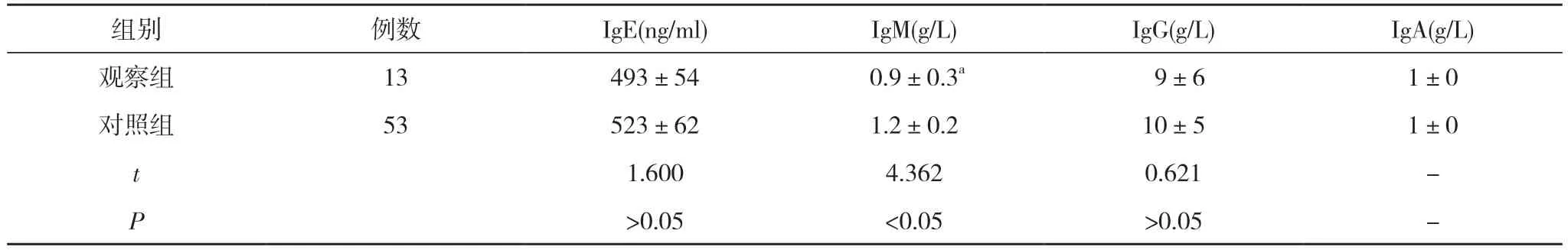
表4 两组患儿体液免疫指标对比( ±s)
注:与对照组对比, aP<0.05;“-”无数据
组别 例数 IgE(ng/ml) IgM(g/L) IgG(g/L) IgA(g/L)观察组 13 493±54 0.9±0.3a 9±6 1±0对照组 53 523±62 1.2±0.2 10±5 1±0 t 1.600 4.362 0.621 -P>0.05 <0.05 >0.05 -
3 讨论
在固有的免疫细胞中, 中性粒细胞属于其中一种,在结缔组织、血液、骨髓中普遍分布, 不但更新快, 而且存在较多数量。在人体感染、应激时, 较多的中性粒细胞会向炎症位置快速移动而将病原体吞噬, 随后将溶酶体酶释放出来, 将组织碎片、细菌有效瓦解, 同时会有多种成分释放出来, 如氧自由基、弹性蛋白酶等, 促进全身炎症反应的出现[2]。有研究发现并报道中性粒细胞外诱捕网(Netosis), 炎症因子、微生物对中性粒细胞刺激后会有网状结构出现, 对病原微生物产生诱杀的作用, 进而导致其死亡。Netosis 会对内皮细胞产生直接损伤, 若感染触发Netosis 过程, 而形成大量Netosis或者没有及时将其清除就会有恶性循环出现,可能会有大量抗体出现而导致免疫功能的紊乱, 从而对多个脏器、血管产生损伤。有研究表示[3], KD 引起的急性坏死性动脉炎属于血管内皮中性粒细胞的炎症,该病理过程同KD 病程一起发展, 表现为自限性, 自血管内皮开始向外层进展, 情况严重会有动脉瘤出现。
肝脏会合成CRP, 其属于急性期蛋白, 是反应炎症、细菌感染的一个重要指标。CRP 在KD 急性期会显著升高, 既可以将经典的补体途径激活, 也可以与血小板激活因子结合而引起血小板出现聚集, 使单核细胞、粒细胞激活, 从而增加血管的通透性而引起血管炎症。PCT 为无活性的蛋白前体物质, 机体出现炎症后该物质水平会升高, 分析原因可能是白细胞介素-6和肿瘤坏死因子-α 诱导出现的, 其被认定是急性拮抗因子, 在炎症程度、病原体感染类型确定中应用, 方便早期的诊断及评估治疗效果。有研究表示KD 患者同健康人相比, 前者的PCT 浓度更高[4]。而且有研究表示PCT 作为继发炎性介质, 可以反映KD 免疫炎性状态, 尤其是合并其他并发症时, PCT 显著升高[5]。
KD 引起的肝损伤现阶段大部分研究更认为是炎症损伤肝脏的血管、肝细胞。在人体中, 肝脏属于器官中最大的解毒、代谢器官, 存在密集的血管以及丰富的血供。由于婴幼儿的肝脏并没有彻底发育成熟,极易在多种因素的影响下出现继发性肝损伤。临床上KD 合并肝功能受损比较多见, 轻度的肝功能损伤并没有显著症状, 只是肝酶升高, 但是对于病情严重者则会伴有暴发型肝炎、胆囊积液、胆囊炎、重度胆汁淤积性的肝炎。其中多数的患儿会存在AST 及ALT 升高, 主要是由于肝细胞存在炎症及肝功能受损后ALT及AST 进入血液而引起。一般情况下, ALT 在肝细胞的细胞质中分布, 但是AST 在肝细胞的线粒体中分布,因此ALT 的升高速度同AST 相比更快一些。通常情况下, 上述两种酶在疾病早期会显著升高, 未特殊治疗则会在病情的好转下恢复到正常水平。国内关于胆汁酸升高也报道过病例, 现阶段认为在肝脏中对胆固醇分解代谢后的产物为总胆汁酸[6]。在肝细胞出现病变、炎症对肝脏侵袭、肝内外胆管受阻时, 胆汁酸的排出、代谢会出现障碍, 从而升高总胆汁酸, 若情况严重会导致肝功能衰竭[7]。
在KD 患儿中, 心肌酶升高比较多见。心肌酶异常可能同心肌细胞受损后有关酶类释放、冠状动脉炎存在联系。KD 患儿会存在心率变应性降低的情况, 并且加重冠状动脉的损伤。进而推测, 心迷走神经、心交感神经对于KD 患儿心脏支配出现变化, 进而改变心率的变异性, 导致被神经支配的心肌细胞活动出现异常而损伤心肌细胞, 进而将心肌酶释放出来而升高血浆心肌酶谱[8]。
在人体免疫系统中, Ig 属于其中重要部分, 其水平会在机体存在炎症时出现显著改变。有研究表示[9],KD 患儿同健康儿童相比, 其外周血IgA、IgG、IgM 水平更高, 说明B 细胞增殖分化, 分泌多种细胞因子、Ig参加炎症反应过程。IgM 属于体液免疫抗体中最先出现的一种。IgG 属于体内存在最高含量的抗体, 其存在一定的抗感染、清除毒素的效果, 在机体免疫应答中作用显著, 其水平升高满足KD 是免疫变态反应性疾病的特征。IgA 与黏膜免疫存在联系, 推测KD 导致黏膜免疫而升高IgA, 减少了血清中此物质含量。现阶段,临床对于KD 治疗以丙种球蛋白大剂量静脉滴注为常用方式, 其作用机制可能是负反馈调节免疫, 对IgG 产生抑制其生成的作用;对血管内皮及单核巨噬细胞进行封闭, 进而对内皮细胞的氧化应激反应有效切断, 从而将并发症的发生风险显著降低[10]。
本研究结果中, 肝功能指标升高同PMN 升高为正比, 推测中性粒细胞和Netosis 一起对肝脏血管内皮产生作用, 建立急性自限性血管炎症, 恶化肝细胞受损。在急性期的KD 患儿其血清PCT 和CRP 水平均会出现升高, 合并肝功能损伤患儿的上述两个指标均会出现显著升高, 同没有肝功能受损的患儿相比存在统计学差异。两组患儿的心肌酶指标均有所升高, 但无统计学意义。可能日后需要更多的样本进行研究而获得更加准确的研究结果。
本研究显示, KD 合并肝功能异常的发病率为20%, 并未出现肝脏显著增大、出血、黄疸等, 诊断的依据是常规肝功能检测中产生肝酶偏高, 出院前, 所有患儿的肝损伤基本恢复为正常值。本研究发现, 在观察组中, 有5 例患儿胆红素升高, 且胆汁酸和直接胆红素指标均发生增高现象。因此在患儿出现总胆汁酸和胆红素水平升高时, 应及时改正原发疾病, 避免肝细胞受到损伤, 因此医师应加倍的引起重视。本研究表明,观察组IgM 明显低于对照组。本研究结果显示, 在KD发生肝功能损伤后, 能够使肝细胞代谢受到影响, 使轻链速度和合成补体降低, 从而降低IgM、IgG、IgA 合成速度。同时, 在KD 合并肝功能损伤发生后, 降低了全身的体液免疫水平, 说明, 当机体产生炎症后, 使抗体发生中和作用, 来对抗急性炎症的发生。由于本研究是回顾性的研究, 检测方法有一定的限制, 因此KD合并肝功能损伤的患儿, 发生Ig 降低, 是两者共同作用导致, 还是因肝脏损伤、感染因素导致, 是否能够预测预后, 仍需进行研究验证。
总之, KD 合并肝功能损害患儿的PCT 水平、CRP水平以及PMN 水平均显著升高, 但是IgM 水平却降低,说明KD 伴有肝功能损伤会对体液免疫水平产生影响。所以, 临床对于KD 患儿既要注意其过敏反应、炎症反应, 也要注意其可能导致的某些器官自身免疫病。临床对于肝损伤的出现应高度重视, 在对KD 治疗过程中积极进行护肝治疗, 防止加重肝损伤, 并且对体液免疫水平的改变高度重视。
