改良小切口手术与传统甲状腺切除术治疗甲状腺瘤的临床效果比较
2024-05-29顾建龙
顾建龙
甲状腺瘤属于发生于患者头颈部的肿瘤, 相比于以往, 现阶段无论是生活方式还是饮食习惯, 均出现了不同程度的改变, 有研究指出:现阶段甲状腺瘤的发病率出现了不同程度的提升, 在此类疾病中, 女性人群的发病率显著高于男性群体。甲状腺对于人体来说具有重要的意义, 其能够在机体中合成甲状腺素,同时能够对人体的各项功能进行有效调节, 如果患者的甲状腺出现异常, 则会对患者的健康造成严重的威胁。声音嘶哑、吞咽困难以及呼吸困难均属于患者的主要症状, 以甲状腺肿瘤的性质为基础, 可将其分为良性与恶性, 多数病例均属于良性, 其预后相对较好, 随着病情的不断发展, 同样会存在较大的几率使得患者出现多种类型的并发症, 甚至由于治疗不及时导致患者出现恶变[1,2]。对于甲状腺瘤的治疗现阶段呈现出多样化的特点, 存在多种类型的治疗方式, 包括手术干预、放射治疗等。通过长时间的实际应用发现, 通过手术干预的模式对患者进行治疗, 能够取得较好的效果, 但是仍然存在着一定的局限性, 即常规的手术对于患者机体的创伤相对较大, 在手术结束后, 患者出现并发症的几率同样相对较高。其存在着手术切口大、手术创伤大以及术后并发症发生率高等方面的局限性, 因而明确高质量的手术治疗措施对于患者自身来说具有深远的意义[3,4]。本文将2019 年1 月~2022 年12 月本院60 例甲状腺瘤患者作为研究对象, 探究改良小切口手术治疗甲状腺瘤的临床疗效, 现报告如下。
1 资料与方法
1.1 一般资料 选择2019 年1 月~2022 年12 月本院60 例甲状腺瘤患者参与到此次研究中, 将入院序列数作为分组基础, 应用随机分组原则分为对照组和观察组, 每组30 例。对照组男12 例, 女18 例;年龄27~76 岁,平均年龄(53.62±9.31)岁。观察组男12 例, 女18 例;年龄27~76 岁, 平均年龄(53.73±9.22)岁。两组一般资料对比无明显差异(P>0.05), 具有可比性。
1.2 方法
1.2.1 对照组 患者采用传统甲状腺切除术。术前引导患者进行心电图、气管软化试验、喉镜、甲状腺功能等相关检查, 完成后对患者进行手术治疗, 麻醉方式:全身麻醉, 体位:仰卧位, 在患者颈部前方做切口,对皮肤以及各组织进行分离, 保障患者的甲状腺能够有效的暴露, 明确实际情况后对甲状腺瘤进行切除, 切除完成之后留置引流装置, 缝合切口。
1.2.2 观察组 患者采用改良小切口手术。术前引导患者进行心电图、气管软化试验、喉镜、甲状腺功能等相关检查, 完成后对患者进行手术治疗, 麻醉方式:全身麻醉, 体位:仰卧位, 在患者颈部前方正中锁骨上1~2 cm 做小切口, 过程中注意控制切口的大小, 处理患者甲状腺下极, 完成后将患者下极血管切断, 在患者气管表面进行分离操作, 对喉返神经-喉部进行游离,使得患者腺叶处于松动的状态, 处理甲状腺上极, 之后切除甲状腺瘤, 完成后对甲状腺残端进行缝扎, 予以患者止血操作, 结扎甲状腺上动脉, 手术过程中应最大程度的避免对患者喉上神经以及喉返神经造成损伤, 留置引流管, 对手术切口进行缝合。
1.3 观察指标及判定标准 比较两组手术相关指标、疼痛程度、并发症发生率及手术前后甲状腺功能指标、应激指标。
1.3.1 手术相关指标 包括手术时间、术中出血量、切口大小以及住院时间。
1.3.2 疼痛程度 术后采用VAS 评分评估患者疼痛程度, 疼痛程度越高, VAS 评分越高。
1.3.3 并发症 包括皮下结节、切口粘连、颈前区疼痛以及声音嘶哑。
1.4 统计学方法 将数据纳入SPSS20.0 软件中分析。计量资料以均数±标准差(±s)表示, 采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组手术相关指标比较 观察组手术时间、住院时间短于对照组, 术中出血量少于对照组, 切口大小小于对照组(P<0.05)。见表1。
表1 两组手术相关指标比较( ±s)
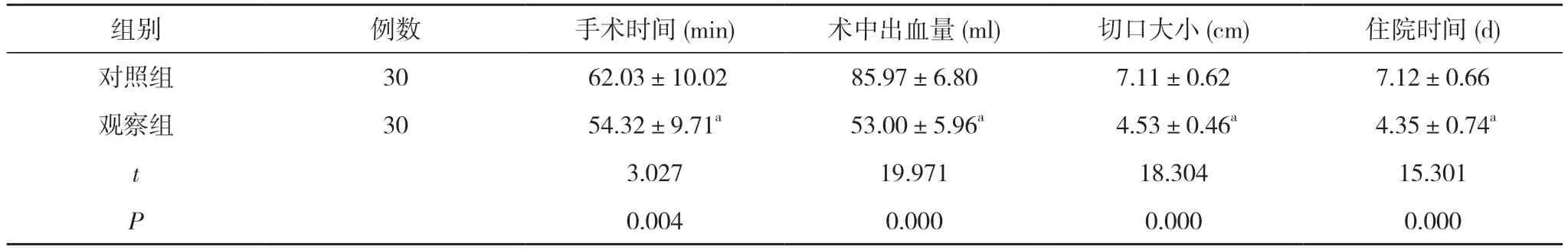
表1 两组手术相关指标比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 手术时间(min) 术中出血量(ml) 切口大小(cm) 住院时间(d)对照组 30 62.03±10.02 85.97±6.80 7.11±0.62 7.12±0.66观察组 30 54.32±9.71a 53.00±5.96a 4.53±0.46a 4.35±0.74a t 3.027 19.971 18.304 15.301 P 0.004 0.000 0.000 0.000
2.2 两组疼痛程度对比 观察组VAS 评分为(2.38±0.19)分, 低于对照组的(5.09±0.48)分(t=28.753,P=0.000<0.05)。
2.3 两组并发症发生率比较 观察组并发症发生率3.33%低于对照组的20.00%(P<0.05)。见表2。

表2 两组并发症发生率比较(n, %)
2.4 两组手术前后甲状腺功能指标比较 术前, 两组FT3、FT4、TSH 水平比较无明显差异(P>0.05);术后,观察组FT3、FT4水平高于对照组, TSH 水平低于对照组(P<0.05)。见表3。
表3 两组治疗前后甲状腺功能指标比较( ±s)

表3 两组治疗前后甲状腺功能指标比较( ±s)
注:与对照组术后比较, aP<0.05
组别 例数 FT3(pmol/L) FT4(pmol/L) TSH(mU/L)术前 术后 术前 术后 术前 术后对照组 30 5.91±1.09 5.32±1.01 16.18±3.80 12.99±2.49 2.04±0.60 2.57±0.76观察组 30 5.88±1.12 5.84±0.96a 16.30±3.77 15.80±3.76a 2.05±0.62 2.08±0.59a t 0.105 2.044 0.123 3.413 0.063 2.789 P 0.917 0.046 0.903 0.001 0.950 0.007
2.5 两组手术前后应激指标比较 对照组术前Cor 水平为(127.61±14.03)μg/L, 观察组为(127.32±13.97)μg/L,对比无明显差异(t=0.080, P=0.936>0.05);观察组术后Cor 水平为(251.62±13.31)μg/L, 低于对照组的(283.06±10.61)μg/L(t=10.117, P=0.000<0.05)。对 照 组 术 前NE 水平为(264.77±15.33)ng/L, 观察组为(265.02±15.22)ng/L,对比无明显差异(t=0.063, P=0.950>0.05);观察组术后NE 水平为(333.10±12.42)ng/L, 低于对照组的(406.08±12.61)ng/L(t=22.584, P=0.000<0.05)。
3 讨论
人体最大的内分泌腺是甲状腺, 其主要由侧叶以及峡部组成, 由于在人体甲状腺中的血运十分丰富, 同时其会受到人体颈部交感神经与迷走神经的支配, 且甲状腺激素主要由甲状腺合成, 对于人体的健康具有重要的意义。以甲状腺的病理改变为基础, 可将其分为良性肿瘤以及恶性肿瘤。有资料显示:良性肿瘤占甲状腺瘤病例的79%左右, 且女性的发病率明显高于男性, 以沿海地区的发病率最为突出。甲状腺位于人体颈部喉结的下方, 正常情况下其触摸状态为薄且软,当患者甲状腺出现肿胀情况时, 则能够明显触及, 在发病后患者的主要临床症状包括甲状腺肿大以及滤泡增生等[5,6]。
在对甲状腺瘤进行治疗的过程中, 有多种治疗方式, 需要对甲状腺以及颈部淋巴节进行清扫, 在完成治疗后需要保障患者肿瘤被完全清除。因而现阶段手术治疗是干预甲状腺瘤的主要方式。传统的手术治疗方式虽然能够取得一定的治疗效果, 但是其同样存在着明显的局限性, 如:传统的手术由于手术切口较大, 使其对患者机体的损伤较大, 在术后留置的引流管同样在一定程度上会对患者的康复速度造成相应影响, 提高了患者出现感染的几率。传统手术在实际治疗过程中, 需要将患者的颈前肌肉以及颈阔肌进行切断, 切断后会存在较大几率使得患者颈阔肌、颈部皮肤、颈部皮下以及颈前肌于甲状腺出现粘连情况, 在出现该情况之后会存在较大几率使得患者颈部运动受到不同程度的影响, 不仅会使得患者在术后出现颈部疼痛, 甚至会对患者的闭眼以及发音功能造成严重影响。同时随着社会的不断发展, 人群对于美观的追求愈发强烈, 传统手术由于切口较大, 在手术结束后对患者的外部美观造成破坏。而改良小切口手术则具有切口小、对患者机体损伤小、美观效果好、术中出血量少、术后恢复快等优势, 在本研究中同样得到证实, 观察组手术时间、住院时间短于对照组, 术中出血量少于对照组,切口大小小于对照组(P<0.05)。分析原因认为, 主要是由于改良小切口手术能够最大程度的降低对患者的创伤, 仅需要较小的切口便能完成手术治疗, 减轻了患者的应激反应[7-10]。在靖帅等[11]的研究中显示:通过对甲状腺瘤患者采用改良小切口手术获得了优良治疗效果, 同时有效控制了手术对患者的创伤, 在减少整个手术耗时的同时, 显著改善了患者出现并发症的几率。同时在宁贤国[12]的研究中显示:其在甲状腺瘤患者手术过程中应用改良小切口手术, 不仅取得了理想的治疗效果, 同时改善了手术过程中的指标, 对于患者手术后的恢复质量以及恢复速度均具有深远影响, 在缩短患者治疗周期的同时, 减轻了患者的经济负担。
综上所述, 对甲状腺瘤患者采用改良小切口手术治疗, 能够取得优良的治疗效果, 同时可以改善手术过程中的指标、患者的疼痛情况、并发症发生情况以及应激情况, 值得推广与应用。
