高龄股骨转子间骨折患者行DAA 人工股骨头置换术的可行性报告
2024-05-29刘玉坤袁军宾梦翔江涛
刘玉坤 袁军 宾梦翔 江涛
股骨转子间骨折主要是指股骨颈基底至小转子水平及以上部位出现骨折。随着我国人口老龄化问题加剧, 转子间骨折的发生率也随之提高[1]。该类患者需长时间卧床, 但会因此增加并发症发生风险, 再加之其往往伴有严重骨质疏松症, 通常会发展为不稳定型股骨转子间骨折。传统内固定治疗难以达到术后早期活动的目的[2,3]。为此, 早期人工股骨头置换术成为治疗股骨转子间骨折的一种有效措施。后外侧入路是目前最常用的髋关节置换术入路, 需要切开或切断肌肉组织, 出血较多, 脱位风险相对较高。直接前入路(direct anterior approach, DAA)是通过缝匠肌和阔筋膜张肌切口, 充分暴露髋关节[4]。由于其具有对软组织损伤小、术野暴露好、术后恢复快等优点, 近年来在髋关节疾病、难复性股骨颈骨折等治疗中被广泛使用, 是一种很有应用前景的手术入路方式。鉴于此, 本文就高龄股骨转子间骨折患者采取DDA 人工股骨头置换术的临床应用效果进行分析, 报告如下。
1 资料与方法
1.1 一般资料 选择2021 年1 月~2023 年1 月本院收治的60 例高龄股骨转子间骨折患者, 依据手术入路的不同分为对照组与观察组, 各30 例。对照组男16 例,女14 例;年龄76~90 岁, 平均年龄(80.42±3.68)岁。观察组男17 例, 女13 例;年龄76~88 岁, 平均年龄(80.48±3.62)岁。两组一般资料比较, 差异均无统计学意义(P>0.05), 具有可比性。纳入标准:①所有患者均符合《外科学》[5]内转子间骨折相关诊断标准;②随访时间≥6 个月;③临床检查资料无缺失。排除标准:①伴有重大创伤史;②伴有肢体多处骨折;③病理性骨折;④一般状况差, 难以耐受手术治疗。
1.2 方法 对照组接受传统后外侧入路人股骨头置换术, 麻醉完毕后, 协助其采取健侧卧位, 予以常规消毒铺巾。选择髋大粗隆顶点作为中点, 在其后外侧做弧形切口(12~15 cm), 逐一将皮肤、筋膜切开, 分离臀大肌,并进行牵拉, 顺延肌肉间隙进入, 在股骨大转子定点处切开外旋肌群、关节囊, 暴露骨折断端, 于小转子上1 cm 处截骨, 将股骨头取出, 显露股骨近端, 依次扩髓至合适股骨柄。先试模, 检查关节稳定性及下肢长短情况后, 植入相同品牌型号的远端固定型生物柄, 再重建股骨大小转子, 重建短外旋肌群, 确保每个方向活动后都要保持稳定、双下肢的长度等长, 对切口进行清洗,并对其进行彻底的止血, 将器械清点完毕之后, 再将切口逐一缝合。见图1, 图2。
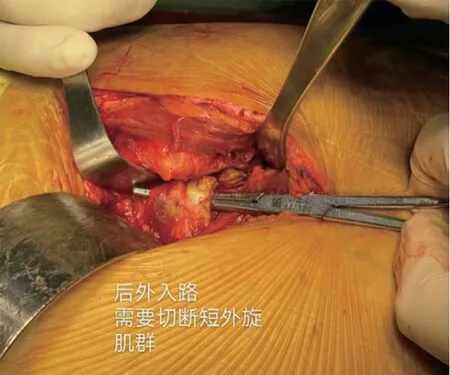
图1 后外入路短外旋肌群切断
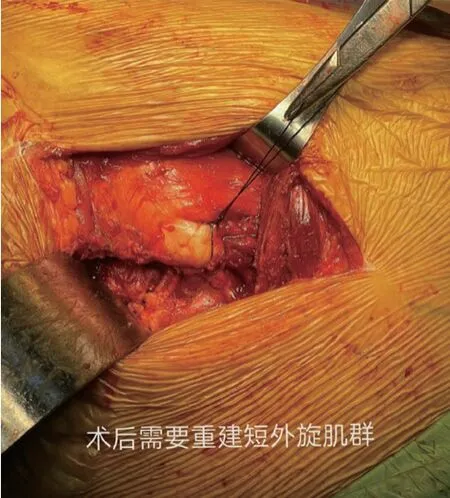
图2 术后重建短外旋肌群
观察组接受DAA 人股骨头置换术, 麻醉完毕后,取仰卧位, 于髂前上棘外2 cm处作纵行切口(10~12 cm),逐一切开皮肤、皮下组织, 于阔筋膜张肌筋膜中线偏外切开, 钝性分离阔筋膜张肌、缝匠肌及股直肌间隙,结扎旋股外侧动脉分支血管, 充分暴关节囊及露骨折端,T 型打开关节囊, 显露股骨颈, 于转子间线处截骨, 取出股骨头及转子间碎骨块。进一步松解关节囊, 由于转子间骨折绝大部分病例在受伤瞬间下肢旋转伴有短外旋肌群附着点骨块撕脱骨折, 所以股骨抬起相对容易,且不需要切断短外旋肌群, 术肢内收外旋, 双尺撬抬起股骨, 前倾角朝股骨髁, 依次扩髓, 试模关节稳定、肢体等长, 植入同品牌同型号远端固定性生物股骨柄, 复位关节, 修复大小转子, 因端外旋肌群附着大转子骨瓣DAA 不需要进一步切断, 故修复更容易、更有效。C 臂透视假体位置及大小转子修复良好, 修复关囊, 逐一缝合术口。见图3~图9。典型病例影像学资料见图10。
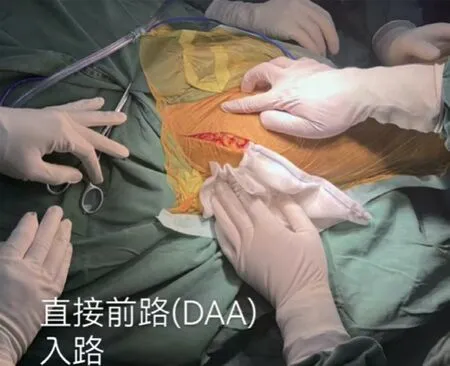
图3 DAA

图4 DAA 切开阔筋膜张肌筋膜
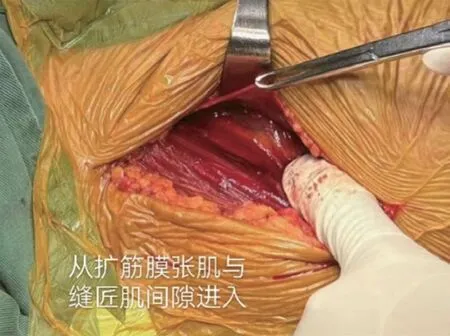
图5 丛阔筋膜张肌与缝匠肌建隙进入

图6 结扎处理旋股外侧动脉分支血管

图7 显露关节囊
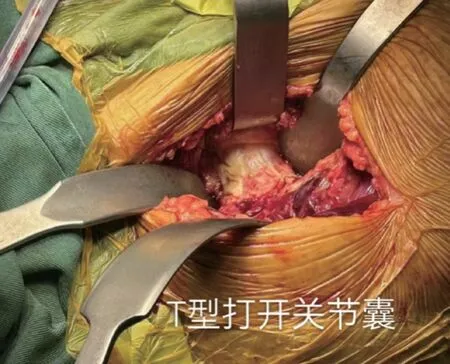
图8 T 型打开关节囊

图9 植入假体柄

图10 89 岁女性右转子间骨折患者经DAA 人工股骨头置换术前术后影像学资料
1.3 观察指标及判定标准 比较两组患者手术相关指标(手术时间、术中失血量、术后下地时间)以及术后各时间段的髋关节功能、疼痛评分。于术后1 周、2 周、1 个月、3 个月及6 个月分别使用Harris 髋关节评分系统(Harris Hip Score, HHS)[6]对患者髋关节功能进行监测, 包含疼痛、功能、畸形和关节活动度4 项指标, 百分制, 分值与髋关节功能恢复状况呈正比。于术后24、72 h 分别使用视觉模拟评分法(visual analogue scale,VAS)对疼痛程度进行评估[7], 0~10 分, 分值与疼痛程度呈正比。
1.4 统计学方法 采用SPSS19.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异有统计学意义
2 结果
2.1 两组患者手术相关指标比较 观察组患者术后下地时间(3.29±1.02)d 短于对照组的(5.74±1.08)d, 且术中失血量(132.64±21.84)ml 少于对照组的(156.75±24.78)ml, 差异有统计学意义(P<0.05);两组患者手术时间相比, 差异无统计学意义(P>0.05)。见表1。
表1 两组患者手术相关指标比较( ±s)
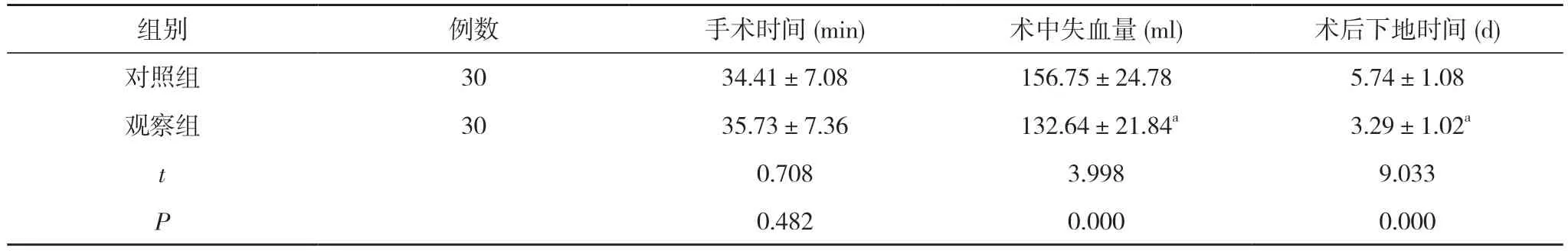
表1 两组患者手术相关指标比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 手术时间(min) 术中失血量(ml) 术后下地时间(d)对照组 30 34.41±7.08 156.75±24.78 5.74±1.08观察组 30 35.73±7.36 132.64±21.84a 3.29±1.02a t 0.708 3.998 9.033 P 0.482 0.000 0.000
2.2 两组患者术后各时间段髋关节功能比较 观察组术后1 周、2 周、1 个月及3 个月髋关节功能评分分别为(67.98±2.04)、(79.67±1.62)、(87.86±1.97)、(92.27±1.31)分, 均高于对照组的(61.54±1.92)、(71.80±2.14)、(85.27±2.24)、(89.78±1.42)分, 差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后各时间段髋关节功能比较( ±s, 分)

表2 两组患者术后各时间段髋关节功能比较( ±s, 分)
注:与对照组比较, aP<0.05
组别 例数 术后1 周 术后2 周 术后1 个月 术后3 个月 术后6 个月对照组 30 61.54±1.92 71.80±2.14 85.27±2.24 89.78±1.42 96.01±1.14观察组 30 67.98±2.04a 79.67±1.62a 87.86±1.97a 92.27±1.31a 96.47±1.30 t 12.591 16.060 4.756 7.059 1.457 P 0.000 0.000 0.000 0.000 0.150
2.3 两组患者术后疼痛评分比较 观察组患者术后24、72 h 疼痛评分分别为(4.01±0.89)、(2.09±0.58)分,均低于对照组的(4.62±0.86)、(2.78±0.52)分, 差异有统计学意义(P<0.05)。见表3。
表3 两组患者术后疼痛评分比较( ±s, 分)

表3 两组患者术后疼痛评分比较( ±s, 分)
注:与对照组比较, aP<0.05
组别 例数 术后24 h 术后72 h对照组 30 4.62±0.86 2.78±0.52观察组 30 4.01±0.89a 2.09±0.58a t 2.700 4.852 P 0.009 0.000
3 讨论
随着医疗技术的进步, 人均寿命显著延长, 但老年骨折患者数量却呈上升趋势。如果患者本身就有骨质疏松症, 那么在受到外力的影响下, 骨头将会丧失其正常的力学性能, 从而导致骨折[8]。高龄患者有一定程度的骨质疏松症, 只要稍有损伤, 就有可能出现股骨粗隆间骨折。传统的非手术疗法, 虽然无需手术, 但是患者必须在床上躺很长时间, 这会导致患者出现血栓等并发症, 严重时会威胁到患者的生命[9]。如果能尽早进行手术治疗, 会有更好的效果, 并且可以让患者在很短的时间内下床活动, 从而降低血栓的几率。
对于股骨转子间骨折, 应选择内固定。然而,有研究表明, 老年股骨转子间骨折的2 年失败率为4.54%~19.23%, 其中年龄大、不稳定性和严重骨质疏松是最主要的原因。因此, 本项目拟在前期研究基础上, 针对老年股骨转子间骨折, 尤其是伴有骨质疏松症的老年粗隆间骨折, 采用人工股骨头置换术, 以减少手术风险。本次研究结果显示, 观察组患者术后下地时间(3.29±1.02)d 短于对照组的(5.74±1.08)d, 且术中失血量(132.64±21.84)ml 少于对照组的(156.75±24.78)ml, 差异有统计学意义(P<0.05);两组患者手术时间相比, 差异无统计学意义(P>0.05)。观察组术后1 周、2 周、1 个月及3 个月髋关节功能评分分别为(67.98±2.04)、(79.67±1.62)、(87.86±1.97)、(92.27±1.31)分, 均高于对照组的(61.54±1.92)、(71.80±2.14)、(85.27±2.24)、(89.78±1.42)分, 差异有统计学意义(P<0.05)。观察组患者术后24、72 h 疼痛评分分别为(4.01±0.89)、(2.09±0.58)分, 均低于对照组的(4.62±0.86)、(2.78±0.52)分, 差异有统计学意义(P<0.05)。目前, 人工关节置换的手术方式主要有后外侧、DAA 等, 前者视野清晰, 操作简单, 便于假体放置, 但由于需要切开至外旋肌群, 易造成臀大肌、关节囊等的损伤, 出血量大,术后并发症多[10-14]。DAA 手术通过缝匠肌/股直肌-阔筋膜张肌间的间隙进行, 可以减少对肌肉、神经和血管等的损伤, 有利于患者的康复。后侧入路对患者的外旋肌群和臀大肌等有损伤, 使患者的术后疼痛加剧, 同时也影响了患者髋关节功能的恢复。与此同时,DAA 具有切口小、不需要分离肌肉、保持关节后外侧支撑结构完整等优点, 有利于术后尽早进行功能训练,提高术后的髋关节功能[15-18]。且可有效避免对髋关节周围的肌肉、神经、血管等组织造成的伤害, 减少了术中出血量, 缓解了术后的疼痛, 降低了并发症的发生率, 有利于术后的康复。另外, DAA 入路不但具有操作简单, 安全等优点, 对基层医院的推广有很大的帮助。
总之, 对于高龄股骨转子间骨折患者开展DAA 人工股骨头置换术具有积极意义, 可有效改善患者髋关节功能, 缓解疼痛程度, 具有良好的推广价值。
