鞍结节脑膜瘤的内镜经鼻及显微镜经颅入路的个体化选择及36例病例总结
2024-05-11高延年周培志吕亮尹森林姜曙
高延年 周培志 吕亮 尹森林 姜曙

【摘要】目的通过分析患者肿瘤形态临床表现及影像资料,为更精准选择手术方案提供依据。方法回顾性分析四川大学华西医院神经外科单医疗组2019年2月—2021年2月经鼻及经颅入路治疗的36例鞍结节脑膜瘤患者资料,结合患者临床特征及国际评分系统,探讨选择手术入路需要分析的因素。结果本组患者中,神经内镜经鼻入路24例,显微镜经颅入路12例,随访时间24~48个月,结合最新的鞍结节脑膜瘤手术入路评分系统及本组诊疗经验进行综合判定,选择不同手术入路。随访均未见复发。结论鞍结节脑膜瘤术前影像学评分有助于个体化选择手术入路,内镜经鼻入路及显微镜经颅入路相互补充,合理选择可全切肿瘤、减少并发症,改善预后。
【关键词】鞍结节脑膜瘤;内镜经鼻蝶入路;经颅入路;并发症
【中图分类号】R739.41;R651【文献标志码】A【文章编号】16727770(2024)02013206
Individualized endoscopic endonasal transsphenoidal and microscopic transcranial approach for tuberculum sellae meningiomas: analysis of 36 cases GAO Yannian, ZHOU Peizhi, LYU Liang, et al. Department of Neurosurgery, West China Hospital Affiliated to Sichuan University, Chengdu 610041, China
Corresponding author: JIANG Shu
Abstract: ObjectiveTo provide a basis for more accurate surgical planning by analyzing the clinical manifestations and imaging data of the patients tumor morphology. MethodsThe data of 36 patients with sellar nodule meningioma treated through nasal and transcranial approaches in the single medical group, Department of Neurosurgery, West China Hospital Affiliated to Sichuan University from February 2019 to February 2021 were analyzed retrospectively. Combining the clinical characteristics of the patients and the international scoring system, this study explores the factors that need to be analyzed when selecting surgical approaches. ResultsAmong all the patients, 24 cases underwent neuroendoscopic transnasal approach and 12 underwent microscopic transcranial approach. The followup period was 2448 months. Based on the latest scoring system for surgical approaches for tuberculum sellar meningioma and diagnostic and treatment experience, different surgical approaches were selected. No recurrence was observed during followup. ConclusionsPreoperative imaging scoring of tuberculum sellae meningiomas are used for individualized selection of surgical approach. The endoscopic endonasal transsphenoidal and microscopic transcranial approaches complement each other, and a reasonable choice can completely resect the tumor, reduce complications, and improve the prognosis.
Key words: tuberculum sellae meningioma; endoscopic endonasal transsphenoidal approach; transcranial approach; complication
鞍結节位于垂体窝和蝶骨平台之间,因视交叉沟及鞍结节对应脑膜区域较小而常把这个区域起源的脑膜瘤统称为鞍结节脑膜瘤,占颅内脑膜瘤总数的5%~10%[1]。侧方颈内动脉及视神经穿行该区域的骨质结构,肿瘤或其“尾征”范围也容易超过颈内动脉和视神经,成为处理肿瘤基底部硬脑膜的主要障碍。随着内镜经鼻扩大入路的拓展,内镜下扩大经蝶入路切除鞍结节脑膜瘤逐步推广[25]。有诸多学者研究经鼻和经颅两个入路切除鞍结节脑膜瘤的差异[67],但较少探讨两个入路的互补性以及入路选择时的基线差异。本研究回顾性分析四川大学华西医院神经外科单医疗组2019年2月—2021年2月收治的36例鞍结节脑膜瘤手术患者的临床资料,综合评价不同入路选择的原则和预后情况,以期为手术入路选择提供更详实的数据支撑。现报告如下。
1资料与方法
1.1一般资料共纳入36例患者,按照不同手术入路分为内镜经鼻组和显微镜经颅组。内镜经鼻组共24例,其中男4例,女20例;年龄26~73岁,平均年龄(58.4±13.4)岁;术后病理均为脑膜瘤(WHO Ⅰ级);视力减退15例,视力减退伴视野缺损14例,单侧视力下降有4例。显微镜经颅组病例12例,其中男4例,女性8例;年龄26~59岁,平均年龄(44.1±12.7)岁;术后病理为脑膜瘤;视力减退伴视野缺损9例,单侧视力下降有4例。所有患者均签署知情同意书。本研究经四川大学华西医院医学伦理委员会审批。
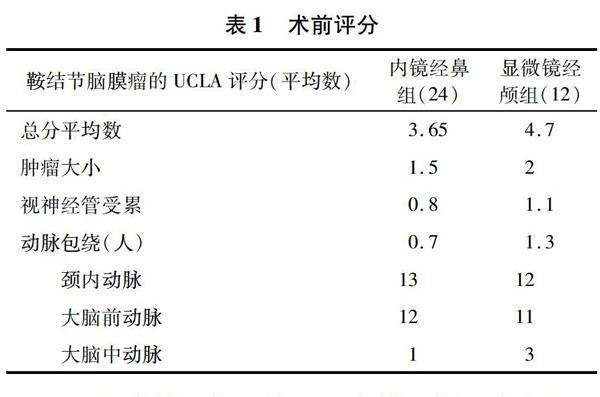
1.2影像学检查患者均行术前及术后蝶鞍区T1、T2、Flair像、T1增强等序列的核磁共振成像(magnetic resonance imaging,MRI)及颅底薄层计算机断层扫描(computer tomography,CT)扫描。MRI主要关注肿瘤大小、基底部宽度(侧方与颈内动脉内侧壁、外侧壁的关系)、肿瘤形态(边界是否光滑)、血管受累及情况(包括颈内动脉、大脑前动脉、大脑中动脉、前交通及穿支等;受累情况包括推挤或包绕)、垂体柄受推挤的方向、视神经管是否受侵等。颅底CT主要了解蝶窦气化、鞍结节及相邻骨质是否增生等骨质细节。对患者肿瘤的术前评估借鉴采用加利福尼亚大学洛杉矶分校(University of California, Los Angeles,UCLA)的Magill等使用的鞍结节脑膜瘤评分表[5]。
1.3手术选择及步骤医疗组同时熟练掌握内镜经鼻颅底手术入路及显微镜下经颅入路手术,因此本组病例手术入路的选择主要结合两个角度入路的优缺点、患者情况等进行综合比较,还结合UCLA的鞍结节脑膜瘤评分系统进行综合评判(表1),并未以研究为目的进行分组。可见显微镜经颅患者的UCLA评分普遍高于内镜经鼻组。
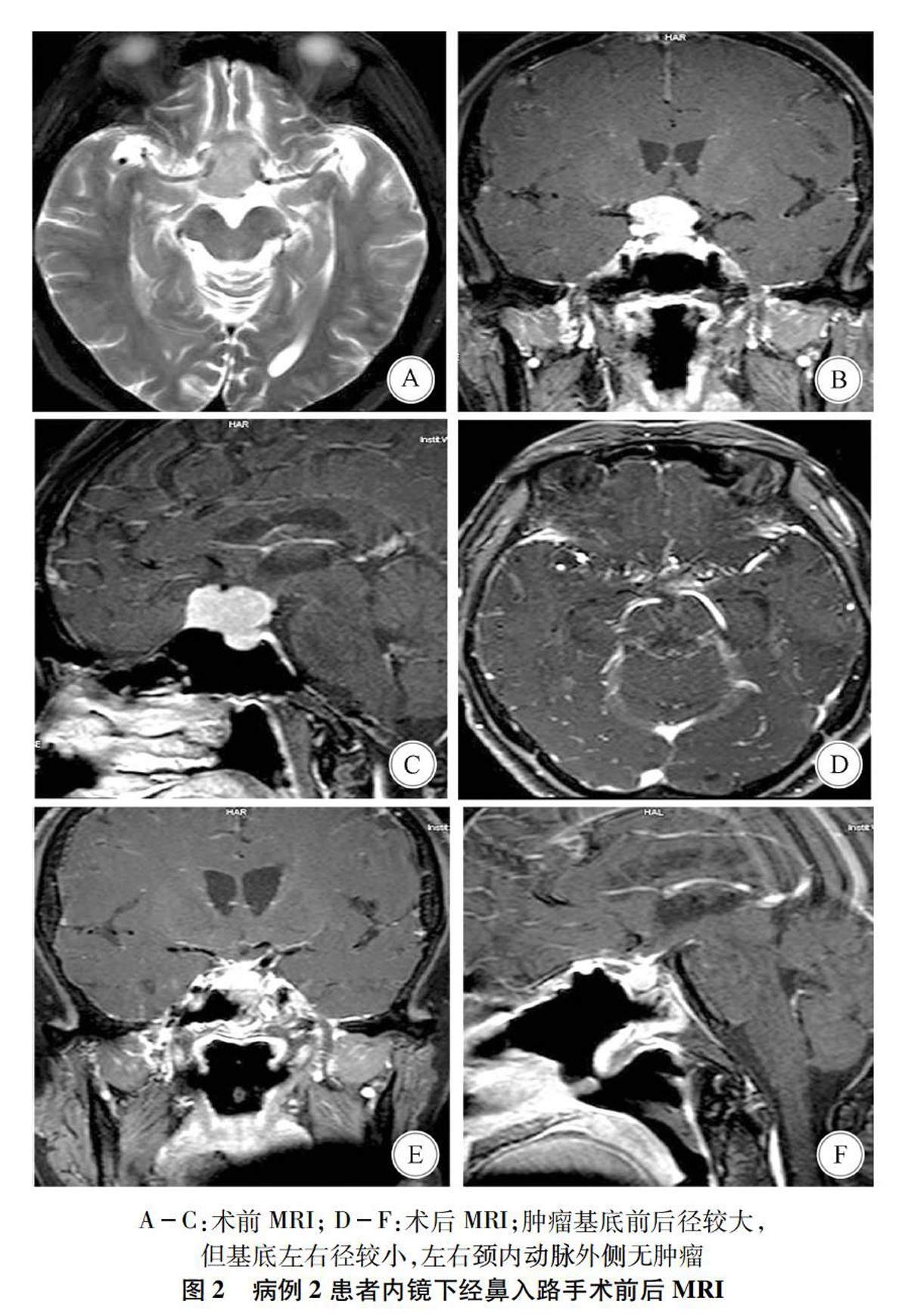
1.3.1内镜经鼻入路内镜经鼻入路主要针对肿瘤基底部未对两侧的颈内动脉形成完全包绕、肿瘤未对大脑前动脉形成广泛360°包绕的病例,手术入路选择原则是能够实现肿瘤各个区域的直视下操作。内镜下经双鼻孔“双人四手”操作,术中充分暴露鞍底、鞍结节及蝶骨平台,结合中床突大小以及骨质是否受累决定是否做“鞍底鞍结节蝶骨平台”原位骨瓣。如患者术前MRI判断肿瘤侵入视神经管或肿瘤明显偏侧,则较早充分磨开视神经管骨质,切开视神经周围脑膜进行视神经管减压。切除肿瘤顺序是先进行减瘤,必要时借助超声吸引器;后解剖肿瘤周边区域,肿瘤粘连血管及视神经处以锐性解剖为主,后切除受累硬脑膜至正常硬脑膜。术中注意寻找蛛网膜界限,保护视神经、大脑前动脉、前交通复合体、回返动脉、垂体上动脉及一些分支血管。颅底重建借助人工硬脑膜置于硬膜下、大腿阔筋膜、原位骨瓣(根据是否受肿瘤侵蚀决定是否使用)、带蒂鼻中隔黏膜瓣进行多层重建,后用碘仿纱条支撑2~3周。术后不常规安置腰大池外引流,鼓励尽早下床活动、加强饮食营养,密切观察是否有颅内感染征象。见图1、2。
1.3.2显微镜经颅入路显微镜经颅入路主要是针对左右基底宽、严重包绕颈内动脉及主要分支的肿瘤,尤其是术前考虑内镜经鼻入路的角度较难到达颈内动脉外侧、视交叉及前交通动脉后上方,容易出现肿瘤实体残留时则考虑经颅手术,主要是体积较大的鞍结节脑膜瘤或向侧方生长为主的肿瘤。手术入路主要是选择跨中线的额底纵裂入路(10例,10/12),少数会根据肿瘤的生长角度和侧方累及范围采取额外侧入路、翼点入路,以期获得更多的鞍上及鞍旁操作角度。不管采取何种经颅入路,手术原则是充分磨平颅底、减少对脑组织的牵拉、充分电凝肿瘤基底部;如术前及术中发现肿瘤侵入视神经管,则在暴露后尽早打开视神经管、充分松解视神经,并充分减瘤后逐步解剖肿瘤边界,对中央颅底区域的受累脑膜尽量剥离、电凝或切除。见图35。
2结果
2.1内镜组在24例患者中,23例患者肿瘤达到Simpson Ⅰ级切除,1例达到Simpson Ⅱ切除;术前视力障碍的15例患者中,14例患者术后视力改善,1例患者术后出现视力下降(术后复查头部CT未见明显出血及手术减压指征,经3个月恢复至优于术前)。1例发生术后脑脊液漏,经腰大池外引流后治愈;2例患者出现颅内感染,经使用抗生素后治愈;无垂体功能下降等并发症,无死亡病例。见表2。
2.2开颅组在12例患者中,9例患者肿瘤达到Simpson Ⅰ级切除,3例达到Simpson Ⅱ级切除,术后视力改善9例,视力无变化3例。无脑脊液漏、颅内感染、垂体功能下降等并发症,无死亡病例。见表2。
3讨论
鞍结节脑膜瘤主要临床表现为头痛及视力、视野的改变,因视神经往往较早受累,为内镜经鼻入路提供了较好的条件。但因肿瘤的生发点及生长方式差异导致该肿瘤的个体化差异亦较大,因此其手术入路的选择争议较大。
术前影像学评估是制定手术计划的最重要依据。蝶鞍区MRI对于了解肿瘤的大小、生长方向及周围血管关系具有重要意义,压脂成像及T2像可评估肿瘤对视神经、视交叉以及视神经管的累及程度[8],术前評估在手术中是否主动行视神经管减压[9]。颅底薄层CT扫描可用于了解鞍结节、视神经管附近的骨质增生及受破坏情况。手术方式的选择则取决于不同手术入路的优劣势。
本研究引用的UCLA鞍结节脑膜瘤评分标准较为实用,通过评分客观评估鞍结节脑膜瘤患者的肿瘤生长情况,帮助术者进行术前多角度评估。本研究中UCLA评分较高的患者更倾向于使用经颅手术方式,这可能与评分较高的肿瘤复杂程度更高相关。两组患者视力改善率均较高,UCLA评分与患者视力预后未见明显相关。可以认为UCLA评分标准对手术方式的选择有指导意义。
传统的鞍结节脑膜瘤手术方式为显微镜经颅入路,最常用的有翼点入路、额底纵裂入路、额下入路等。主要缺点为手术时间较长、视野为管状、脑组织可能会受到一定牵拉[10]。在显微镜视野中,同侧视神经下为盲区,需要适当牵拉血管及神经以暴露肿瘤,操作视角受限。经颅手术的优点在于操作自由度较高,可能会提高肿瘤的全切率[11],尤其对于血管或神经受包绕情况较重的肿瘤,经颅可以对肿瘤及相关血管进行充分解剖和松解,经鼻内镜手术治疗效果可能不理想。内镜下经鼻入路从腹侧角度操作,更直接处理肿瘤基底部,且在处理顺序上是先处理肿瘤为主,后进行边界的解剖,从而避免反复牵拉视神经及垂体上动脉等小血管,降低损伤周围神经血管的概率。在暴露肿瘤的同时,还可以切除肿瘤侵及的骨质及脑膜,尽力做到Simpson Ⅰ级切除,术后恢复快。同时内镜抵近观察的优势可以让术者更清晰地观察到肿瘤及邻近血管神经,减少显微镜下切除肿瘤时可能存在的盲区操作。内镜手术的另一个优点是提供了较为灵活的操作空间,可以提高肿瘤的全切率[12],中线操作能更好地防止损伤视神经[13],降低术后并发症发生率[9,1415]。手术医生的熟练操作和对适应证的严格把握,可使内镜下扩大经蝶手术的疗效较好[16]。本研究中,患者视力恢复较好,且大部分患者没有出现术后并发症,出现术后并发症的患者症状也较轻,可以说明内镜手术的安全性和可靠性,与文献报道结果一致。
鞍結节脑膜瘤手术的首要目的是改善视力[13],多数鞍结节脑膜瘤较早引起视力障碍。针对鞍结节脑膜瘤选择何种手术方式,取决于肿瘤毗邻的解剖关系及神经内镜的技术经验[1718]。鞍结节脑膜瘤的手术入路选择主要取决于肿瘤与周围血管、神经的关系,相对于肿瘤大小,肿瘤的形态尤其是肿瘤基底部的范围对于手术方式的选择更为重要。如果肿瘤前后纵向延伸,基底部较窄,肿瘤对两侧颈内动脉和视神经等的包绕程度低,与周围脑组织分界较明显的病例,即便肿瘤体积较大,也可以考虑内镜下手术,通过前后轴的扩大入路获得视野和操作空间,最终可达到比较理想的手术效果。如肿瘤基底部两侧较宽,向颈内动脉、大脑前动脉复合体、视神经外侧或背侧延伸,内镜下较难分离解剖肿瘤组织,存在视野盲区,手术安全性会受影响。
有文献报道,对于侵入到视神经管中的肿瘤,内镜手术的预后一般要好于开颅手术[19],因为内镜经腹侧入路可更直接、安全地打开视神经管的腹侧、内侧。相对而言,经颅入路行视神经管减压的操作角度有限,因肿瘤通常会压迫视神经,使视神经通常在视交叉池处向外上移位。但对于肿瘤基底较宽且位于视神经管背侧肿瘤较多时,则经颅角度减压更为直接,对视力的恢复有着积极意义。
本研究在针对鞍结节脑膜瘤选择手术方式时,将肿瘤与血管(主要是颈内动脉、大脑前动脉、前交通动脉)的推挤和包绕程度作为最关键的术前评估指标,尤其是因颈内动脉更靠近颅底,为了降低手术风险和复发率,对于包绕颈内动脉超过1/2直径的优先选择经颅入路,而对于上方有一定包绕大脑前动脉和前交通动脉的病例,同样慎重考虑是否经鼻手术。本研究中,有1例肿瘤包绕前交通及双侧Heubner回返动脉,但因位置在中线方向,可进行内镜经鼻角度的解剖分离,并实现肿瘤全切。因此对于血管被包绕的病例,术前仔细评估是否可获得直线操作角度,可很大程度上保证手术操作按术前计划进行。
鞍区肿瘤术后常见并发症为尿崩,但本组病例未见尿崩症,这可能得益于对于肿瘤周边蛛网膜、垂体后叶、垂体柄和垂体血供的良好保护。术中操作肿瘤周边时尽量减少电凝器的使用,除了可减少热辐射损伤外,还可以减少因电凝引起的蛛网膜界限粘连。另外,内镜经鼻手术还可减少对于脑组织的干扰以及癫痫等并发症[20]。
手术入路需要个体化选择,内镜经鼻入路与显微镜经颅入路互为补充,最终目标是以最少并发症的前提下实现最大程度肿瘤切除。鞍结节脑膜瘤的手术入路的选择,除取决于肿瘤的大小、形状外,肿瘤与视神经、视神经管及大脑前动脉之间关系更为重要,合理的术前评估是选择手术方式的关键。当然对于体积较大的肿瘤,较早经鼻电凝肿瘤基底部较少肿瘤血供后,通过借助超声吸引器或者低温等离子吸引器可在安全区域内充分减瘤,可在一定程度上减少手术风险和操作难度。
综上所述,本研究通过术前评估患者肿瘤与颈内动脉及分支、视神经、视神经管等的关系,客观选择手术入路,充分利用内镜经鼻及显微镜经颅入路的各自优势,相互补充,个性化选择手术方案可使患者获得良好预后。
利益冲突:所有作者均声明不存在利益冲突。
[参 考 文 献]
[1]Echalier EL,Subramanian PS.Meningiomas of the planum sphenoidale and tuberculum sella[J].J Neurol Surg B Skull Base,2021,82(1):7280.
[2]Magill ST,Schwartz TH,Couldwell WT,et al.International tuberculum sellae meningioma study:surgical outcomes and management trends[J].Neurosurgery,2023,93(6):12591270.
[3]Marx S,Clemens S,Schroeder HWS.The value of endoscope assistance during transcranial surgery for tuberculum sellae meningiomas[J].J Neurosurg,2018,128(1):3239.
[4]Zoli M,Guaraldi F,Pasquini E,et al.The endoscopic endonasal management of anterior skull base meningiomas[J].J Neurol Surg B Skull Base,2018,79(Suppl 4):S300S310.
[5]Magill ST,Morshed RA,Lucas CH G,et al.Tuberculum sellae meningiomas:grading scale to assess surgical outcomes using the transcranial versus transsphenoidal approach[J].Neurosurg Focus,2018,44(4):E9.
[6]Turel MK,Tsermoulas G,YassinKassab A,et al.Tuberculum sellae meningiomas:a systematic review of transcranial approaches in the endoscopic era[J].J Neurosurg Sci,2019,63(2):200215.
[7]Kim YJ,Moon KS,Jang WY,et al.Contralateral subfrontal approach for tuberculum sellae meningioma:techniques and clinical outcomes[J].J Neurosurg,2022,138(3):598609.
[8]Nanda A,Patra DP,Savardekar AR,et al.Surgery of tuberculum sellae meningioma:a technical purview on pterional approach[J].J Neurol Surg B Skull Base,2018,79(Suppl 3):S265S266.
[9]Magill ST,Schwartz TH,Couldwell WT,et al.International tuberculum sellae meningioma study:preoperative grading scale to predict outcomes and propensitymatched outcomes by endonasal versus transcranial approach[J].Neurosurgery,2023,93(6):12711284.
[10]Kong DS,Hong CK,Hong SD,et al.Selection of endoscopic or transcranial surgery for tuberculum sellae meningiomas according to specific anatomical features:a retrospective multicenter analysis (KOSEN002)[J].J Neurosurg,2018,130(3):838847.
[11]Lin PW,You W,Guo AS,et al.Efficiency and safety of optic canal unroofing in tuberculum sellae meningiomas:a metaanalysis and systematic review[J].Neurosurg Rev,2023,46(1):240.
[12]Jean WC.Multimodality,multidirectional resection of craniopharyngioma:versatility in alternating the principal and auxiliary surgical corridors and visualization modalities[J].World Neurosurg,2017,102:376382.
[13]Voznyak O,Lytvynenko A,Maydannyk O,et al.Tuberculum sellae meningioma surgery:visual outcomes and surgical aspects of contralateral approach[J].Neurosurg Rev,2021,44(2):9951001.
[14]劉元钦,张荣伟,刘建民,等.眉弓上锁孔入路治疗鞍结节脑膜瘤[J].临床神经外科杂志,2016(2):142144.
[15]王宇,刘志远,章佳跃,等.神经内镜经双侧鼻中隔黏膜下入路治疗垂体腺瘤的疗效分析 [J].临床神经外科杂志,2022,19(3):306311.
[16]Cavallo LM,Solari D,dAvella E,et al.Endoscopic endonasal approach for tuberculum sellae meningioma:2dimensional operative video[J].Oper Neurosurg (Hagerstown),2023,25(5):e273.
[17]郭红梅,杭伟,刘钢,等.内镜经鼻入路切除鞍区肿瘤的临床分析[J].临床耳鼻咽喉头颈外科杂志,2018,32(22):17351739.
[18]李强,贾艳飞,杨虎,等.神经内镜下经鼻扩大入路切除鞍结节脑膜瘤的临床研究[J].中国耳鼻咽喉头颈外科,2023,30(2):8992.
[19]Das KK,Singh K,Mehrotra A,et al.Contralateral supraorbital eyebrow approach for tuberculum sellae meningioma[J].Acta Neurochir (Wien),2023,165(10):29252929.
[20]续岭,谢明国,孙飞吉,等.神经内镜经鼻蝶入路和经颅内镜眶上外侧入路切除鞍结节脑膜瘤[J].临床神经外科杂志,2020,17(3):268272.
