Pipeline治疗椎-基底动脉未破裂夹层动脉瘤疗效分析
2024-05-10陈宏祥杨芳宇赵玉龙刘佳明杜舜尧唐一淳范泽政
陈宏祥, 杨芳宇, 赵玉龙, 刘佳明, 杜舜尧, 唐一淳, 范泽政, 高 旭
北部战区总医院 神经外科,辽宁 沈阳 110016
颅内后循环动脉瘤约占颅内动脉瘤的3.8%~15.0%,相较于前循环动脉瘤,后循环动脉瘤破裂具有更高的致残、致死率[1-3]。夹层动脉瘤是由内弹性层破裂引起的脑血管病变的罕见类型,是指大脑动脉内膜与中膜之间或中膜与外膜之间的病理夹层,导致动脉壁膨胀和动脉瘤样扩张。Pipeline血流导向装置(Pipeline embolization device,PED)是国内广泛使用的一种旨在重建载瘤动脉和闭塞复杂动脉瘤的装置[4-5]。目前,PED治疗未破裂椎基底动脉夹层动脉瘤的经验仍然有限。本研究旨在评估PED治疗椎-基底动脉夹层动脉瘤的安全性和有效性,并探讨影响动脉瘤完全愈合的相关因素。现报道如下。
1 对象与方法
1.1 研究对象 选取自2019年3月至2023年3月于北部战区总医院神经外科行PED治疗的31例椎-基底动脉夹层动脉瘤患者为研究对象。纳入标准:(1)数字减影血管造影(digital subtraction angiography,DSA)诊断为椎-基底动脉夹层动脉瘤;(2)临床及随访资料完整;(3)接受PED行血管内治疗;(4)无严重肝肾功能不全。排除标准:(1)夹层动脉瘤破裂致蛛网膜下腔出血;(2)恶性肿瘤;(3)随访期间因非责任病灶死亡。本研究经医院伦理委员会批准。所有研究对象均对本研究知情同意。
1.2 资料收集 收集患者的基线资料(性别、年龄、吸烟史、饮酒史、冠心病、糖尿病、高血压)和临床数据[临床症状、动脉瘤大小、动脉瘤数目、位置、出院改良Rankin量表(modified Rankin scale,mRS)评分、治疗方式、围术期并发症、随访数据等]。
1.3 围术期管理 (1)术前管理:术前严格控制患者的血压、血糖,并完善实验室指标检查、心功能检查及CYP2C19基因检测,根据CYP2C19基因检测结果,术前给予患者3~5 d双抗治疗[阿司匹林100 mg(每日1次)+硫酸氢氯吡格雷片75 mg(每日1次)或阿司匹林100 mg(每日1次)+替格瑞洛片45 mg(每日2次)]。(2)术后管理:术后严密控制患者的血压、血糖,继续给予双抗治疗(口服3~6个月双抗,若未见明显皮肤淤青、出血点,建议阿司匹林长期口服),静脉续滴80 mg甲泼尼龙注射液,每日1次。
1.4 手术方法 根据患者术前的DSA检查结果,选取合适规格的PED支架,全身麻醉,经股动脉穿刺置入6F或8F鞘管,导引导管均置入患侧椎动脉段V2段,全身肝素化,导引导管及微导管内持续加压滴注肝素氯化钠溶液。将支架微导管置入动脉瘤远端载瘤动脉,将弹簧圈输送微导管置入夹层动脉瘤瘤体内,选用适当规格弹簧圈填塞动脉瘤,达到致密或基本致密填塞,填塞过程中,释放支架覆盖动脉瘤瘤颈及夹层瓣重建病变动脉,对于夹层长度无法单支架覆盖的采取多支架叠瓦式或重叠式释放,力求全程覆盖动脉瘤颈及夹层部位。
1.5 随访及疗效评估 术中DSA示动脉瘤破裂或急性血栓形成记为发生术中并发症;出院时用mRS评分评估,mRS评分0~1分为预后良好,mRS评分≥2分或随访期间出现责任血管缺血性事件为术后并发症产生。患者出院后,门诊每3个月随访1次;6~12个月行DSA检查有无动脉瘤复发。随访6~12个月,术前及术后均通过DSA影像观察动脉瘤愈合程度,对DSA影像采用O‘Kelly-Marotta(OKM)分级量表进行评估(动脉瘤瘤体显影>95%为A级;5%≤动脉瘤瘤体显影≤95%为B级;动脉瘤瘤颈残余<5%为C级;动脉瘤完全愈合为D级。其中,D级为完全愈合,A、B、C级为不完全愈合),并根据动脉瘤是否完全愈合将患者分为完全愈合组与不完全愈合组。
2 结果
2.1 血管内治疗情况 所有患者均顺利完成手术,其中,单用PED栓塞17例(54.8%),PED+弹簧圈栓塞14例(45.2%)。术后即刻造影OKM分级,其中,OKM C级12例(38.7%),OKM B级14例(45.2%),OKM A级5例(16.1%)。观察患者出院时mRS评分,其中,预后良好28例(90.3%)。
2.2 围术期及术后远期并发症情况 缺血性并发症共发生4例(12.9%),其中,围术期发生缺血性并发症2例(6.5%),均为急性血栓形成,均予以溶栓或取栓处理,术后恢复尚可,术后远期发生缺血并发症2例(6.5%);出血性并发症共发生1例(3.2%),为术中动脉瘤破裂。
2.3 随访期间动脉瘤复发情况 随访平均时间为6个月,所有患者均未见明显夹层动脉瘤复发迹象;5~12个月DSA术后OKM分级,其中,OKM D级21例(67.7%),OKM C级5例(16.1%),OKM B级5例(16.1%)。典型病例见图1、2。
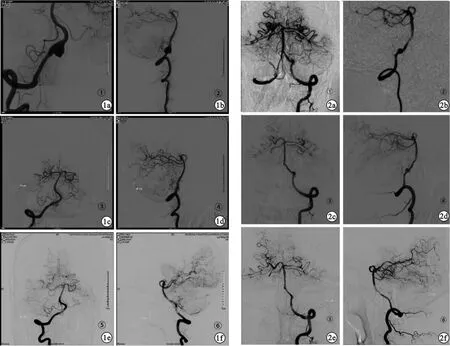
图1 椎动脉V4段夹层动脉瘤弹簧圈栓塞+PED植入(a、b.术前椎动脉V4段夹层动脉瘤正侧位造影;c、d.术后即刻动脉瘤正侧位造影;e、f.术后6个月复查正侧位造影) 图2 椎动脉V4段夹层动脉瘤单纯PED植入(a、b.术前椎动脉V4段夹层动脉瘤正侧位造影;c、d.术后即刻动脉瘤正侧位造影;e、f.术后6个月复查正侧位造影)
2.4 动脉瘤完全愈合的影响因素分析 随访患者中,动脉瘤完全愈合21例设为完全愈合组,不完全愈合10例设为不完全愈合组。单因素分析显示,完全愈合组和不完全愈合组的有无填圈及有无造影剂滞留静脉期患者比例比较,差异均有统计学意义(P<0.05)。见表1。进一步将单因素分析P<0.05的影响因素纳入多因素分析,结果显示,填圈和造影剂滞留静脉期均为促使动脉瘤完全愈合的影响因素(P<0.05)。见表2。
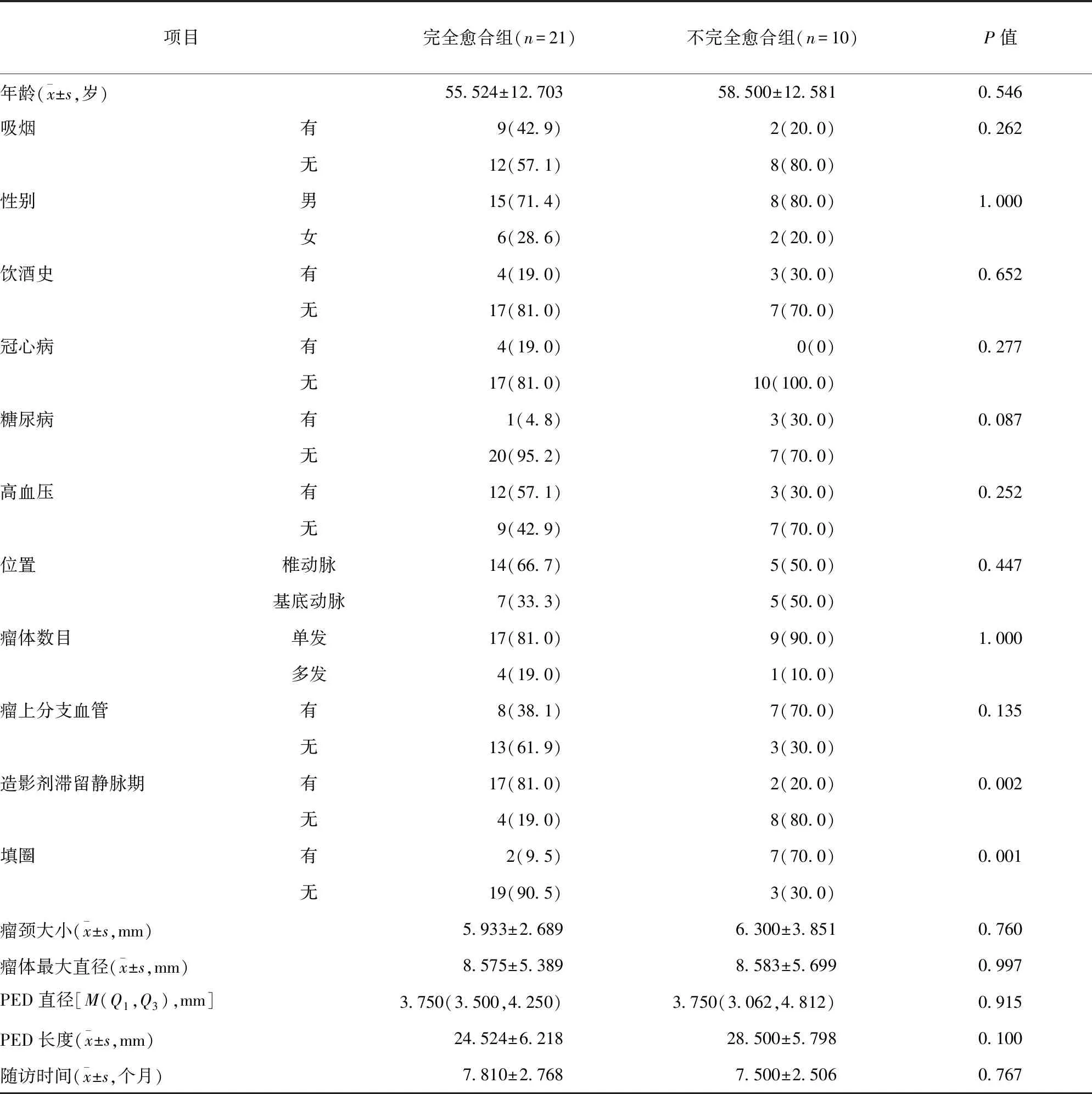
表1 动脉瘤完全愈合单因素分析/例(百分率/%)
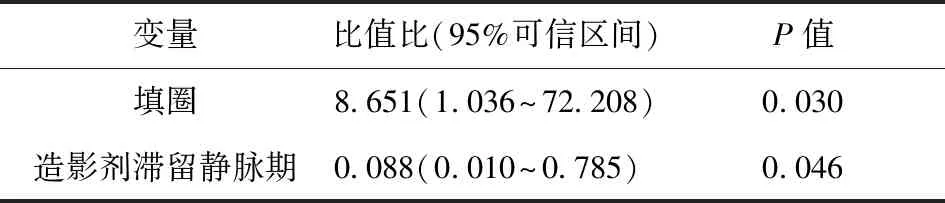
表2 动脉瘤完全愈合多因素分析
3 讨论
颅内夹层动脉瘤是指颅内动脉由于先天性因素、血流动力学改变等导致血管壁内膜损伤,血液经破裂口在血管壁之间积聚而形成血肿,向内使管腔狭窄、闭塞,向外形成血管壁的凸起,从而影响动脉管腔内血流正常流动。颅内夹层动脉瘤主要发生在颅内动脉的后循环,虽然发病率相对较低,但是病死率和致残率较高,发病群体年轻化,平均发病年龄约30岁,男性居多。此外,部分未破裂颅内夹层动脉瘤缺乏特异性临床表现,诊断困难[6],从而影响早期治疗和精准诊治。脑血管造影是诊断颅内夹层动脉瘤的“金标准”[7]。后循环夹层动脉瘤的治疗方式包括传统的保守治疗和血管内治疗,考虑到后循环动脉的重要解剖结构,显微外科治疗方式很少被采用。有研究报道,未破裂椎基底动脉夹层通常不是侵袭性的,有自发性血管愈合的可能,可采用保守治疗[8],但如果夹层部位增大或动脉瘤样扩张、血管狭窄或闭塞而导致脑缺血性症状发生率较高,应考虑早期行血管内治疗。血管内治疗策略可分为解构(牺牲载瘤动脉)和重建(保留载瘤动脉)两种技术,前者包括载瘤动脉的近端闭塞和载瘤动脉的解剖节段的内部弹簧圈栓塞;后者包括双支架置入术、血流导向装置置入术和支架辅助弹簧圈栓塞术[7, 9-10]。
初期的血管内治疗常使用弹簧圈栓塞或支架辅助弹簧圈栓塞,随着血流导向装置的上市,目前,夹层动脉瘤更倾向于用血流导向装置来治疗[11]。与传统的显微外科技术比较,血流导向装置最近成为一种流行且有希望的颅内动脉瘤血管内治疗方法。PED在设计上由紧密编织的铬钴镍合金组成,具有高金属覆盖率、低孔率的优点。PED在治疗夹层动脉瘤的理念上相较于传统理念有所不同,旨在重建载瘤动脉,重新引导沿载瘤动脉正常路线的血流,显著改变动脉瘤与载瘤动脉的动态血流交换,从而创造有利于血栓形成的瘤内环境,在动脉瘤血栓形成后的基础上,支架通过新内膜过度生长的过程逐渐融入载瘤动脉,从而一个连续的、均匀的组织层将动脉瘤颈部缺损近端和远端的正常载瘤动脉段结合在一起,完成血管腔内重建过程[12-13]。
既往有研究报道,真性动脉瘤术后复发率较低的原因是其瘤体及瘤颈均被致密栓塞,栓塞后血流动力学对于动脉瘤冲击减低,远期复发率较低,夹层动脉瘤发病机制特殊,其夹层瓣单向阀门效应导致如果夹层瓣输入端支撑力不足,少量的血流输入后即可引起动脉瘤颈复发[14-15],因此,减少夹层动脉瘤复发的关键因素在于封闭夹层瓣的输入端,从而达到致密栓塞。既往单中心研究中单支架辅助弹簧圈栓塞患者复发例数较多,可能由于单支架并无法给予夹层瓣充分的支撑力修复夹层血管,而使用多支架以套叠或叠瓦式释放仅增加了覆盖长度,并未明显增加对夹层瓣输入输出端的径向支撑力,两者复发率无明显差异[10]。而血流导向装置原理为改变血流动力学方向,使支架内膜化后达到血管重建的效果,可以从最大程度上降低输入瓣血流冲击,复发率低。本研究结果也表明,选用PED治疗夹层动脉瘤,随访平均时间为6个月,所有患者均未见明显夹层动脉瘤复发迹象。
本研究中围术期内发生缺血并发症4例,出血并发症1例,与以往报道基本相当[1]。其中,缺血并发症中1例为术后1 h后支架内形成急性血栓,急诊溶栓,患者预后良好,本例患者病变位置在椎-基底动脉汇合部,手术时PED支架远端锚定在基底动脉近端,支架近端放置在同侧椎动脉V4段,考虑到椎-基底动脉汇合部位置特殊,本例患者双侧椎动脉均势供血,怀疑双侧椎动脉形成竞争血流,对侧椎动脉冲击造成支架内血栓形成,因此,对于夹层动脉瘤位置处于椎-基底动脉汇合部的并且双侧椎动脉均势供血的,是否考虑闭合对侧椎动脉值得进一步研究。其中,发生出血性并发症1例为瘤体破裂患者,经脱水降颅压等治疗后,出院时未遗留临床症状,考虑出血与术后血压波动相关[16]。因此,患者血压控制也是围术期中值得重视的。
本研究结果发现,随访患者中,动脉瘤完全愈合21例设为完全愈合组,不完全愈合10例设为不完全愈合组;单因素分析显示,完全愈合组和不完全愈合组的有无填圈及有无造影剂滞留静脉期患者比例比较,差异均有统计学意义(P<0.05);进一步多因素分析果显示,填圈和造影剂滞留静脉期均为促使动脉瘤完全愈合的影响因素(P<0.05)。这提示,在后循环动脉瘤中使用PED结合弹簧圈进行治疗更有助于动脉瘤完全愈合。
本研究存在以下不足,为单中心回顾性研究,存在患者例数偏少、随访时间较短等局限性,远期疗效仍待随访观察,仍需多中心、大样本、前瞻性的研究进一步验证。
综上所述,对于后循环夹层动脉瘤,PED治疗的动脉瘤闭塞率较高,效果良好,但术后并发症不容忽视,临床应注意防治,结合弹簧圈治疗更有利于动脉瘤的愈合。
