重症监护室先天性心脏病患儿术后呼吸机撤机失败的影响因素分析
2024-05-05杨蕊蕊赵璐璐
杨蕊蕊, 赵璐璐
(1 郑州大学附属儿童医院/河南省儿童医院/郑州儿童医院儿科, 河南 郑州 450018;2 郑州市第七人民医院神经内科, 河南 郑州 450048)
先天性心脏病患儿异常或改变的心脏解剖结构不仅影响心血管系统, 还可能降低应对全身性损伤的能力, 故患儿一旦确诊需及时采取积极措施进行治疗。 机械通气在先天性心脏病患儿手术治疗中具有重要作用, 但长期应用将增加肺功能、 心功能负担, 不利于患儿术后恢复, 应尽早撤离[1]。 因儿童的气道直径小, 肋间肌发育相对不成熟, 肌力较弱, 会增加气道的阻力, 影响呼吸能力, 导致呼吸机撤机失败, 而撤机失败会增加患儿并发症发生率[2]。 为此, 本研究分析重症监护室 (ICU)先天性心脏病患儿术后呼吸机撤机失败的相关影响因素。
1 资料与方法
1.1 一般资料回顾性分析2022 年1 月至2023 年1 月128 例ICU 先天性心脏病手术患儿的临床资料。 纳入标准: 心脏彩超、超声心动图确诊为先天性心脏病; 完成心内直视手术; 上机时间>12 h; 家长自愿签署知情同意书。 排除标准: 过敏体质患儿; 术后未撤机前病死患儿。
1.2 方法
1.2.1 基线资料收集 采用医院自制调查问卷收集先天性心脏病患儿的基本资料, 包括性别、 年龄、 体质量、 先天性心脏病类型 [单纯型 (包括动脉导管未闭、 房间隔缺损、 室间隔缺损)、复杂型 (包括大动脉转位、 法洛四联征)]、 术前改良婴儿心衰分级评分 (Ross 评分)、 先天性心脏病手术风险分级、 合并气道畸形、 术前机械通气、 撤机前机械通气时间、 主动脉阻断时间、 体外循环 (CPB) 时间。 改良Ross 评分: 对呼吸次数、 出汗等进行计分, 0 ~12 分, 评分越高即心力衰竭程度越严重。
1.2.2 呼吸机撤机失败评估标准 呼吸机撤机失败评估: 呼吸机撤离72 h 内, 患儿无法维持正常的氧合及通气, 需要再次上机为撤机失败, 其中上机指征: ①伴随心跳骤停、 低心排综合征等造成血流动力学不稳; ②出现低氧血症、 高碳酸血症, 造成呼吸困难; ③喉头水肿造成上呼吸道梗阻。
1.3 观察指标①呼吸机撤机失败发生情况。 ②呼吸机撤机失败的单因素分析。 ③呼吸机撤机失败的多因素分析。
1.4 统计学处理采用SPSS 24.0 软件处理数据。 计量资料以表示, 采用t 检验; 计数资料以%表示, 采用χ2检验; 多因素分析采用Logistic 回归分析。 P <0.05 为差异有统计学意义。
2 结果
2.1 呼吸机撤机失败发生情况128 例ICU 先天性心脏病患儿术后24 例发生呼吸机撤机失败, 发生率为18.75% (24/128)。
2.2 ICU 先天性心脏病患儿术后呼吸机撤机失败的单因素分析结果呼吸机撤机失败患儿的术前改良Ross 评分高于撤机成功患儿, CPB 时间长于撤机成功患儿, 合并气道畸形、 撤机前机械通气时间>7d 占比高于撤机成功患儿 (P <0.05)。 见表1。
表1 ICU 先天性心脏病患儿术后呼吸机撤机失败的单因素分析[n (%), ]

表1 ICU 先天性心脏病患儿术后呼吸机撤机失败的单因素分析[n (%), ]
?
2.3 ICU 先天性心脏病患儿术后呼吸机撤机失败的多因素分析结果Logistic 回归分析结果显示, 术前改良Ross 评分高、 合并气道畸形、 撤机前机械通气时间>7 d、 CPB 时间长是ICU 先天性心脏病患儿术后呼吸机撤机失败的影响因素 (OR>1, P <0.05)。 见表2。
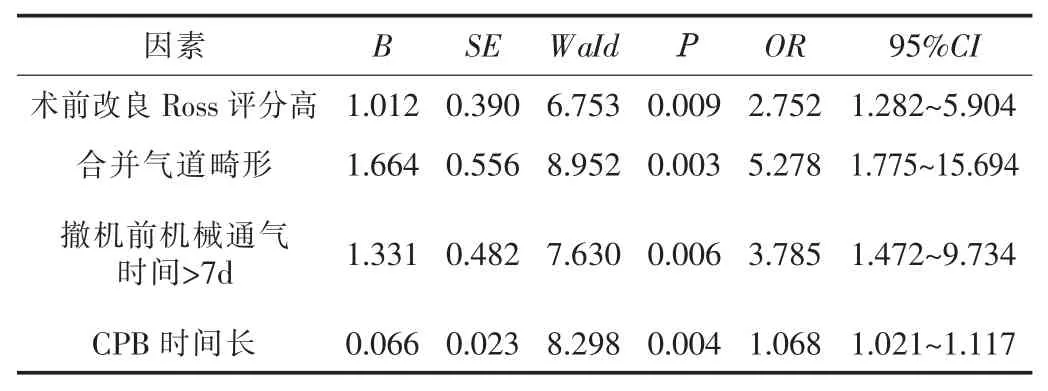
表2 ICU 先天性心脏病患儿术后呼吸机撤机失败的多因素Logistic 回归分析
3 讨论
先天性心脏病是新生儿最常见的先天性异常, 包括单心室心脏、 大动脉转位、 主动脉弓异常等, 部分患儿出生后不久就需要进行体外循环心脏手术。 然而, 由于手术后呼吸机撤机失败率较高, 易造成紧急插管损害气道、 呼吸机相关并发症增加等问题[3]。 因此, 及时明确影响ICU 先天性心脏病患儿术后呼吸机撤机失败的相关因素, 并进行针对性干预对改善患儿预后具有重要意义。
本研究结果显示, 128 例ICU 先天性心脏病患儿术后呼吸机撤机失败发生率为18.75% (24/128), 提示患儿术后存在呼吸机撤机失败的发生风险。 进一步经单因素和多因素Logistic回归分析结果显示, 术前改良Ross 评分高、 合并气道畸形、撤机前机械通气时间>7 d、 CPB 时间长是ICU 先天性心脏病患儿术后呼吸机撤机失败的影响因素。 逐项分析原因如下: 改良Ross 评分高的患儿心功能较低, 心脏负荷较重, 心输出量低,在一定程度上影响呼吸, 对术后撤机产生负面影响。 气道畸形的儿童通过手术治疗可减轻气管狭窄、 软化, 但难以在短期内完全得到缓解, 因此在撤机后仍存在呼吸道阻力高的问题, 加之患儿心功能较低, 术后撤机失败风险较高[4]。 机械通气时间较长会增加呼吸机依赖性, 降低患儿的营养状态, 同时需要长时间的镇痛和镇静可能会引起呼吸抑制和呼吸机相关并发症,造成患儿撤机失败[5]。 CPB 是一种控制性休克状态, 长期CPB可加重由血液-循环表面接触和非脉动流引起的全身炎性反应综合征, 激活补体, 释放内毒素, 造成白细胞黏附分子和一氧化氮、 氧自由基表达增加, 导致肺功能损伤等[6]; 另外, CPB时间长会造成机体代谢紊乱、 缺氧、 肺不张、 水电解质失衡、毛细血管通透性增加, 对重症监护室患儿心脏的早期术后进程产生负面影响, 不利于术后撤机。
综上所述, 重症监护室先天性心脏病患儿术后存在呼吸机撤机失败发生风险, 撤机失败与患儿术前改良Ross 评分高、合并气道畸形、 撤机前机械通气时间>7 d、 CPB 时间长有关。
