免打结抗菌倒刺线在肥胖患者颈后路手术切口缝合中的有效性及安全性
2024-04-19漆伟张大伟张扬雷伟马田成姬宇飞
漆伟,张大伟,张扬,雷伟,马田成,姬宇飞
颈后路减压融合内固定术是目前临床上常用的手术方式[1],主要运用于颈椎后纵韧带骨化症、脊髓型颈椎病及颈椎骨折等颈椎退行性变或颈髓损伤的治疗,其效果已被广泛认可。随着医学技术的进步与发展,人们的关注点已不仅局限于手术治疗的效果,而更加注重手术切口愈合的成功率和美观性[2],特别是肥胖人群增加了手术操作的难度,导致更高的切口并发症发生率、浅表和深部感染率、再手术率[3-6]。因此,颈后路手术切口的缝合质量必须引起临床医师的重视。以往在临床上通常采用慕丝线进行常规缝合,该传统缝合材料存在着一些问题:①组织相容性差,易引起过敏反应;②强度及韧性不足,组织液浸泡后易断裂;③不可吸收,会产生排异反应;④缝合时间较长间接增加手术时间等。近些年,缝线已从普通慕丝线发展为各种人工合成的可吸收线[7],可吸收线家族又诞生出免打结抗菌倒刺线,这种新型的外科缝线已广泛运用于骨关节外科[8-10]、妇科[11-12]、胃肠外科[13-14]、肝胆外科[15-16]等领域。目前,免打结抗菌倒刺线在肥胖患者颈后路手术切口中的报道鲜见。本研究从围手术期、随访数据两方面与普通慕丝线进行详细对比,全面评价免打结抗菌倒刺线在肥胖患者颈后路手术切口缝合中的有效性及安全性,为其在颈后路手术中的大范围临床运用提供依据。
1 资料与方法
1.1 临床资料
纳入标准:①年龄45~65 岁;②确诊为C3~C7 多节段脊髓型颈椎病或颈椎管狭窄症,需要行颈后路手术;③无手术禁忌证;④体重指数(body mass index, BMI)≥28 kg/m2[17-19]。排除标准:①合并恶性肿瘤及正在进行放化疗治疗的患者;②皮肤病史及颈后皮肤损伤或缺损患者;③免疫系统疾病史患者;④血液疾病史者;⑤严重过敏体质者;⑥术前1 周内有感冒、发热、外伤或其他感染情况者;⑦传染性疾病患者;⑧精神病或不能配合随访者。
选取2021年1月至2022年12月中国人民解放军空军军医大学西京医院骨科收治的需要接受颈后路手术的肥胖患者92例,2021年采用普通慕丝线缝合手术切口,入院的53例患者作为常规缝合组;2022年开始采用免打结抗菌倒刺线进行手术切口缝合,入院的39 例患者作为倒刺线缝合组。患者术前均行血常规、红细胞沉降率及C反应蛋白检查无异常。两组患者的性别、年龄、BMI、糖尿病史、高血压史、吸烟史、疾病分类和手术节段比较差异均无统计学意义(P>0.05,表1),存在可比性。
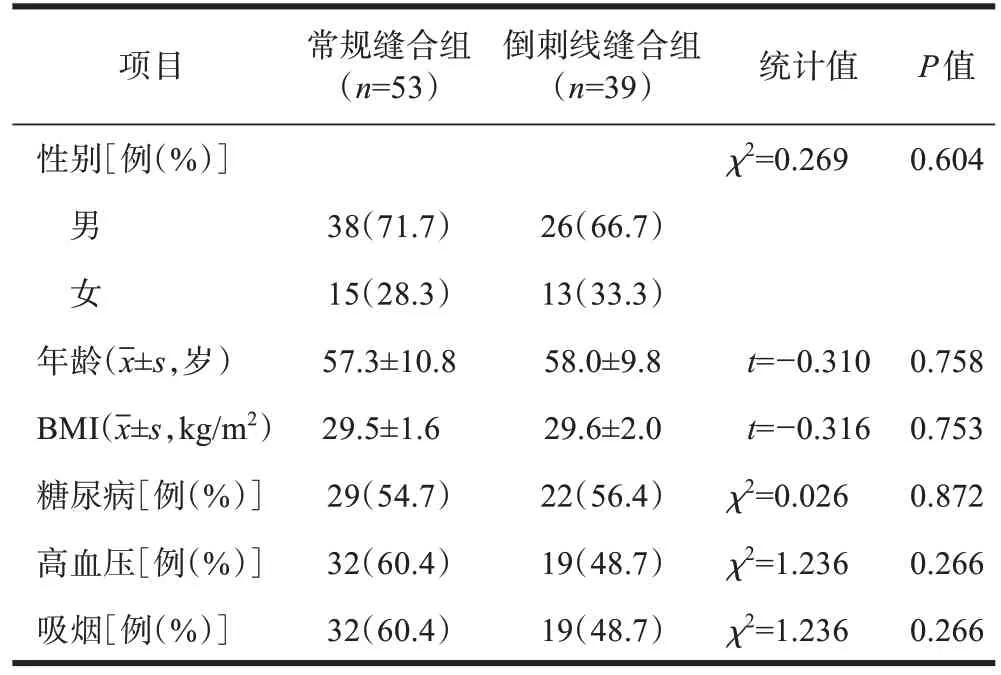
表1 两组患者基线资料比较
本研究获得中国人民解放军空军军医大学西京医院医学伦理委员会审批通过(KY-20232136-F-1),患者均签署知情同意,并于Clinical Trials.gov 注册伦理试验(NCT05895968)。
1.2 切口缝合方法
常规缝合组:分别采用7#、4#慕丝线缝合深筋膜层、浅筋膜层,用1#慕丝线缝合皮肤。术后2 周视切口愈合情况拆除皮肤缝线。
倒刺线缝合组:采用STRATAFIX™ Symmetric PDS™ Plus 1-0、2-0抗菌鱼骨型倒刺线及STRATAFIX™Spiral PGA-PCL 3-0抗菌螺旋倒刺线(爱惜康公司)缝合深筋膜层、浅筋膜层及皮肤,缝线可以自行吸收,不需要拆线(图1)。

图1 免打结抗菌倒刺线
1.3 围手术期处理
所有手术操作及切口缝合操作均由同一组高年资脊柱外科医师完成,手术开门减压范围均涉及C3~C7,为方便操作与统计学更加准确,均选择右侧为门轴侧,左侧为门缝侧。两组手术术前半小时头孢唑林钠静脉注射预防感染,术后重复使用2次,24 h内停抗生素。术中切口缝合严格按照免打结抗菌倒刺线使用操作说明进行(图2)。术后负压引流48 h,当引流量<50 mL 时方可拔除引流管,如有脑脊液漏者,引流液清亮时方可拔出引流管。术后每2~3 d 进行手术切口换药。常规缝合组术后2 周视术部切口愈合情况拆除皮肤缝线。
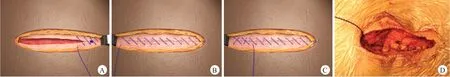
图2 抗菌鱼骨型倒刺线缝合深筋膜层演示图(A~C)及实操图(D)
1.4 观察指标
术中切口缝合速度及缝合质量:比较两组切口长度、缝合时间、缝合速度、皮下脂肪厚度。缝合时间:从第一针到最后一针。皮下脂肪厚度:术前使用MRI 矢状位图来测量皮下脂肪的厚度最大值[20]。采用渗漏试验验证缝合质量:术者用无菌纱布卷在缝合完成的深筋膜层表面进行滚动按压,如果在挤压过程中有血性渗出,则提示该部位渗漏试验阳性,深筋膜缝合质量欠佳需要补缝。如果在滚动并挤压时并未见到切口有血性渗出,则提示渗漏试验阴性,深筋膜缝合质量良好(图3)。
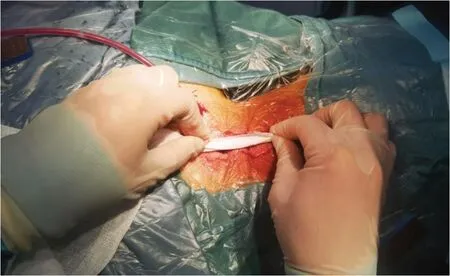
图3 渗漏试验实操图
切口愈合率:依据第9版《外科学》相关标准评定手术切口的愈合情况[21]。
切口并发症:根据《医院感染诊断标准》[22]、美国疾病控制和预防中心关于预防手术部位感染的指南[23]和《中国骨科手术加速康复切口管理指南》[24]标准于术后2 周、4 周和3 个月对切口并发症进行目测评估并记录,包含切口感染、切口开裂、切口排线反应、切口脂肪液化。
围手术期功能评估:所有患者在术后2周、4周和3 个月于门诊接受随访。颈髓功能评价采用日本骨科学会(Japanese Orthopaedic Association, JOA)评分,切口疼痛症状采用视觉模拟评分(visual analogue scale, VAS),颈椎功能采用颈椎功能障碍指数(neck disabilitv index, NDI)来评价。
1.5 统计学方法
本试验采用SPSS 26.0软件进行分析。正态分布的计量资料以均数±标准差表示,采用t检验比较组间差异;非正态分布的计量资料以中位数(四分位数)表示,采用Mann-WhitneyU检验统计分析。计数资料以例数(率)表示,采用χ2检验或Fisher精确概率法统计分析。以P<0.05为差异有统计学意义。
2 结果
2.1 切口缝合时间、缝合速度及切口长度
两组切口长度、皮下脂肪厚度相比,无明显差异(P>0.05),倒刺线缝合组手术时间、缝合时间、皮下皮肤缝合时间、深筋膜缝合时间和术中出血量均低于常规缝合组(P<0.05),详见表2。
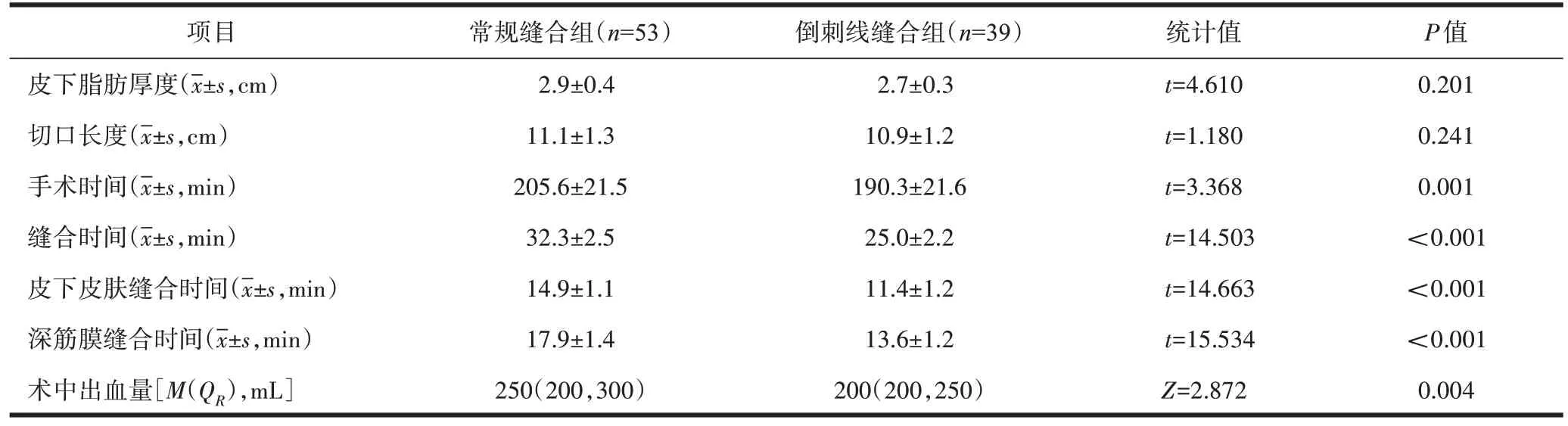
表2 两组患者切口缝合时间、缝合速度及切口长度比较
2.2 切口愈合率
倒刺线缝合组患者的切口愈合率为97.4%,高于常规缝合组的79.2%(P<0.05,表3)。

表3 两组患者切口愈合率比较[例(%)]
2.3 临床疗效及切口并发症情况
倒刺线缝合组手术前后JOA 评分差值高于常规缝合组(P<0.001),而两组的NDI 评分改善程度(P=0.516)和VAS评分改善程度(P=0.183)差异无统计学意义。倒刺线缝合组患者切口感染发生率(P=0.013)和切口开裂发生率(P<0.001)低于常规缝合组,而两组的切口排线反应发生率(P=0.232)和切口脂肪液化发生率(P=0.466)差异无统计学意义,详见表4。

表4 两组患者临床疗效及切口并发症情况比较
2.4 发生脑脊液渗漏患者的切口感染与切口开裂发生率
本研究共25 例发生脑脊液渗漏,其中常规缝合组18 例,倒刺线缝合组7 例。两组切口感染发生率差异无统计学意义(P=0.156),而倒刺线缝合组切口开裂发生率低于常规缝合组(P=0.032)。详见表5。
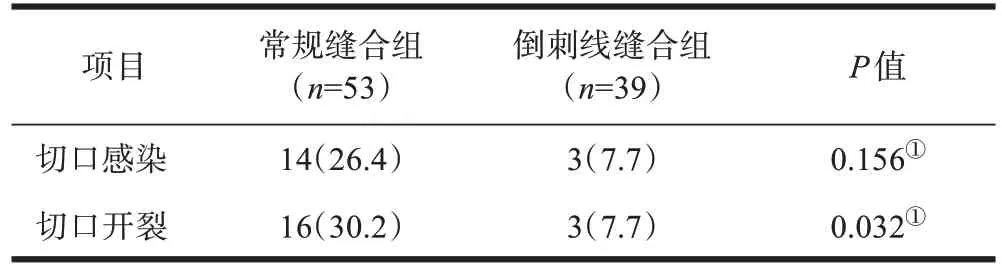
表5 两组发生脑脊液渗漏患者的切口感染与切口开裂发生率比较[例(%)]
两组典型病例详见图4、5。

图4 患者,女,48岁,BMI为32.3 kg/m2,有糖尿病史10余年,因颈椎管狭窄症并不全瘫行C3~C7后路单开门椎管扩大成形术,手术切口进行常规缝合,后因切口开裂进行创面扩大清创,深筋膜层使用1-0鱼骨线缝合,皮肤使用4#慕丝线全层缝合
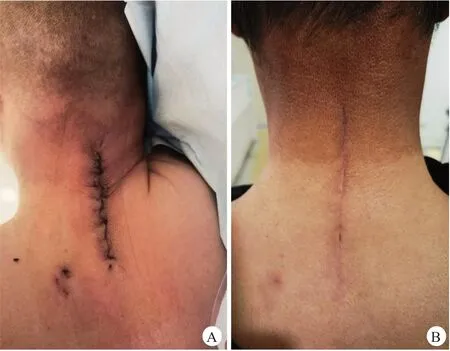
图5 患者,男,53岁,BMI为28.1 kg/m2,有糖尿病史20余年,因颈椎管狭窄症行C3~C7后路单开门椎管扩大成形术,术中深筋膜层使用1-0抗菌鱼骨型倒刺线缝合,皮下层使用2-0抗菌鱼骨型倒刺线缝合,皮肤使用3-0抗菌螺旋倒刺线缝合
3 讨论
颈后路手术是临床上治疗颈椎管狭窄症的常见术式,由于手术部位及局部解剖的特殊性,切口缝合质量是影响颈后路手术时间及成功率的重要因素,特别是对于肥胖患者,通常合并有糖尿病史、高血压史及吸烟史,无疑增加了颈后路切口缝合的难度及切口并发症发生的风险,是影响术后切口感染的重要因素之一[20]。既往颈后路手术切口缝合通常选用普通慕丝线,其属于不可吸收材料,生物相容性较差,容易导致皮肤对合不良和局部炎症反应,且术后需要拆线,容易造成明显的“蜈蚣瘢”[25]。同时,普通缝合材料存在着一系列潜在的问题,如异物反应、局部组织缺血、顽固性疼痛和延长手术时间等。
免打结抗菌倒刺线是一种线体上有紧密排列的倒刺状结构的可吸收缝线,不仅能够使切口两侧组织紧密对合,还能依靠倒刺结构有效防止缝合组织开裂,特别是对于张力较大的深筋膜层[26];同时,免打结抗菌倒刺线的组织抓持力高于同规格普通缝线连续或者间断缝合,即使在一处切断的情况下,依然能保持稳定安全的组织抓持力[27],其缝合的水密性优异,可防止关节液、血液、组织液等通过深筋膜渗透至皮下,降低切口感染的风险[28]。基于上述优点,免打结抗菌倒刺线在多种手术组织缝合中得到广泛使用[29-31]。与普通慕丝线相比,免打结抗菌倒刺缝线具有缝合速度更快、对组织刺激更小、无打结相关并发症、张力分布均匀、固定更有效、闭合创口更紧密等优势,但是国内外关于免打结抗菌倒刺线应用于肥胖患者颈后路手术切口缝合的研究较少,故成为本研究的重要关注方向。
颈后路手术的并发症发生风险几乎是颈前路手术的两倍,因此切口成功闭合对于颈后路手术的成功至关重要[32-33]。包括切口感染、切口开裂、切口排线反应和切口脂肪液化形成等许多切口并发症,都可能与切口闭合技术有关。因此,了解切口闭合技术之间并发症发生率和结果的差异可以有效减少术后并发症和改善患者预后[34]。手术时间延长会增加创面污染和感染的风险[35-37]。在手术切口及皮下脂肪厚度相差无几的情况下,倒刺线缝合组无论是手术时间、术中出血量还是缝合时间均低于常规缝合组(P<0.05),这与免打结抗菌倒刺线本身不需要打结,且具有较强的组织抓持力的技术特点相契合。更重要的是,由于肥胖患者颈后皮下脂肪相对较厚,造成手术切口较深,无疑增加了缝合的难度和时间,进而增加了手术并发症的发生率,同时对外科医师的缝合技术要求也相应提高。使用免打结抗菌倒刺线缝合肥胖患者颈后路手术切口在很大程度上简化了缝合的步骤,对于年轻医师而言更容易掌握。本研究结果认为,倒刺线缝合组患者的切口愈合率及患者满意度显著高于常规缝合组(P<0.05),说明免打结抗菌倒刺线在肥胖患者颈后路手术切口缝合中的应用效果较好。
与普通慕丝线相比,免打结抗菌倒刺线对组织造成的刺激更小,从而有效降低了组织的炎性反应。免打结抗菌倒刺线将传统的浸渍工艺改为熏蒸工艺,将抗菌成分植入了缝线内,比原有的可吸收抗菌缝线所采用的浸渍法浓度更高、浸润更深入,所以抗菌效能更持久,可以杀死细菌和抑制细菌在缝线上定植达11~23 d。本研究结果显示:①免打结抗菌倒刺线可以显著降低切口感染率(P<0.05)。另外,抗菌鱼骨型倒刺线由聚对二氧环己酮材料制成,其张力支撑时间长达60 d,可以在组织愈合的关键期保留足够的张力强度,进而更好地促进切口组织的愈合。②免打结抗菌倒刺线可有效防止切口开裂(P<0.01),在肥胖患者颈后切口本身存在张力较高的情况下显得尤为重要,也正是由于抗菌鱼骨型倒刺线应对高张力的设计,为肌肉筋膜层提供了长效可靠的支撑[28]。③免打结抗菌倒刺线在应对切口排线反应及切口脂肪液化方面的表现与普通慕丝线比较差异无统计学意义(P>0.05),可能与肥胖患者皮下脂肪较厚且切口张力较高有直接关系。
脑脊液渗漏是脊柱手术中常见的并发症。正确和及时地处理脑脊液渗漏是预防切口问题的第一步。据报道,在颈椎手术中,脑脊液渗漏的发生率约为1%,在腰椎手术中约为14%[38]。切口全层开裂是指包括脊柱肌肉和深筋膜在内的所有软组织层均出现开裂,导致切口不愈合和内固定暴露,感染风险高。Feng 等[39]认为切口全层开裂的主要原因是大量脑脊液沿着缝合不良的筋膜进入皮下软组织。既往研究显示,与采用普通慕丝线间断缝合的方法相比,颈后路手术中使用免打结抗菌倒刺线连续缝合切口会降低术后切口并发症的发生率[40],与本研究结果一致。事实上,抗菌鱼骨型倒刺线连续缝合的水密性优于普通慕丝线间断缝合[29],可以提升组织对合的一致性,减小缝合间隙,防止渗液,对于颈后路手术中出现脑脊液渗漏具有良好的密闭性,最大程度减少由于渗液积聚使缝线长时间浸泡导致的因缝线变性松弛或断裂而出现切口开裂及切口感染的情况。同时,也避免了因切口开裂或切口感染进行二次清创缝合手术对患者造成的负担和压力。
本研究中所有术者均为经过专业培训的高年资脊柱外科医师,在使用免打结抗菌倒刺线缝合切口过程中也出现过断线的情况,可能与缝合时操作不当有关,因为倒刺线所具有倒刺状结构,缠线时会对缝线产生切割而导致缝线断裂。另外,由于免打结抗菌倒刺线的倒刺状结构与组织之间形成牢固的咬合关系,可以防止缝线褪出,当术者用力过大时,也容易造成缝线的断裂。因此,免打结抗菌倒刺线在切口缝合时一定要注意方法及力度。对于肥胖患者颈后路手术切口深筋膜的缝合,建议在不增加患者经济负担的前提下,尽可能回缝一遍,以增强深筋膜层切口缝合的强度,降低切口开裂的风险。
本研究提供了免打结抗菌倒刺线在肥胖患者颈后路手术切口缝合中应用有效性及安全性的证据,但由于是单中心回顾性研究且研究时间较短,样本量较少,导致研究结果存在一定偏倚。
4 结论
免打结抗菌倒刺线在肥胖患者颈后路手术切口缝合中具有良好的有效性和安全性,可以显著降低手术切口感染、开裂及渗液等切口并发症的发生率,提高缝合速度,降低手术时间及手术风险。
【利益冲突】所有作者均声明不存在利益冲突
