颈前路可控前移融合术治疗后纵韧带骨化症所致颈椎管狭窄的疗效
2024-04-19菅强张博彦菅凤增陈赞
菅强,张博彦,菅凤增,陈赞
颈椎管狭窄是由各种原因引起的颈椎椎管容积减小导致椎管内脊髓受到压迫,从而产生一系列脊髓型颈椎病症状的疾病。根据病因可分为发育性椎管狭窄(先天性)和继发性椎管狭窄。后者主要包括外伤、后纵韧带骨化症(ossification of posterior longitudinal ligament, OPLL)、颈椎退行性疾病等。颈前路可控前移融合术(anterior controllable antedisplacement and fusion surgery, ACAF)是近年来研究报道的一种新术式,在治疗各类颈椎管狭窄,特别是OPLL 导致的颈椎管狭窄中获得了良好的疗效[1]。2019 年7 月至2020 年9 月首都医科大学宣武医院神经外科应用ACAF 手术治疗17 例OPLL 所致颈椎管狭窄患者,总体疗效满意,现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:①影像学诊断为OPLL 合并颈椎管狭窄;②有明显神经功能症状;③采用ACAF 治疗。排除标准:①其他类型颈椎管狭窄(如发育性颈椎管狭窄)患者;②同时一期采用颈前路椎间盘切除减压融合术(anterior cervical discectomy with fusion, ACDF)或颈前路椎体次全切除融合术(anterior cervical corpectomy decompression and fusion, ACCF)或后路减压术治疗的颈椎管狭窄患者。
2019 年7 月至2020 年9 月首都医科大学宣武医院神经外科采用ACAF 治疗OPLL 合并颈椎管狭窄患者17 例纳入本研究。其中男12 例,女5 例,年龄46~79 岁,平均(60.0±12.2)岁。首发症状包括肢体麻木5例,肢体疼痛7例,肢体无力5例。16例患者为首次手术;1 例患者为翻修手术,曾行后路椎板成形术,术后4 年症状复发[2]。所有患者术前完善X 线、计算机体层扫描(computed tomography, CT)、磁共振成像(magnetic resonance imaging, MRI)检查。根据术前MRI 可诊断颈椎管狭窄造成脊髓压迫。术前CT 确定颈椎OPLL 病灶节段。颈椎侧位X 线检查显示有效椎管矢状径/椎体矢状径<0.75 诊断为颈椎管狭窄。1例患者OPLL累及1个节段,11例患者OPLL累及2 个节段,3 例患者OPLL 累及3 个节段,1 例患者OPLL 累及4 个节段,1 例患者OPLL 累及5 个节段。OPLL类型:混合型3例,孤立型12例,节段型2例。
本研究经首都医科大学宣武医院伦理委员会审批通过(临研审[2021]154 号),所有患者均签署知情同意书。
1.2 手术方法
全身麻醉后,在患者头部和四肢置入监测电极,术中进行脊髓功能电生理监测。
患者取仰卧位,取胸锁乳突肌前缘斜行切口,逐层切开,沿胸锁乳突肌内侧缘,沿动脉鞘与内脏鞘之间进行钝性分离,显露颈椎前缘。分离椎前筋膜显露前纵韧带和颈长肌。C 型臂X 线机透视定位颈椎节段,彻底切除计划向前提拉的数个椎体头侧和尾侧的椎间盘,切除后纵韧带,充分减压硬膜囊,在椎间隙内放置高度适宜的融合器。然后分别摘除计划向前提拉的数个椎体之间的椎间盘,在椎间隙中放置高度适宜的融合器。用咬骨钳咬除计划向前提拉的椎体前缘,直至椎体前缘与两侧横突平行。使用2 mm 磨钻在计划向前提拉的椎体左侧钩突内侧进行开槽,直至硬脊膜囊,可见椎体内侧部分与椎体外壁完全离断,在椎体左侧开槽完成后,选取长度适宜的颈前路接骨板,以螺钉固定于计划向前提拉椎体头侧和尾侧的椎体。并在计划向前提拉的所有椎体中植入螺钉,螺钉部分进入椎体,钉尾到达颈前路接骨板即可。然后以磨钻在椎体右侧开槽,所有椎体开槽完成后,依次旋紧每个计划向前提拉椎体上的螺钉,将椎体提拉至颈前路接骨板后缘。透视确认椎体提拉满意后,术区止血,反复冲洗,放置负压引流管。逐层缝合颈阔肌、皮下和皮肤[2]。
1.3 随访计划及观察指标
患者出院前及术后3、6、12 个月复查颈椎正侧位X线片、颈椎CT三维重建和颈椎MRI。在CT轴位上横突孔节段测量每个手术节段的椎管面积、椎管矢状径;在颈椎侧位X 线片上测量C2~C7 Cobb 角。并采用颈椎日本骨科学会(Japanese Orthopaedic Association, JOA)评分、疼痛视觉模拟评分(visual analogue scales, VAS)评估患者神经功能、疼痛情况,计算其改善率,颈椎JOA 评分改善率=(术后颈椎JOA评分-术前颈椎JOA评分)/(17-术前颈椎JOA评分)×100%,疼痛VAS 评分改善率=(术前疼痛VAS 评分-术后疼痛VAS 评分)/术前疼痛VAS 评分×100%。同时记录并发症发生情况。
1.4 统计学方法
应用SPSS 22.0软件进行统计学分析。计量资料呈正态分布者以均数±标准差表示,并采用t检验进行比较;呈偏态分布者以中位数(四分位数)表示。由于病例数量较少,将手术所在节段的参数进行合并分析。以P<0.05为差异有统计学意义。
2 结果
所有患者均成功完成ACAF手术,手术时间3~6 h,平均(4.7±1.5)h。术中出血量为50(30,100)mL(30~500 mL)。1例患者提拉1个节段,11例患者提拉2个节段,3例患者提拉3个节段,1例患者提拉5个节段。术中1 例患者在C4 椎体右侧开槽时出现右侧椎动脉损伤,以明胶海绵填塞止血成功,术后第1 日出现小脑梗死,第2日出现意识模糊,急诊行后颅窝减压术;术后1 年随访,患者神志清醒,双下肢肌力4 级,搀扶可站立。1例患者术后症状明显缓解,但由于CT检查显示提拉效果不满意,遂行后路C3~C4椎板切除和侧块螺钉内固定术。其余15 例患者症状均明显改善,无神经、椎动脉、硬脊膜损伤,无C5神经根麻痹、轴性疼痛,前路切口均一期愈合,无感染、切口愈合不良。
术前患者C2~C7 Cobb 角为8.9°±8.0°,狭窄节段颈椎椎管矢状径为(6.7±2.0)mm。13 例患者K 线阳性,4 例患者K 线阴性。术前患者颈椎JOA 评分为(13.5±3.4)分,疼痛VAS评分为1.5(0,4.8)分。
本组患者随访15~28个月,平均(21.4±4.8)个月。末次随访时,患者有效椎管横截面积、有效椎管矢状径、C2~C7 Cobb 角明显改善(表1)。末次随访时,患者疼痛VAS 评分改善率为80.0%(50.0%,100%),颈椎JOA 评分改善率为66.7%(37.5%,100%),未见植入内固定物松动移位。
表1 手术前后椎管容积和颈椎曲度比较(n=17,±s)
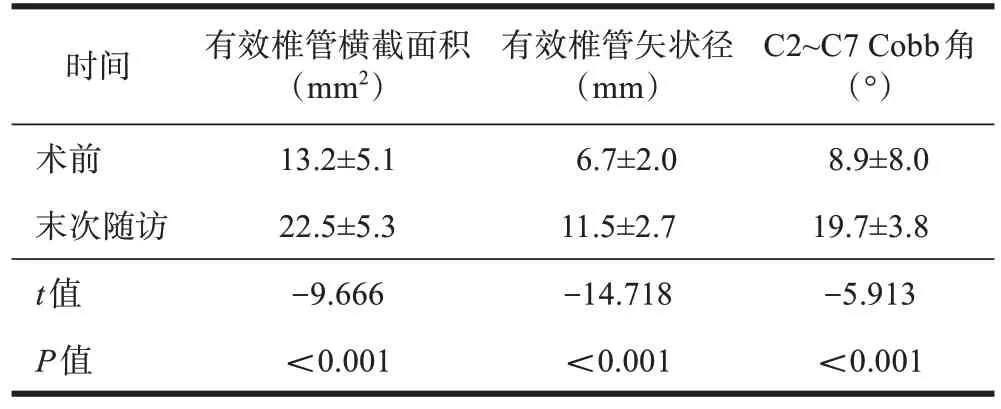
表1 手术前后椎管容积和颈椎曲度比较(n=17,±s)
时间有效椎管横截面积(mm2)有效椎管矢状径(mm)C2~C7 Cobb角(°)术前末次随访t值P值13.2±5.1 22.5±5.3-9.666<0.001 6.7±2.0 11.5±2.7-14.718<0.001 8.9±8.0 19.7±3.8-5.913<0.001
典型病例见图1~3。

图1 患者,男,74岁,颈椎OPLL,采用ACAF治疗
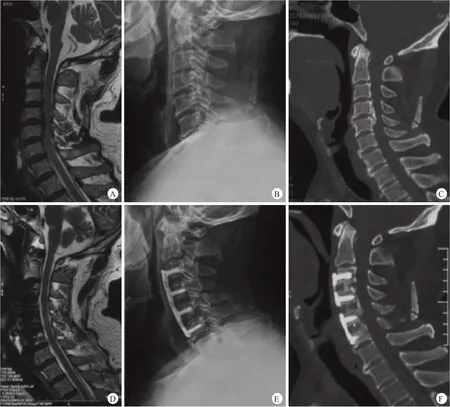
图2 患者,男,60岁,颈椎OPLL,采用ACAF治疗
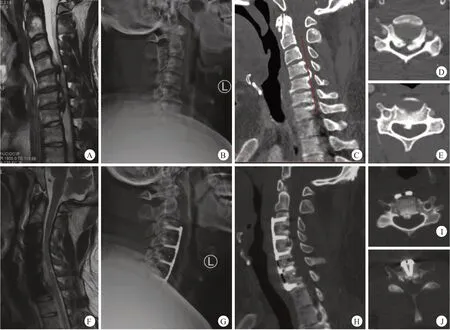
图3 患者,男,37岁,颈椎OPLL,采用ACAF治疗
3 讨论
颈椎OPLL 在东亚地区高发[3-4],常引起椎管狭窄,导致脊髓型颈椎病[5]。
以往根据颈椎OPLL 累及节段的数量[6]、K 线性质决定手术方式[7],采用前路、后路或是前后联合入路进行手术。前路手术的优点是可以直接切除后纵韧带骨化物斑块,达到对脊髓直接减压的效果[8];缺点是手术难度较大,出现脑脊液漏和脊髓损伤的风险较高,而且钛笼塌陷等植入物失败率较高[9-10]。后路手术相对简单安全[11],可以借助颈椎的弓弦效应达到解除脊髓压迫的效果,但轴性疼痛和C5 神经根麻痹等并发症的发生率较高,目前尚缺乏确切的解决办法[12-15]。此外,K 线阴性、多节段颈椎OPLL 患者手术治疗一直是临床难点,需要前后联合入路,甚至后前后联合入路治疗[16-18]。
Sun等[19]首次报道的ACAF手术方式改变了以往前路治疗颈椎OPLL 必须切除OPLL 斑块的思维模式,将OPLL 斑块作为颈椎椎体的一部分。手术过程中切除一部分椎体前缘,将剩余椎体连同椎体后缘的OPLL 斑块整体向前提拉,扩大椎管容积,解除脊髓压迫。一系列的研究表明,ACAF 在预防颈椎OPLL 前路手术过程中脑脊液漏、脊髓损伤等并发症方面的优势明显[20]。由于可以保留颈椎前柱结构,多节段颈椎OPLL 患者采用ACAF 手术方式,术后发生植入物塌陷、内固定失败的风险降低。此外,ACAF可以有效恢复颈椎生理曲度[21],可以从前路对多节段颈椎椎管进行扩大成形,因此可以替代后路椎管扩大成形术,避免了后路手术导致的轴性疼痛、C5神经根麻痹等并发症[22]。
本研究中17例患者术后获得良好的手术效果。颈椎管狭窄椎管节段矢状径由术前的(6.7±2.0)mm增加至末次随访时的(11.5±2.7)mm。所有患者的颈椎生理曲度明显改善,C2~C7 Cobb 角由术前的8.9°±8.0°增大至末次随访时的19.7°±3.8°。说明ACAF可以有效恢复椎管容积,解除椎管狭窄,并且恢复颈椎生理曲度,这对K 线阴性多节段颈椎OPLL 患者尤为重要。后路椎管扩大成形术和后路椎管减压融合术虽然可以增加椎管容积,但均无法纠正颈椎曲度,因此对K线阴性颈椎管狭窄患者,采用后路手术治疗时疗效较差。本组患者术后MRI 检查显示,颈髓前方蛛网膜下腔恢复,颈髓压迫明显改善,颈髓形态恢复正常,患者术后颈椎JOA 评分和疼痛VAS 评分明显改善,说明ACAF 可以有效缓解患者脊髓压迫,改善患者术后神经功能。
尽管手术操作较为复杂,但术中无脊髓损伤、脑脊液漏发生。在术后随访过程中,未出现植入物沉降、移位等内固定失败问题。同样,在Yang 等[22]报道的ACAF 与颈前路椎体次全切除融合术的对比研究中,ACAF 可实现更充分的脊髓减压,显著降低脑脊液漏发生率(2/34vs. 5/36),无融合器沉降发生,说明ACAF 不同于传统的ACCF,术中损伤脊髓和硬膜的概率较低,且术后植入物稳定,有效避免了传统ACCF的两大常见并发症。另外,术后颈椎MRI检查可见颈脊髓未发生漂移,而在原位被充分减压,这优于颈后路椎管扩大成形术中颈脊髓需要依靠颈椎的弓弦效应向后移位避开来自前方的压迫。文献报道,颈后路手术C5 神经根麻痹与颈髓向后漂移有关[23]。本研究中术后无一例患者出现C5 神经根麻痹,说明ACAF可以有效预防C5神经根麻痹。同样,在Yang等[22]报道的ACAF治疗49例退变后凸性颈椎管狭窄症的研究中,无一例患者出现C5神经根麻痹。由此可见,无论K 线性质、骨化物类型、累及节段长短、初次后路手术失败,ACAF 均可有效治疗OPLL,获得较为满意的临床疗效,因此,ACAF 适用于各种类型的OPLL,尤其适用于难度较大的多节段K 线阴性的OPLL。
ACAF 的难点在于:在相应椎体侧方截骨,截骨位置偏外可能导致椎动脉损伤,截骨位置偏内可能导致椎管减压不充分;截骨深度不够椎体后缘存在骨性连接而导致椎体向前提拉失败,截骨深度超过椎体后缘将导致硬膜损伤、脑脊液漏,甚至脊髓损伤。本研究中患者术中应用2 mm 磨钻,在显微镜下进行椎体侧方截骨,一方面通过感受磨钻在磨开椎体后缘皮质骨时出现的落空感,另一方面在显微镜下直视观察磨钻在椎体后缘研磨时椎体后缘骨质磨除的情况,可以精确判断椎体侧方截骨的效果。本研究中患者未出现截骨不足导致的椎体提拉失败,或是截骨过深损伤硬脊膜和脊髓的情况。
本研究中1 例患者在C4 椎体右侧截骨时磨钻突破横突孔内壁,损伤右侧椎动脉,术中出现汹涌的动脉性出血,术中采用明胶海绵填塞止血,患者术后发生了右侧小脑半球梗死。回顾患者术前头颈部CT图像,发现其颈椎右侧横突孔直径明显大于左侧横突孔直径,推测该患者右侧椎动脉为优势椎动脉。后续加强了术前对患者椎动脉情况的评估,未再发生椎动脉损伤事件。
本研究中1 例连续性颈椎OPLL 患者,OPLL 斑块从C3 延续至C7,术中需要将C3~C7 的5 个椎体向前提拉,同时固定融合C2~T1 共7 个节段椎体。因此需要14 孔钛板进行前路内固定术。因材料所限,C2~C3 节段采用了1 个4 孔钛板与尾侧C3~T1的12 孔钛板进行拼接,完成了手术。术后患者神经功能明显改善,但复查颈椎CT 和MRI 发现C3 椎体提拉不足,C2~C4 仍然存在椎管狭窄,遂再次进行后路C2~C4 椎管减压术。因此可见,钛板拼接会影响椎体提拉效果,不推荐使用。同时,完善ACAF专用的颈前路内固定系统将进一步提高ACAF 的疗效。
4 结论
ACAF 可以有效治疗OPLL 导致的颈椎管狭窄,缓解患者的脊髓压迫症,尤其是对于K 线阴性、多节段颈椎OPLL 患者。ACAF 可以有效避免以往颈前路椎体次全切除融合术常见的硬脊膜损伤,以及颈后路减压术常见的颈部轴性疼痛和C5神经根麻痹等并发症。术前详细地评估患者椎动脉走行情况、术中应用显微外科技术进行椎体侧方截骨对提高手术的安全性至关重要。
【利益冲突】所有作者均声明不存在利益冲突
