血尿酸/肌酐比值与代谢相关脂肪性肝病的相关性研究
2024-04-18侯娜娜冯金章刘锁红冯俊芳薛小艳尹娜迟戈夫
侯娜娜 冯金章 刘锁红 冯俊芳 薛小艳 尹娜 迟戈夫

【摘要】 背景 代謝相关脂肪性肝病(MAFLD)的检出率高于非酒精性脂肪性肝病(NAFLD),可以识别出更多代谢复杂的脂肪肝疾病。血尿酸/肌酐比值(SUA/Cr)是经肾功能标准化血尿酸(SUA)后的新型生物标志物,目前,SUA/Cr与MAFLD的关系研究较少。目的 探讨SUA/Cr与MAFLD的相关性及其预测价值。方法 选取2023年2—6月在内蒙古医科大学附属医院体检中心参加健康体检的2 288例体检人群为研究对象,采集其空腹静脉血进行实验室检查,采用腹部超声检查肝脏情况。根据腹部超声检查结果及MAFLD诊断标准,将受试者分为MAFLD组(n=945)和非MAFLD组(n=1 343)。根据SUA/Cr四分位数将研究对象分为Q1组(SUA/Cr≤4.13,n=574)、Q2组(4.13
【关键词】 非酒精性脂肪性肝病;代谢相关脂肪性肝病;血尿酸/肌酐比值;尿酸;影响因素分析
【中图分类号】 R 575.5 【文献标识码】 A DOI:10.12114/j.issn.1007-9572.2023.0837
Correlation between Serum Uric Acid/Creatinine Ratio and Metabolism-associated Fatty Liver Disease
HOU Nana,FENG Jinzhang,LIU Suohong,FENG Junfang,XUE Xiaoyan,YIN Na,CHI Gefu*
Department of Family Medicine,the Affiliated Hospital of Inner Mongolia Medical University,Hohhot 010050,China
*Corresponding author:CHI Gefu,Chief physician/Professor;E-mail:chilanfu333@163.com
【Abstract】 Background Metabolic associated fatty liver disease(MAFLD)is more prevalent than non-alcoholic fatty liver disease(NAFLD),leading to the identification of a variety of metabolically complex fatty liver diseases. The serum uric acid/creatinine ratio(SUA/Cr) is a new biomarker discovered after renal function-normalized SUA. At present,there have been few studies on the relationship between SUA/Cr and MAFLD. Objective To explore the correlation of SUA/Cr with MAFLD,and its predictive value for MAFLD. Methods We enrolled 2 288 individuals who visited the Physical examination Center of the Affiliated Hospital of Inner Mongolia Medical University in February to June 2023. Venous blood samples were collected for laboratory tests,and abdominal ultrasonography was used to examine the liver condition. Based on the results of abdominal ultrasonography and the diagnostic criteria for MAFLD,the subjects were divided into the MAFLD group(n=945)and non-MAFLD group(n=1 343). According to SUA/Cr quartiles,the subjects were divided into Q1 group(SUA/Cr≤4.13,n=574),Q2 group(4.13
【Key words】 Non-alcoholic fatty liver disease;Metabolically associated fatty liver disease;SUA/Cr;Uric acid;Root cause analysis
代谢相关脂肪性肝病(metabolism-associated fatty liver disease,MAFLD)是指潜在代谢功能障碍相关的肝脏疾病。代谢危险因素结合脂肪肝疾病导致心血管疾病(CVD)、慢性肾脏病(CKD)及肿瘤疾病的进展正在威胁着全球10亿人的健康问题。仅基于饮酒量区分非酒精性脂肪性肝病(NAFLD)和酒精性脂肪性肝病(AFLD)已经不能满足目前对于疾病预防、诊断、治疗的需求。2020年国际专家小组就脂肪肝疾病提出新定义及新的诊断标准并达成共识,MAFLD是指除存在肝脏脂肪变性以外,还存在超重、肥胖、糖尿病或代谢功能障碍的证据,不再排除饮酒或合并其他肝脏疾病导致肝脂肪变,是多系统代谢功能紊乱累及肝脏的表现[1-3]。一项荟萃分析的研究结果显示MAFLD的全球总患病率为38.77%,其中按地区分析,欧洲患病率为55.33%,亚洲患病率为36.31%,北美最低为35.99%,均高于既往对NAFLD全球患病率25%的估计[4]。MAFLD影响着全球1/3以上人口的健康,研究其疾病特征、影响因素,可早期预防MAFLD并为延缓肝外并发症的发生、发展提供可靠的理论依据。
血尿酸(SUA)是人体嘌呤代谢的终末代谢产物,尿酸(UA)的产生和排泄失衡导致SUA水平升高,从而发生高尿酸血症(HUA)[5]。一项针对健康体检人群SUA的研究中,发现持续高阈值水平的SUA是导致MAFLD的危险因素,持续正常高值的SUA与MAFLD存在剂量-风险关系[6]。研究证实,肾功能主要影响SUA的排泄,也可能是SUA与MAFLD相关性的潜在混杂因素,肾功能标准化后的血尿酸/肌酐比值(SUA/Cr)被认为是可以准确反映体内净生成SUA水平的新型生物标志物[7]。本研究拟分析SUA/Cr与MAFLD的关系,并探究其对于MAFLD的预测价值。寻找无创和便捷的血清生物标志物,为MAFLD的早期筛查提供了新的思路。
1 对象与方法
1.1 研究对象
选取2023年2—6月在内蒙古医科大学附属医院体检中心参加健康体检的2 288例体检人群为研究对象,其中男1 314例、女974例。
1.1.1 纳入标准:(1)年龄20~70周岁的体检者;(2)个人基本信息完善,实验室检查及腹部彩超等辅助检查按要求完成。
1.1.2 排除标准:(1)患有肾炎、肾病、急慢性肾衰竭,目前正在接受透析治疗的患者;(2)患有痛风、恶性肿瘤、自身免疫疾病、感染性疾病、器质性消化系统疾病、过去1年内行消化道手术,除阑尾切除、疝气手术外;(3)妊娠、严重贫血人群;(4)口服影响UA和肌酐的药物、降脂药和糖皮质激素;(5)因药物、酒精、自身免疫等其他因素导致肝、肾功能损害者。
1.1.3 剔除标准:(1)体检资料不全;(2)腹部彩超结果提示存在脂肪肝,但不符合MAFLD的诊断标准。
本研究通过内蒙古医科大学附属医院伦理委员会批准(KY2023082),纳入者均已签署知情同意书。
1.2 诊断标准
MAFLD的诊断标准参考《代谢功能障碍相关性脂肪肝的新定义:国际专家共识声明》[3],本研究根据空腹腹部彩超诊断作为肝脏脂肪积聚的影像学证据。
1.3 研究方法
收集患者一般资料,采用标准化流程询问受试者姓名、性别、年龄,由专业医护人员进行体格检查:使用超声波体检机(型号:SK-CK)测量身高、体质量,并计算BMI,使用软尺测量腰围(WC),使用鱼跃电子血压计测量收缩压(SBP)、舒张压(DBP)。实验室检查指标收集,由医院体检中心采血人员采集清晨空腹静脉血,将血液标本于体检中心检测,包括丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、碱性磷酸酶(ALP)、γ-谷氨酰基转肽酶(GGT)、SUA、血肌酐(Scr)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖(FBG)、糖化血红蛋白(HbA1c)、同型半胱氨酸(Hcy)。腹部超声检查:由经验丰富的超声科医生采用开立P60彩色多普勒超声诊断仪进行空腹状态下腹部彩超的检查,诊断受检者是否存在脂肪肝。
1.4 分组
根据MAFLD诊断标准将受试者分为MAFLD组(n=945)和非MAFLD组(n=1 343)。同时根据SUA/Cr四分位数水平将研究对象分为Q1组(SUA/Cr≤4.13,n=574)、Q2组(4.13
1.5 统计学方法
采用SPSS 25.0统计学软件对数据进行分析。符合正态分布的计量资料采用(x-±s)表示,非正态分布的计量资料采用M(P25,P75)表示,符合正态分布的计量资料两组间比较采用独立样本t检验,非正态分布的计量资料两组间比较采用Mann-Whitney U检验;符合正态分布及方差齐性的计量资料多组间比较采用单因素方差分析,组间两两比较采用Bonferroni校正;不符合正态分布、符合正态分布但不符合方差齐性的计量资料多组间比较采用Kruskal-Wallis H检验,组间两两比较采用秩合检验。计数资料以相对数表示,组间比较采用χ2检验,趋势变化使用趋势性χ2检验。探究SUA/Cr与研究对象临床资料的相关性采用Spearman秩相关分析。采用多因素Logistic回归分析探讨MAFLD的影响因素;应用受试者工作特征(ROC)曲线评估SUA/Cr对于MAFLD的预测价值,并确定ROC曲线下面积(AUC),进一步寻求最佳界值。以P<0.05为差异有统计学意义。
2 结果
2.1 MAFLD组和非MAFLD组一般临床资料比较
本研究共纳入体检人员2 288例,其中MAFLD组945例(41.3%),非MAFLD组1 343例(58.7%)。MAFLD组男性所占比例、年龄、WC、BMI、SBP、DBP、ALT、AST、GGT、ALP、Scr、SUA、TC、TG、LDL-C、FBG、HbA1c、Hcy、SUA/Cr水平高于非MAFLD组,HDL-C水平低于非MAFLD组,差异均有统计学意义(P<0.001),见表1。
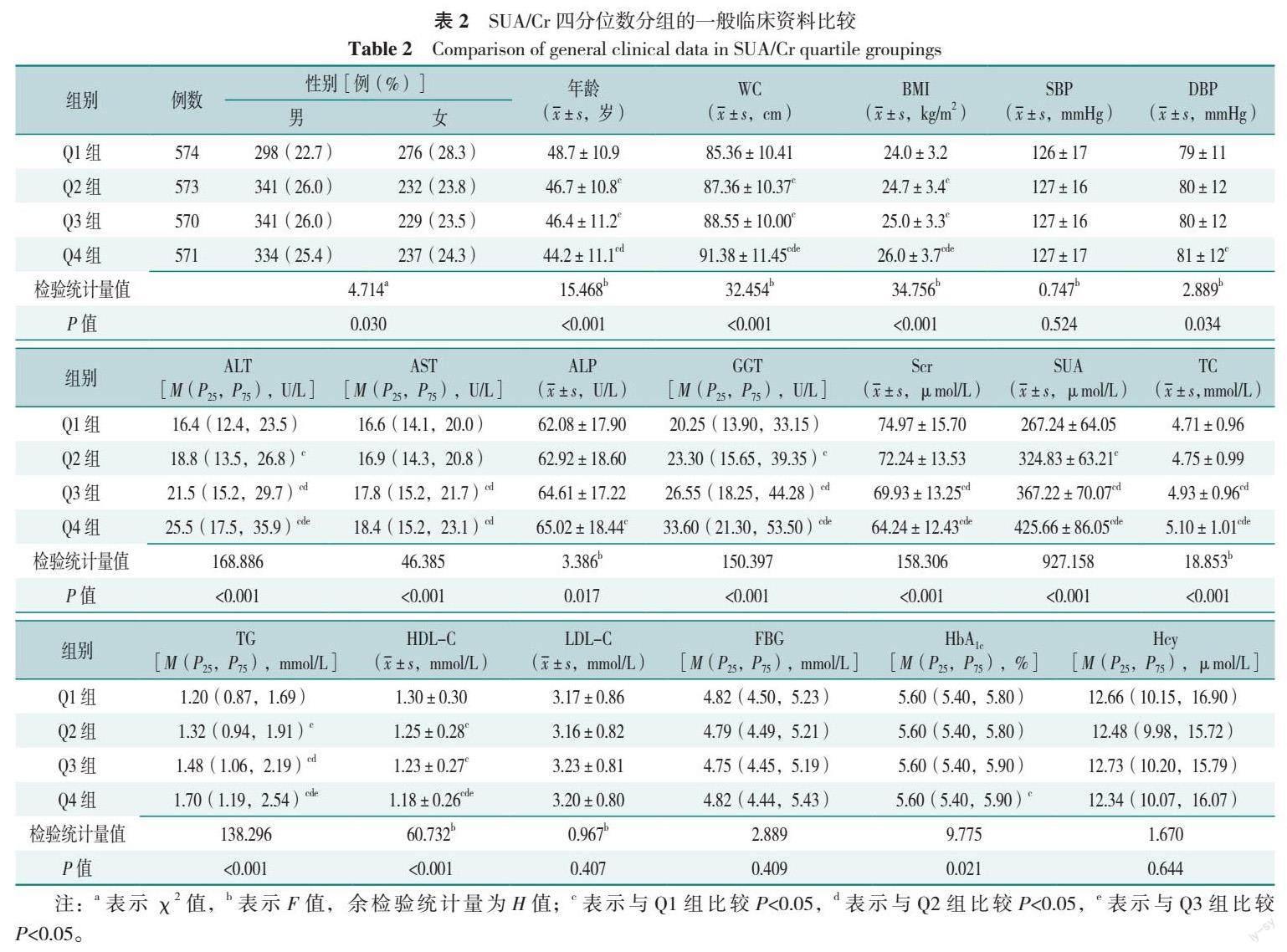
2.2 SUA/Cr四分位数分组的一般临床资料比较
Q1~Q4组MAFLD检出率分别为30.5%(175/574)、37.0%(212/573)、43.7%(249/570)和54.1%(309/571),随着SUA/Cr的上升,MAFLD检出率呈上升趋势
(χ2趋势=70.985,P<0.001)。Q1~Q4组研究对象性别、年龄、WC、BMI、DBP、ALT、AST、ALP、GGT、Scr、SUA、TC、TG、HDL-C、HbA1c水平比较,差异有统计学意义(P<0.05),其中Q4组WC、BMI、ALT、GGT、SUA、TC、TG高于Q1、Q2、Q3组,AST高于Q1、Q2组,DBP、ALP、HbA1c高于Q1组,Scr、HDL-C低于Q1、Q2、Q3组,年龄低于Q1、Q2组;Q3组ALT、AST、GGT、SUA、TC、TG均高于Q1、Q2组,WC、BMI高于Q1组,Scr低于Q1、Q2组,年龄、HDL-C低于Q1组;Q2组WC、BMI、ALT、GGT、SUA、TG均高于Q1组,年龄、HDL-C低于Q1组,差异有统计学意义(P<0.05);4组研究对象SBP、LDL-C、FBG、Hcy比较,差异均无统计学意义(P>0.05),见表2。
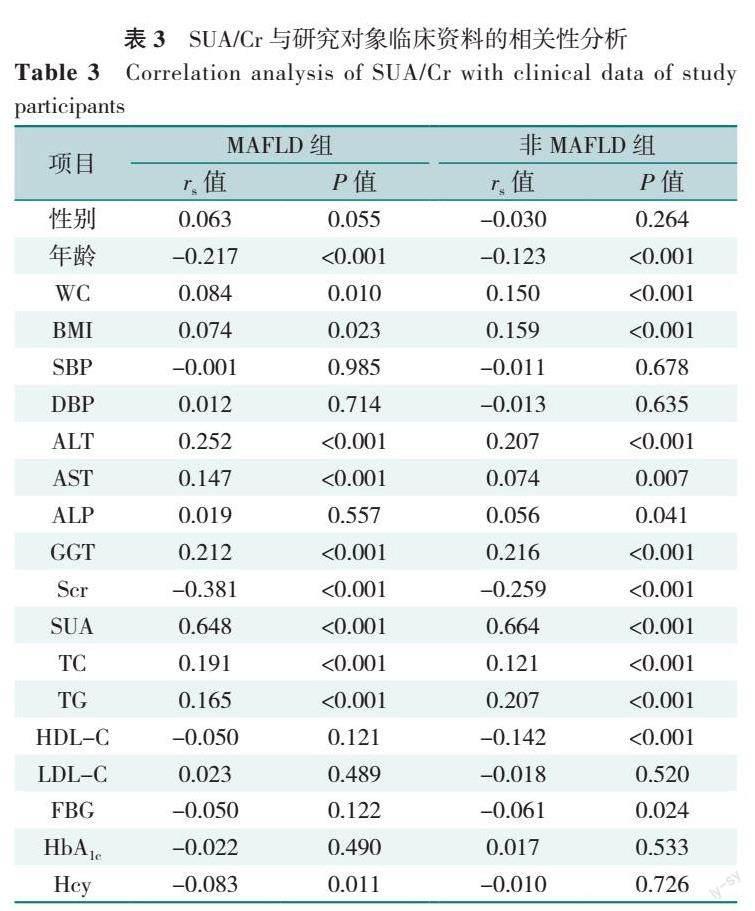
2.3 SUA/Cr与研究对象临床资料的相关性分析
将单因素分析有统计学意义的结果纳入Spearman秩相关性分析,研究结果显示,MAFLD组患者SUA/Cr与WC、BMI、ALT、AST、GGT、SUA、TC、TG水平呈正相关(P<0.05),与年龄、Scr、Hcy水平呈负相关(P<0.05),与性别、SBP、DBP、ALP、HDL-C、LDL-C、FBG、HbA1c无相关性(P>0.05);非MAFLD组SUA/Cr与WC、BMI、ALT、AST、ALP、GGT、SUA、TC、TG水平呈正相关(P<0.05),与年龄、Scr、HDL-C、FBG水平呈负相关(P<0.05),与性别、SBP、DBP、LDL-C、HbA1c、Hcy水平无相关性(P>0.05),见表3。
2.4 MAFLD患病影响因素的多因素Logistic回归分析
以是否合并MAFLD为因变量(赋值:否=0,是=1),将单因素分析中有统计学意义并具有临床应用价值的生物标志物WC、BMI、GGT、SUA、TG、HDL-C、HbA1c(赋值均为实测值)作为自变量进行多因素Logistic回归分析,结果显示,高WC、BMI、GGT、SUA、TG、HbA1c是MAFLD患者患病的独立危险因素(P<0.05),高HDL-C是MAFLD患者患病的保护因素(P<0.05),见表4。
2.5 不同SUA/Cr水平分组MAFLD患病风险的多因素Logistic回归分析
以是否合并MAFLD为因变量(赋值:否=0,是=1),以SUA/Cr四分位数分组为自变量进行多因素Logistic回归分析,模型1未调整混杂因素,模型2在模型1的基础上调整性别、年龄、WC、BMI、SBP、DBP,模型3在模型2的基础上进一步调整了GGT、ALP、Scr、TC、HDL-C、LDL-C、FBG、HbA1c、Hcy。以Q1组为参考,未做任何调整时(模型1),Q2、Q3、Q4组MAFLD发生风险的OR值分别为1.339、1.769、2.689(P<0.05)。在校正性別、年龄、WC、BMI、SBP、DBP条件下(模型2),Q3、Q4组MAFLD发生风险的OR值分别为1.452、1.935(P<0.05)。在模型2的基础上进一步调整了GGT、ALP、Scr、TC、HDL-C、LDL-C、FBG、HbA1c、Hcy后(模型3),Q3、Q4组发生MAFLD的风险仍为Q1组的1.386、1.734倍(P<0.05),见表5。高水平SUA/Cr是MAFLD的独立危险因素,且与MAFLD发生风险呈正相关。
2.6 SUA/Cr对MAFLD的预测价值
SUA/Cr预测MAFLD的AUC为0.607(95%CI=0.584~0.630,P<0.001),最佳临界值为4.538,灵敏度为0.707,特异度为0.455,见图1。
3 讨论
目前多项国际研究证明与NAFLD相比,MAFLD的患病率增加,其具有更显著的代谢危险因素,与代谢并发症及相关非侵入性标志物有更紧密的关联[8-10]。因此研究MAFLD的临床特征及寻找新的无创的生物标志物来筛查MAFLD、预防远期并发症具有切实的临床意义。
本研究共纳入2 288例研究对象,MAFLD组患者945例,检出率为41.3%,低于上海市(46.7%)[11],高于辽宁省三市(35.28%)[12]、广东省(29.2%)[13]。男性构成比高于女性,年龄、WC、BMI、SBP、DBP、血清ALT、AST、GGT、ALP、Scr、SUA、TC、TG、LDL-C、FBG、HcA1c、Hcy均高于非MAFLD组,HDL-C水平则低于非MAFLD组。本研究结果与之前的多项研究结果相似,MAFLD人群具有更高的肝酶和更多的糖脂代谢紊乱[4,11-13]。
SUA与MAFLD的相关性已经被大量文献报道,纳入中国19家健康体检中心158万受试者的研究表明,纵向队列中在校正混杂因素后,基线时HUA的参与者在随访期间发展为MAFLD的风险更高,基线时MAFLD与后期HUA的发生也显著相关,HUA与MAFLD是一种双向关系,在全身性代谢紊乱的发展过程中形成了恶性循环,并增加了疾病发展为更复杂的代谢紊乱或CVD的风险[14]。因此,在疾病的预防及治疗中筛查及检测SUA水平是非常有必要的。SUA/Cr是经过肾功能标准化后得到的反映SUA净生成的指标,并用于减少性别和肾脏功能等混杂因素对SUA的干扰[15]。XING等[16]一项2型糖尿病患者的横断面研究显示,MAFLD组SUA/Cr高于非MAFLD组。调整混杂因素后,多因素Logistic回归分析结果显示SUA/Cr是MAFLD患病的独立危险因素。本研究结果显示,MAFLD组患者SUA/Cr高于非MAFLD组。同样,按照SUA/Cr四分位数分组后进行分析,随着SUA/Cr升高,MAFLD检出率也越高。随着SUA/Cr升高,WC、BMI、DBP、ALT、AST、ALP、GGT、SUA、TC、TG水平也逐渐升高。年龄与Scr、HDL-C水平呈下降趋势。MAFLD组患者SUA/Cr与WC、BMI、GGT、ALT、AST、SUA、TC、TG水平呈正相关,与年龄、Scr、Hcy水平呈负相关,与性别、SBP、DBP、ALP、HDL-C、LDL-C、FBG、HbA1c无相关关系;进一步分析MAFLD的发生风险,在调整混杂因素后,Q4组比Q1组仍增加了MAFLD的发生风险,OR值(95%CI)为1.734(1.220~2.465)。由此可见,SUA/Cr不仅是MAFLD发生、发展的危险因素,而且与MAFLD的发生风险呈正相关关系,与既往研究结果一致。本研究进一步对SUA/Cr预测MAFLD发生风险的价值进行评估,发现SUA/Cr预测MAFLD的AUC为0.607(95%CI=0.584~0.630,P<0.001),灵敏度为0.707,特異度为0.455。提示SUA/Cr可以预测MAFLD的发生风险。LIU等[17]一项回顾性病例对照研究结果显示,在校正性别、BMI、血脂异常和肝功能异常后,SUA/Cr与MAFLD的严重程度呈正相关,SUA/Cr是判断MAFLD严重程度的有效指标,AUC为0.623(95%CI=0.557~0.687,P<0.01)。本研究结果与之相同,提示SUA/Cr也可以作为MAFLD的预测因素。
本研究尚存在一定的局限性:第一,本研究采用腹部彩超进行检查诊断脂肪肝,当脂肪含量低于20%时,可能无法检测到肝脏脂肪变性,有遗漏部分早期MAFLD患者的可能,但因其简便无创,被普遍应用于临床研究;第二,本研究未能检测C反应蛋白及胰岛素抵抗指数(HOMA-IR),可能会遗漏部分MAFLD患者;第三,本研究采用的是患者单次体检的结果,未能对研究对象进行长期随访或队列研究,无法对SUA/Cr与MAFLD患病之间的因果关系进行准确的分析和判断。因此,今后需要进一步随访研究对象,以验证结果的可靠性。
综上所述,随着SUA/Cr水平升高,MAFLD的检出率越高。MAFLD的发生风险与SUA/Cr呈正相关,即使在校正混杂因素后也是如此。SUA/Cr可用作临床预测MAFLD的非侵入性生物指标,在MAFLD的筛查和预防中,应监测和控制SUA/Cr水平,有助于疾病的早诊断、早治疗,减少疾病的远期并发症。
作者贡献:侯娜娜负责提出研究思路,设计研究方案,数据的收集,统计学分析,撰写论文并对论文整体负责;冯金章、刘锁红、冯俊芳负责论文修订;薛小艳、尹娜负责选取研究对象,数据收集;迟戈夫负责论文的质量控制与审查,对论文整体负责,监督管理。
本文无利益冲突。
侯娜娜:https://orcid.org/0009-0006-1368-7595
参考文献
ESLAM M,SANYAL A J,GEORGE J,et al. MAFLD:a consensus-driven proposed nomenclature for metabolic associated fatty liver disease[J]. Gastroenterology,2020,158(7):1999-2014.e1. DOI:10.1053/j.gastro.2019.11.312.
KAYA,YILMAZ Y. Metabolic-associated fatty liver disease(MAFLD):a multi-systemic disease beyond the liver[J]. J Clin Transl Hepatol,2022,10(2):329-338. DOI:10.14218/JCTH.2021.00178.
ESLAM M,NEWSOME P N,SARIN S K,et al. A new definition for metabolic dysfunction-associated fatty liver disease:an international expert consensus statement[J]. J Hepatol,2020,73(1):202-209. DOI:10.1016/j.jhep.2020.03.039.
CHAN K E,KOH T J L,TANG A S P,et al. Global prevalence and clinical characteristics of metabolic-associated fatty liver disease:a meta-analysis and systematic review of 10 739 607 individuals[J]. J Clin Endocrinol Metab,2022,107(9):2691-2700. DOI:10.1210/clinem/dgac321.
JOHNSON R J,KANG D H,FEIG D,et al. Is there a pathogenetic role for uric acid in hypertension and cardiovascular and renal disease?[J]. Hypertension,2003,41(6):1183-1190. DOI:10.1161/01.HYP.0000069700.62727.C5.
秦迁,闫肃,杨阳,等. 血尿酸轨迹与代谢相关脂肪性肝病的相关性纵向数据研究[J]. 中国预防医学杂志,2023,24(8):814-819. DOI:10.16506/j.1009-6639.2023.08.011.
KAWAMOTO R,NINOMIYA D,KIKUCHI A,et al. Serum uric acid to creatinine ratio is a useful predictor of renal dysfunction among diabetic persons[J]. Diabetes Metab Syndr,2019,13(3):1851-1856. DOI:10.1016/j.dsx.2019.04.023.
GOFTON C,UPENDRAN Y,ZHENG M H,et al. MAFLD:how is it different from NAFLD?[J]. Clin Mol Hepatol,2023,
29(Suppl):S17-31. DOI:10.3350/cmh.2022.0367.
CHUN H S,LEE M,LEE J S,et al. Metabolic dysfunction associated fatty liver disease identifies subjects with cardiovascular risk better than non-alcoholic fatty liver disease[J]. Liver Int,2023,43(3):608-625. DOI:10.1111/liv.15508.
鄭盼盼,赵维丽,胡庆山,等. 2型糖尿病合并代谢相关脂肪性肝病影响因素的研究[J]. 中国糖尿病杂志,2023,31(2):99-103. DOI:10.3969/j.issn.1006-6187.2023.02.004.
LIANG Y B,CHEN H L,LIU Y X,et al. Association of MAFLD with diabetes,chronic kidney disease,and cardiovascular disease:a 4.6-year cohort study in China[J]. J Clin Endocrinol Metab,2022,107(1):88-97. DOI:10.1210/clinem/dgab641.
GUAN L,ZHANG X H,TIAN H Y,et al. Prevalence and risk factors of metabolic-associated fatty liver disease during 2014-2018 from three cities of Liaoning Province:an epidemiological survey[J]. BMJ Open,2022,12(2):e047588. DOI:10.1136/bmjopen-2020-047588.
FAN J H,LUO S Y,YE Y X,et al. Prevalence and risk factors of metabolic associated fatty liver disease in the contemporary South China population[J]. Nutr Metab,2021,18(1):82. DOI:10.1186/s12986-021-00611-x.
YANG C Z,HE Q J,CHEN Z,et al. A bidirectional relationship between hyperuricemia and metabolic dysfunction-associated fatty liver disease[J]. Front Endocrinol,2022,13:821689. DOI:10.3389/fendo.2022.821689.
AL-DAGHRI N M,AL-ATTAS O S,WANI K,et al. Serum uric acid to creatinine ratio and risk of metabolic syndrome in Saudi type 2 diabetic patients[J]. Sci Rep,2017,7(1):12104. DOI:10.1038/s41598-017-12085-0.
XING Y L,CHEN J H,LIU J,et al. Relationship between serum uric acid-to-creatinine ratio and the risk of metabolic-associated fatty liver disease in patients with type 2 diabetes mellitus[J]. Diabetes Metab Syndr Obes,2022,15:257-267. DOI:10.2147/DMSO.S350468.
LIU J,PENG H Y,WANG C,et al. Correlation between the severity of metabolic dysfunction-associated fatty liver disease and serum uric acid to serum creatinine ratio[J]. Int J Endocrinol,2023,2023:6928117. DOI:10.1155/2023/6928117.
(收稿日期:2023-10-20;修回日期:2024-03-03)
(本文编辑:贾萌萌)
