不同胆囊入路腹腔镜胆囊切除术治疗胆囊结石合并慢性胆囊炎患者疗效
2024-04-12陈磊逵芳芳吕方
陈磊逵芳芳 吕方
(南阳市中心医院普外微创外科,河南 南阳 473000)
胆囊结石是指在胆囊内形成的固体结晶,通常由胆固醇、胆色素或钙盐等物质组成。当胆囊内的某些物质过多或胆囊排空功能受损时,就可能导致胆囊结石的形成[1]。当胆囊结石存在并导致长期的胆囊炎症反应时,就被称为胆囊结石合并慢性胆囊炎。胆囊结石合并慢性胆囊炎是一种常见的胆道系统疾病,该疾病可以导致胆囊疼痛、消化不良和并发症,严重时有致癌风险,对患者的生活质量和健康造成严重影响[2]。胆囊结石合并慢性胆囊炎的治疗主要包括药物治疗和手术治疗,其中手术治疗是解决疾病根本问题的有效手段。腹腔镜胆囊切除术作为一种微创手术技术,通过在腹腔镜下对胆囊进行切除,为患者提供了一种安全有效的治疗选择。手术入路的选择在手术过程中发挥着至关重要的作用,不同的入路方式可能对手术的疗效产生显著影响[3]。
因此,本研究旨在分析不同胆囊入路对手术相关指标、炎性标志物、免疫功能的影响。通过比较不同入路方式的差异,为临床医生提供更科学、合理的手术选择,提高手术疗效,减少患者的不适。
1 资料与方法
1.1 一般资料
选取2021 年1 月1 日至2023 年1 月31 日在本院治疗的胆囊结石伴慢性胆囊炎患者98 例作为研究对象。纳入标准:年龄18~75 岁 ;符合胆囊结石合并慢性胆囊炎诊断标准[4];知情且签署同意书。排除标准:存在严重心血管疾病、呼吸系统疾病或其他严重的器质性疾病;孕妇或哺乳期妇女;曾接受过胆囊手术或腹部手术的患者;存在严重凝血功能障碍者;研究期间依从性差者。
采用随机抽签法将患者分为对照组和实验组,每组各49 例。对照组中,男27 例,女22 例,平均年龄48.24±5.63 岁。实验组中,男24 例,女25 例,平均年龄49.12±4.96 岁。两组一般资料比较无显著差异(P>0.05)。研究经本院医学伦理委员会批准。
1.2 方法
对照组采用胆囊前三角入路。患者取仰卧位,全身麻醉。在脐部以下、距离脐约1.5~2 cm 的地方作为主切口位置,进行小皮肤切口。通过主切口插入腹腔镜(三孔法),同时进行CO2气腹,气压维持在12~15 mmHg。进行胆囊前三角的解剖。首先鉴别并小心处理胆总管、肝总管和动脉。利用电刀逐层解剖,确保胆囊床的清晰暴露。切断胆囊床与肝组织之间的组织,保留胆囊床上的小血管。确定胆囊动脉的位置,使用吻合器或缝线进行结扎。注意保护胆囊底部的组织,将胆囊与囊管分离。对囊管进行适当的结扎,确保术后无残余胆汁引流。完成胆囊底部的解剖和结扎后,小心地切断胆囊与胆总管的连接。使用器械或吻合器,将胆囊完整地取出。清洗腹腔并置引流管,缝合腹腔切口,结束手术。
实验组采取胆囊后三角解剖入路。前面的操作同于对照组。进行胆囊后三角的解剖,在左上方对胆囊壶腹部进行牵拉,暴露胆囊后三角区。通过电刀切开浆膜,分离后三角内疏松组织,显露壶腹部和胆囊管。牵转右下方壶腹部,暴露三角区。从浆膜层经壶腹行横向切口,穿透前后三角,离断胆囊管,开放三角区。完成胆囊的解剖后,顺行切除胆囊,并进行腹腔的清洗。最后置入引流管,缝合伤口。为预防感染,术后对两组进行同样的抗生素治疗。
1.3 观察指标
1.3.1 手术相关指标
记录手术时间、术中出血量、胃肠功能恢复时间以及住院时间等相关资料。
1.3.2 炎性水平和免疫功能
分别在患者术前和术后3 d 清晨采集10 mL 空腹外周静脉血,分装于两支试管中,静置30 min。3000 r•min-1离心10 min,取上清液置于-70℃环境下待检。对其中一支试管应用酶联免疫吸附法,经全自动生化分析仪(宁波美康盛德生物科技有限公司,型号:MS-680)检测白细胞介素-6(Interleukin-6,IL-6)、白细胞介素-8(Interleukin-8,IL-8)、肿瘤坏死因子-α(Tumor necrosis factor-α,TNF-α)、C-反应蛋白(Creactive protein,CRP),所需试剂盒购自于上海恒斐生物科技有限公司。另一支试管采用流式细胞仪(湖南唯公生物科技有限公司,型号:EasyCell 204M1)检测外周血CD8+、CD4+,计算CD4+/CD8+比值。
1.4 统计学处理
所有数据采用SPSS20.0 进行统计分析。计量资料以均数±标准差(±SD)表示,采用t 检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 胆囊后三角解剖入路行腹腔镜胆囊切除术改善手术相关指标
实验组的手术时间、术中出血量、胃肠功能恢复时间、住院时间均比对照组显著降低(P<0.05),见表1。
表1 手术效果评价指标比较(±SD,n=49)
注:与对照组相比,*P<0.05。
?
2.2 胆囊后三角解剖入路行腹腔镜胆囊切除术降低炎性因子水平、保持免疫功能稳定
术前,两组的炎性因子水平无明显差异(P>0.05)。术后3 d,两组的炎性因子水平均降低,且实验组的水平更低(P<0.05)。术前,两组的免疫功能指标无显著差异(P>0.05)。术后3 d,两组的免疫功能指标均降低,但实验组高于对照组(P<0.05),见表2。
表2 手术前后炎性标志物、免疫功能指标比较(±SD,n=49)
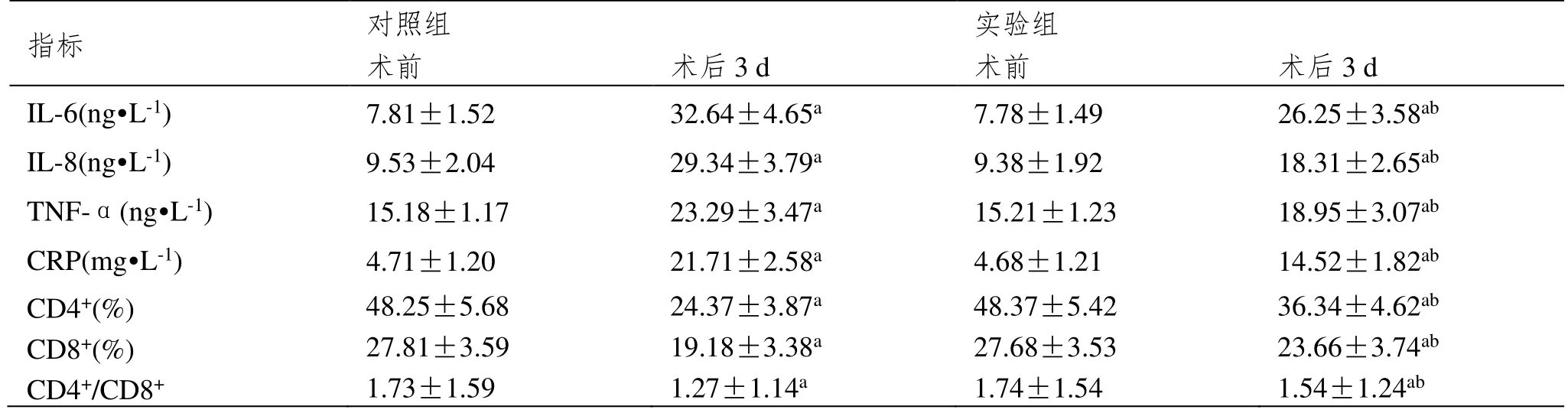
表2 手术前后炎性标志物、免疫功能指标比较(±SD,n=49)
注:与术前相比,aP<0.05;与对照组相比,bP<0.05。
?
3 讨论
胆囊后三角解剖入路是指通过解剖胆囊与肝脏之间的后方空隙,进入胆囊区域。在此入路下可以直接视野下解剖胆囊与肝脏之间的粘连,并且对于有胆囊炎或肝内胆管结石的患者来说,更容易处理相关的解剖结构。
本研究结果显示,实验组表现出明显手术优势,这归因于该入路能够直接地接近胆囊,减少了穿越肝脏组织的需要,有效缩短了手术时间和减少术中出血量。研究结果还表明,术后实验组患者的胃肠功能恢复时间和住院时间均显著减少,采用胆囊后三角解剖入路,减少了对胃肠道的操作冲击,促进了更快的胃肠功能恢复,从而缩短了患者的住院时间。同时,术后炎性标志物水平比较显示,实验组的炎性反应水平更低。这是由于胆囊后三角解剖入路可以更彻底地清除局部炎症,减少了术后的炎性反应。此外,术后两组患者的血清CD4+和CD8+水平均降低,但与对照组相比,实验组的水平更高。意味着胆囊后三角解剖入路的手术对免疫功能的保护作用更好,与朱朋的研究结果一致[5]。
综上所述,采用后三角解剖入路行腹腔镜胆囊切除术治疗胆囊结石合并慢性胆囊炎的患者时,不仅能降低患者外科创伤程度,缩短康复时间,而且有效减轻机体的炎症反应。
