CT动态容积灌注成像检出早期胃癌并评估其病理分型
2024-04-09彭金成张仕勇兰茜琳宋思思
彭金成,明 兵,*,杨 林,张仕勇,邹 庆,兰茜琳,俞 溪,刘 婷,宋思思,黄 霓
(1.川北医学院医学影像学院,四川 南充 637000;2.德阳市人民医院放射科,四川 德阳 618000)
胃癌发病率及死亡率均较高,晚期易出现淋巴结转移及远处转移;而如能早期明确诊断、及时治疗,患者5年生存率可超过97%[1-2]。印戒细胞癌(signet-ring cell carcinoma,SRCC)及腺癌均为胃癌常见病理分型。SRCC恶性程度较高,但有学者[3]认为胃早期SRCC预后不逊于早期腺癌。故及早发现早期胃癌并明确其病理类型对于制定诊疗决策、改善预后至关重要。目前主要通过胃镜诊断早期胃癌,漏、误诊率达25%~53%[4]。增强CT为术前基本影像学检查,但肿瘤检出率不高、评估病理分型能力有限。CT动态容积灌注成像(dynamic volume perfusion CT,DVPCT)可一站式获取胃病灶最佳对比期、时间密度曲线(time-density curve,TDC)等多维度影像学特征。本研究观察DVPCT成像检出早期胃癌并鉴别其病理分型的价值。
1 资料与方法
1.1 研究对象 回顾性分析2017年8月—2022年11月127例德阳市人民医院经术后病理证实的早期胃癌患者,男97例、女30例,年龄43~79岁、平均(61.9±9.4)岁;根据术前检查方式将其分为增强CT组(n=67)或DVPCT组(n=60):增强CT组男47例、女20例,年龄43~77岁、平均(62.0±9.4)岁;DVPCT组男50例、女10例,年龄44~79岁、平均(61.8±9.5)岁。排除标准:① CT检查与手术间隔>6周;②胃充盈不佳;③图像质量不佳;④资料不完整。本研究经院伦理委员会批准(2024-04-019-k01),检查前患者均签署知情同意书。
1.2 仪器与方法 采用Siemens Somatom Force CT仪行腹部扫描,范围自肝顶至双肾下极。检查前嘱患者禁食6~8 h,并于接受扫描前10~15 min饮温水800~1 000 ml。
1.2.1 增强CT 采用CARE模式自动调整管电压(参考值110 kV)及管电流(参考值90 mAs);以流率3.0 ml/s团注对比剂碘美普尔(400 mgI/ml)80 ml,以膈顶处主动脉CT值达100 HU后自动延迟8 s触发动脉期扫描,分别于其后39、49 s行门静脉期及延迟期扫描;以层厚及层间距均为1 mm重建图像。
1.2.2 DVPCT 采用DynMulti4D模式,根据体质量指数(body mass index,BMI)调整参数,对BMI≤25.0 kg/m2者设管电压70 kV、管电流100 mAs,对BMI>25.0 kg/m2者设80 kV、60 mAs,转速0.32 s,Z轴覆盖范围17.6或22.4 cm;经肘静脉以流率5.0 ml/s团注对比剂碘美普尔(400 mgI/ml)80 ml,触发时间2 s,共扫描27次(4.5 s×3、1.5 s×12、3 s×3、6.0 s×6及9.0 s×3),总扫描时间96.96 s。采用高级模型迭代重建图像,层厚及层间距均为1 mm。见图1~3。

图1 患者女,47岁,胃体中低分化腺癌 A、B.轴位增强CT动脉期(A)及门静脉期(B)图示胃体小弯侧病灶强化与胃黏膜无明显差异; C.病理图示腺管状结构,细胞核深染,异型性明显(HE,×200) (箭示病灶)
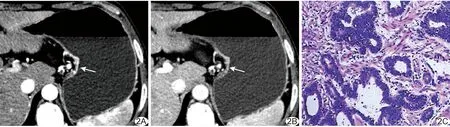
图2 患者男,64岁,胃体高分化腺癌 A、B.轴位DVPCT病灶最佳对比期(A)及门静脉期(B)图示胃体小弯侧病灶强化与胃黏膜存在显著差异; C.病理图示部分腺管状或筛状结构,细胞核深染,异型性明显(HE,×200) (箭示病灶)

图3 患者男,76岁,胃体SRCC A~C.轴位(A)、冠状位(B)及矢状位(C)DVPCT病灶最佳对比期图示胃体病灶强化与胃黏膜存在显著差异; D.病理图示部分肿瘤细胞呈巢团状,肿瘤黏附性小,细胞质含大量黏液,挤压细胞核,异型性明显(HE,×200) (箭示病灶)
1.3 图像分析 将增强CT图像上传至图像存储与传输系统(picture archiving and communication systems,PACS)行多平面重组(multiplanar reformation,MPR)。将DVPCT图像传输至Syngo.via后处理工作站,于动态血管成像模式下行呼吸校正及降噪;分别于腹腔干开口层面的腹主动脉、门静脉主干、病灶及胃黏膜中勾画ROI并生成相应TDC,获取动脉期、病灶最佳对比期、门静脉期及延迟期图像,并传至PACS。由2名具有5年以上腹部影像学诊断经验的放射科医师独立阅片,意见不一致时经协商决定。记录2组肿瘤检出情况(阳性/阴性)、位置、最大径、剂量长度乘积(dose-length product,DLP),以及DVPCT组肿瘤强化程度(高于/低于胃黏膜)、门静脉期与延迟期峰值期相及峰值时间;计算有效剂量(effective dose,ED):ED=0.015×DLP。见图4。
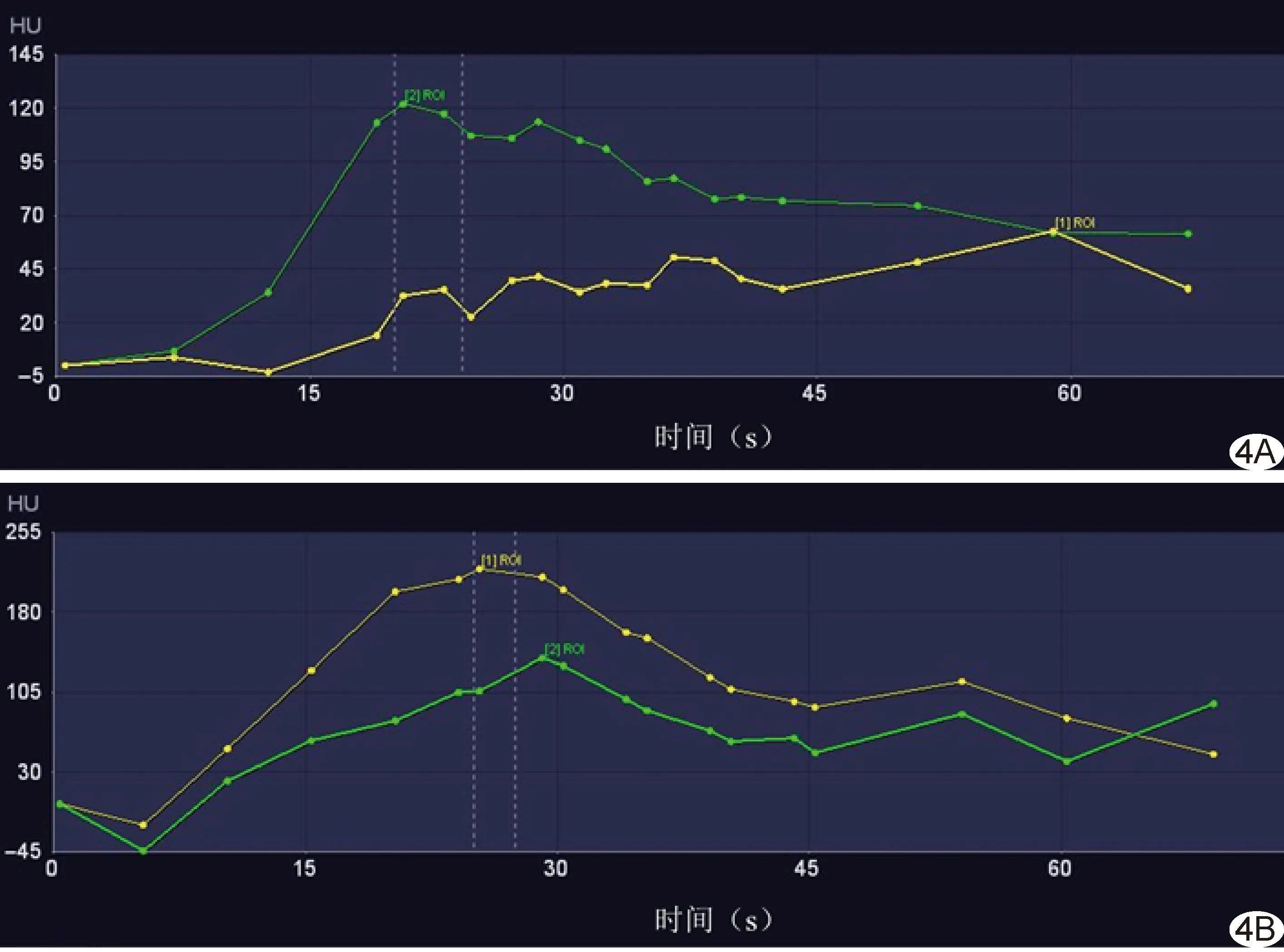
图4 DVPCT TDC图 A.患者男,76岁,胃体SRCC; B.患者男,64岁,胃体高分化腺癌 (黄色代表胃癌灶、绿色代表正常胃黏膜)
1.4 统计学分析 采用SPSS 26.0统计分析软件。以±s表示符合正态分布的计量资料,行t检验;以中位数(上下四分位数)表示不符合正态分布的计量资料,行秩和检验。以χ2检验或Fisher精确概率法比较计数资料。绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC),分析DVPCT TDC鉴别早期胃SRCC与早期胃腺癌的效能。P<0.05为差异有统计学意义。
2 结果
DVPCT组肿瘤检出率、DLP及ED均高于增强CT组(P均<0.05);组间患者年龄、性别、病理分型、肿瘤位置及肿瘤最大径差异均无统计学意义(P均>0.05)。见表1。
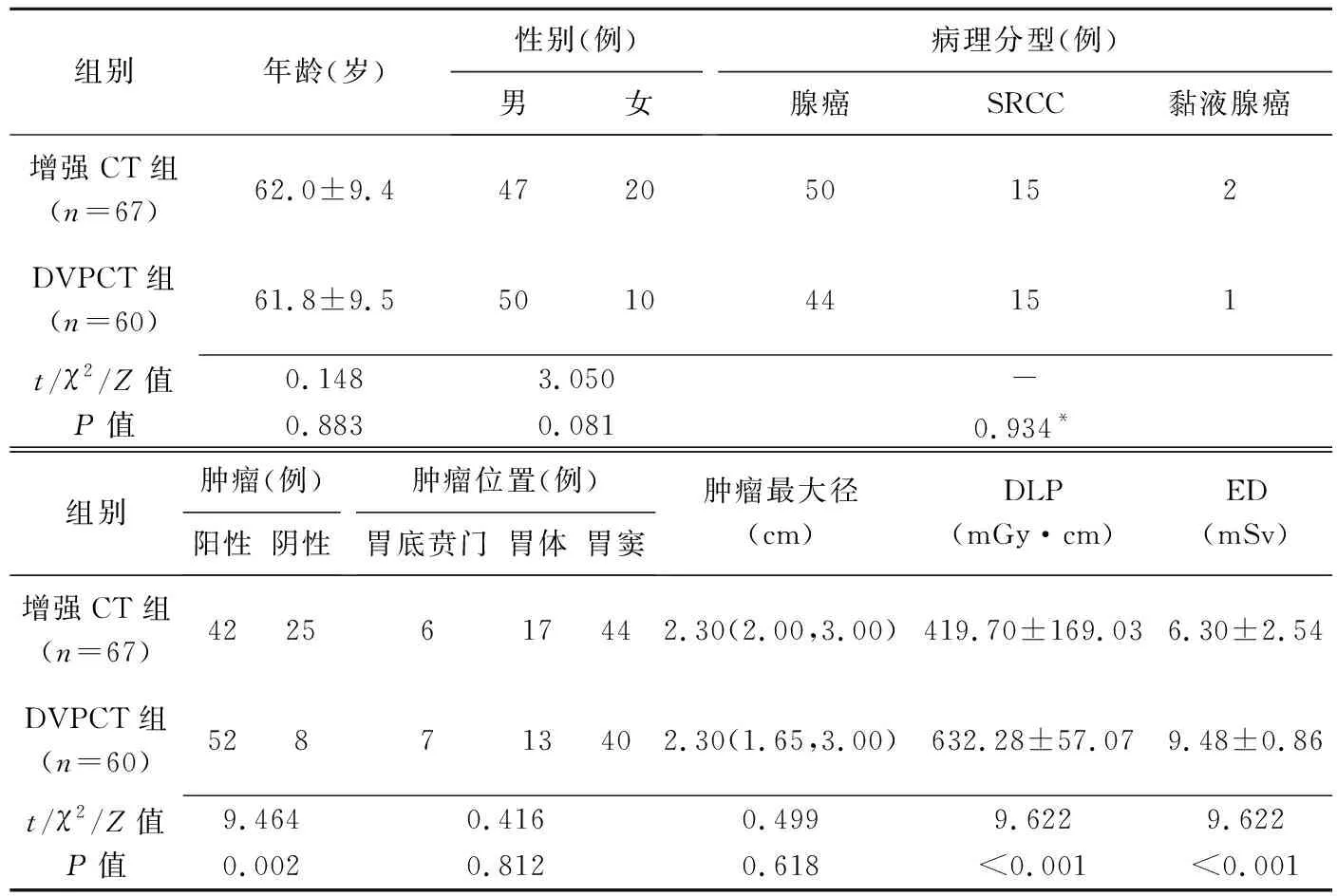
表1 接受增强CT或DVPCT检查的早期胃癌患者一般资料及肿瘤CT表现比较
52例经DVPCT检出的早期胃癌中,SRCC 12例,腺癌39例,黏液腺癌1例;其中,早期胃SRCC与腺癌肿瘤强化程度、门静脉期及延迟期峰值期相及峰值时间差异均有统计学意义(P均<0.05)。见表2。
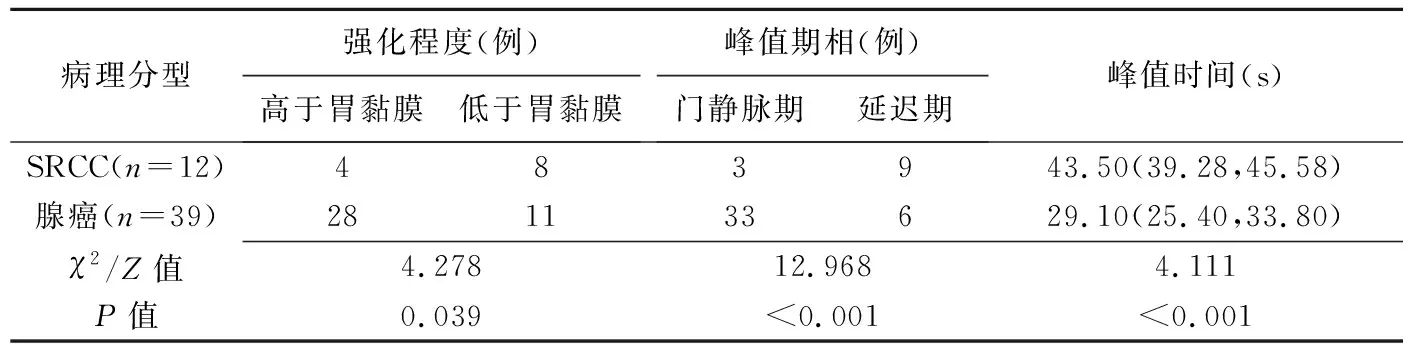
表2 DVPCT组内早期胃SRCC与腺癌DVPCT表现比较
ROC曲线显示,以37.3 s为峰值时间的最佳截断值,DVPCT TDC鉴别早期胃SRCC与早期胃腺癌的敏感度、特异度、阳性预测值、阴性预测值、准确率及AUC分别为83.33%、84.62%、62.50%、94.29%、84.31%及0.895。
3 讨论
动脉期增强CT显示胃黏膜线较清晰,有助于检出早期胃癌,尤其对增厚不明显的癌灶具有重要提示意义[5];但由于个体差异及不同注射方案,胃黏膜峰值强化时间不一致、多基于操作者经验设置扫描时间等,捕捉扫描期相易不准确,使早期胃癌与邻近胃黏膜对比度不足而增加漏诊风险。DVPCT可通过持续扫描目标脏器而同时获得脏器与其内病灶的TDC,据以重建病灶最佳对比期等多期增强图像,有助于避免个体循环差异导致的病灶强化对比不佳;且相比64层常规增强CT,基于第三代双源CT上腹部DVPCT的ED较低[6-7]。
本研究增强CT组对于早期胃癌的检出率为62.69%(42/67),与既往研究[8]相符;而DVPCT组检出率为86.67%(52/60),明显高于增强CT组(P<0.01),提示DVPCT重建的病灶最佳对比期图像可使病灶与邻近胃黏膜强化差异最大化,有效提高对胃壁增厚不明显病灶的检出率。
局限于黏膜层的早期胃SRCC获诊率较低,其淋巴结转移发生率远低于低-中分化腺癌,但肿瘤侵入黏膜下层后迅速发生扩散、转移[9],使得早期诊断对于胃SRCC至关重要。既往研究[10-11]认为早期胃SRCC以轻-中度强化为主,晚期多明显强化。本研究中,早期胃SRCC强化程度多低于胃黏膜(8/12,66.67%),支持CHEN等[10]观点;可能早期SRCC纤维组织含量较少、肿瘤细胞胞质分泌黏液而表现为轻中-度强化,随病情进展,其内未成熟纤维组织、新生血管含量增加而呈明显强化。本研究经DVPCT检出的12例SRCC中,延迟期所见强化灶显著多于门静脉期,与既往研究[12]结果一致;考虑与SRCC内部成分为纤维组织取代,导致细胞通透性减低、对比剂滞留有关,提示延迟期强化有助于诊断胃SRCC。此外,本研究DVPCT组中,早期胃SRCC峰值时间明显晚于早期胃腺癌,以37.3 s为最佳截断值,其鉴别早期胃SRCC与早期胃腺癌的敏感度、特异度、阳性预测值、阴性预测值、准确率及AUC分别为83.33%、84.62%、62.50%、94.29%、84.31%及0.895,具有较高鉴别效能。
综上所述,DVPCT检出早期胃癌效果优于常规增强CT,且可根据所获TDC有效鉴别早期胃SRCC与早期胃腺癌。但本研究为单中心回顾性分析,样本量有限,缺少针对详细CT诊断征象鉴别病理分型的研究,有待后续扩大样本量进一步深入观察。
利益冲突:全体作者声明无利益冲突。
作者贡献:彭金成研究设计和实施、数据和统计分析、查阅文献、撰写文章;明兵指导、审阅和修改文章、经费支持;杨林、邹庆审阅和修改文章;张仕勇图像分析、审阅和修改文章;兰茜琳、宋思思、黄霓图像分析和处理;俞溪、刘婷查阅文献、图像处理、数据分析。
