个性化营养干预联合快速康复对妊娠期糖尿病孕妇剖宫产术后恢复、并发症和糖代谢的影响
2024-04-07苏丽珍朱建英王碧云陈锦秀骆志慧刘惠霞
苏丽珍,朱建英,王碧云,陈锦秀,骆志慧,刘惠霞
(东莞市妇幼保健院产科,广东 东莞 523110)
妊娠期糖尿病(gestational diabetes mellitus,GDM)指妊娠前糖代谢正常,妊娠期首次发生或出现不同程度糖耐量异常的代谢性疾病[1]。剖宫产是GDM患者常用分娩方式之一,但因自身代谢及术后禁食等因素,GDM患者更易出现术后并发症,进而影响康复[2]。GDM患者的术后护理对其康复具有举足轻重作用,完善且合理的护理干预能促进患者康复,减少相关并发症发生[3]。快速康复护理模式(fast track suigery,FTS)是以循证医学为基础,以多模式干预为手段,涉及多领域的新型护理模式,其被证实能促进患者快速康复,并能减少并发症发生[4]。营养干预是糖尿病患者血糖控制的主要手段,合理膳食不仅利于血糖稳定,还能减少药物使用[5]。但传统营养干预常采用统一营养方案,无法满足GDM剖宫产患者的营养需求,因此,依据患者营养需求制定的个性化营养干预是目前临床研究的热点。目前,我国FTS的应用及个性化营养干预在GDM剖宫产围手术期起步晚且未形成临床规范。因此,本研究对GDM剖宫产患者实施FTS配合个性化营养干预,并探讨其对患者术后恢复、并发症及糖代谢的影响。
1 资料与方法
1.1 一般资料
选取2021年1月至2022年12月东莞市妇幼保健院收治的120例GDM剖宫产患者为研究对象。纳入标准:(1)符合GDM的诊断标准[6];(2)孕周≥37周;(3)育龄期女性,年龄25~43周岁;(4)单胎妊娠;(5)患者凝血功能正常,计划性剖宫产,且无剖宫产禁忌症。排除标准:(1)妊娠前糖尿病或其他代谢性、内分泌疾病;(2)既往GDM史、妊娠高血压史、妊娠期血脂异常史;(3)既往巨大胎儿分娩史;(4)合并严重心、肝、肾、脑疾病;(5)1年内有腹部手术史。根据护理方式不同将患者分为常规护理组(A组)、快速康复组(B组)及快速康复+营养干预组(C组),每组各40例。各组年龄、身高、体质量等一般资料比较,差异无统计学意义(P>0.05)。见表1。本研究经医院伦理委员会审批,所有研究对象知情同意并签署知情同意书。
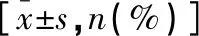
表1 两组一般资料比较
1.2 护理方法
A组给予常规护理,具体包括:(1)术前宣教及评估;(2)指导患者术前12 h禁食、4 h禁水;(3)术后监测患者生命体征变化、观察产妇切口情况、子宫收缩及阴道流血量;(4)遵医嘱使用镇痛泵;(5)讲解产妇正确母乳喂养的方法及好处;(6)术后12 h进流食、拔除尿管;肛门排气后给予半流质或普食。
B组给予在常规护理基础上实施FTS护理,具体包括:(1)术前重视术前宣教及心理护理,积极主动与产妇沟通,及时疏泄产妇内心紧张、焦虑等情绪,并嘱咐产妇家属多关心鼓励产妇;(2)术前1天晚餐正常进食,24∶00前可适当补充进食,术日晨6∶00前均可饮水,术前2 h饮糖盐水≤300 mL;(3)术中保持适宜温湿度,术中输液先加温及腹腔冲洗液温度;(4)实施多模式镇痛及超前充分镇痛;(5)术后及时告知产妇手术及新生儿情况;(6)做好宫底按摩,2 h内1次/30min,2~6 h内1次/h,6~24 h内1次/2h;(7)麻醉清醒、生命体征平稳后要求产妇嚼15~30 min口香糖,2 h后鼓励产妇饮水30~50 mL,若无呕吐等不适则鼓励产妇在饮水30 min后进食流质食物,如鸡汤、鱼汤等,肛门排气后给予半流质饮食,之后逐步过度至普食。指导产妇注意高蛋白、高热量及高维生素食物的补充,促进产后恢复,保证母乳喂养;(8)术后产妇清醒后给予半卧位,指导产妇早期进行被动和主动运动,如踝泵运动、主动翻身、按摩肢体等。6 h后拔除尿管,24 h内下次活动。
C组在B组FTS基础上给予个性化营养干预,具体包括:(1)组建营养干预+FTS护理小组,成员包括主治医师1名,护士长1名、责任护士5名,营养师1名,护士长担任组长。(2)患者入院后,收集产妇身高、体重、活动度、糖代谢水平等临床资料,建立营养档案。依据患者临床资料,参照医学营养治疗指南等制定个性化营养干预方案,向产妇提供每日食谱及营养指导手册。控制产妇全天能量及营养需求,碳水化合物供能占全天的50~60%、蛋白质占15~20%、脂肪占20~30%,鼓励产妇进行多元化饮食、少量多餐(5~6次/d),能量分配2/8、1/8、2/8、1/8、2/8。注意优质蛋白质及不饱和脂肪酸的补充,尽量选择升糖指数低的碳水化合物,膳食纤维25~35 g/d。能量计算公式为:基础热量=655+[9.6×体重(kg)]+[1.8×身高(cm]-[4.7×年龄(岁)];运动时总热量:几乎不动(卧床)-基础热量×1.2、轻度运动=基础热量×1.375、中度运动=基础热量×1.55。
各组均干预至产妇出院。
1.3 观察指标
(1)比较各组术后恢复指标:比较各组泌乳始动时间、首次排气时间、首次下床时间、血性恶露持续时间、术后住院时间及切口愈合情况。(2)比较各组糖代谢指标:分别于入组时、术后1 d及术后3 d采集产妇血液检测空腹血糖(fasting blood glucose,FBG)及餐后2 h血糖(2 h postprandial blood glucose,2hPG),并在产后42 d复查时进行75 g糖耐量试验(oral glucose tolerance test,OGTT)[7]。(3)比较各组并发症情况:记录各组住院期间产后出血、尿潴留、肠梗阻、伤口感染、下肢深静脉血栓形成等并发症情况。(4)比较各组护理满意度:产妇出院前采取科室自制的护理满意度问卷评估两组护理满意度。采用 Likert5 级评分法测定,分别为非常不满意(1分)、 不满意(2分)、一般(3分)、满意(4分)、非常满意(5分),总满意率=(非常满意+满意)/总例数×100%。
1.4 统计学分析
2 结果
2.1 各组术后恢复指标比较
各组泌乳始动时间、首次排气时间、首次下床时间、血性恶露持续时间、术后住院时间比较:C组 表2 各组术后恢复指标比较 入组时,各组FBG及2 hPG差异均无统计学意义(P>0.05)。术后1 d及术后3 d ,各组患者FBG及2 hPG比较:C组 表3 各组糖代谢指标比较 C组总并发症发生率低于A组(P<0.05),A组与B组、B组与C组比较,差异均无统计学意义(P>0.05)。见表4。 表4 各组并发症情况比较[n(%)] C组护理满意度为97.50%,高于A组的80.00%及B组的87.50%,差异有统计学意义(P<0.05)。见表5。 表5 各组护理满意度比较 [n(%)] GDM是妊娠期常见的代谢性疾病,在我国妊娠期女性中发病率为15%左右[8]。与正常孕妇相比,GDM孕妇有更高的剖宫产率和更严重的母婴并发症。围术期血糖检测和管理是降低GDM患者母婴并发症、维护母婴健康的关键[9]。涂飞容等[10]指出,个性化饮食指导联合自我效能干预能有效控制GDM患者血糖,缩短血糖恢复时间,获得良好预后。2018年美国妇产科协会[11]规范了一系列对GDM患者系统化、全面化的FTS护理措施。国内研究[12]也显示,多学科协作的FTS护理可减轻GDM患者痛苦,促进术后恢复,提升纯母乳喂养率,降低非计划再入院,临床价值突出。 本研究中,C组泌乳始动时间、首次排气时间、首次下床时间、血性恶露持续时间、术后住院时间明显短于A组和B组(P<0.05)。由此说明,FTS护理可促进GDM剖宫产术后恢复,利于切口愈合;在FTS基础上联合个性化营养干预能进一步缩短GDM剖宫产术后恢复时间,促进切口愈合。FTS是在术前、术中及术后采取经循证有效的方法减少手术应激,进而减轻损伤,加速患者康复。术中及术后多模式镇痛可降低患者疼痛、减少手术应激反应,进而促进患者早期下床活动及功能锻炼[13]。本研究中,将术前12 h禁食、4 h禁水调整为术前一天晚餐正常进食,24∶00前可适当补充进食,术日晨6∶00前均可饮水,术前2 h饮糖盐水≤300 mL。既往研究显示[14],术前长时间禁食禁水会对患者产生不良影响,如饥饿、口渴、血糖波动等,同时,术前长时间禁食禁水加剧患者身体消耗,不利于组织修复及伤口愈合。早期下床活动是加速患者术后恢复的重要条件,其可促进胃肠道蠕动,并利于预防下肢深静脉血栓形成[15]。依据GDM患者糖代谢水平、活动量等制定的围术期个性化营养干预,改变患者不良生活及饮食习惯,不仅利于患者血糖稳定,还能保证患者产后能获得足够营养,促进乳汁分泌及身体恢复。 大部分GDM患者产后血糖恢复正常,但其远期发展为二型糖尿病的风险并未降低[16]。因此,全面了解GDM患者产后糖代谢水平及进行早期干预是降低GDM远期糖尿病发生率的关键。美国糖尿病协会[17]推荐所有GDM患者均于产后4~12周行75 g OGTT以明确产后糖代谢水平,筛查有无空腹血糖受损、糖耐量异常或糖尿病,本研究结果显示:术后1 d及术后3 d C组FBG及2 hPG达标率均高于A组和B组;42 d OGTT显示,C组空腹、服糖后1 h及服糖后2 h血糖值低于A组和B组,表明个性化营养干预联合FTS能更好控制GDM产妇产后血糖水平,改善糖代谢紊乱状态,究其原因可能为:个性化营养干预联合FTS依据患者需求制定营养食谱、指导患者饮食,不仅能满足产后营养所需,还利于患者血糖稳定。个性化营养干预通过调整膳食结构、合理控制每日摄入热量及营养素,能有效改善胰岛素抵抗,维持机体糖代谢稳态[18]。实施个性化营养干预联合FTS护理GDM剖宫产术后患者恢复更快,血糖恢复更佳,患者护理满意度更高。 综上,个性化营养干预联合FTS能促进GDM剖宫产患者术后恢复,改善其糖代谢水平,具有较好的临床应用价值。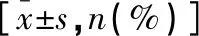
2.2 各组糖代谢指标比较
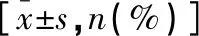
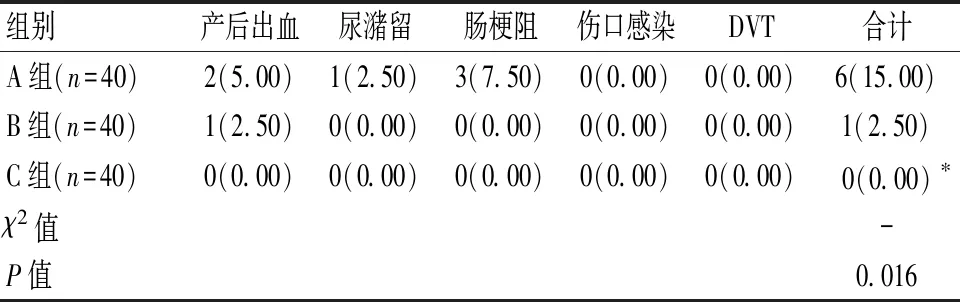
2.3 各组并发症情况比较
2.4 各组护理满意度比较

3 讨论
