中性粒细胞/淋巴细胞比值与白塞病疾病活动性的相关性
2024-04-01袁昌芬许颖郭韫凡吴云涛王秀艳张景义
袁昌芬 许颖 郭韫凡 吴云涛 王秀艳 张景义
摘要:目的 探討中性粒细胞/淋巴细胞比值(NLR)与白塞病(BD)疾病活动性的相关性。方法 103例BD患者依据电子病历疾病活动性指数(EMRAI)评分分为低活动性组(0~4分,61例)和高活动性组(5~11分,42例)。检测患者白细胞计数(WBC)、中性粒细胞计数(NEU)、淋巴细胞计数(LY)、血小板计数(PLT)、红细胞计数(RBC)、血红蛋白(Hb)、红细胞沉降率(ESR)、C反应蛋白(CRP)、IgG、IgA、IgM及补体C3、C4,计算NLR和血小板/淋巴细胞比值(PLR);分析NLR、PLR与全体患者ESR、CRP、EMRAI的相关性;采用Logistic回归分析BD疾病活动性的影响因素;绘制受试者工作特征(ROC)曲线,评估NLR对BD疾病活动性的判断效能。结果 高活动性组患者WBC、NEU、PLT、ESR、CRP、NLR、PLR及补体C3、C4均高于低活动性组(P<0.05),余指标差异均无统计学意义(P>0.05)。NLR与全体患者ESR、CRP、EMRAI呈正相关,PLR与全体患者ESR、CRP、EMRAI呈正相关(P<0.05)。Logistic回归分析显示,高NLR是BD疾病活动性的危险因素(OR=1.511,95%CI:1.080~2.113,P<0.05)。ROC曲线分析结果显示,NLR评估BD疾病活动性的曲线下面积(AUC)为0.706(95%CI:0.603~0.809)。结论 NLR对BD患者疾病活动性有一定的判断效能,可作为BD疾病活动性评估的生物学指标。
关键词:贝赫切特综合征;电子病历疾病活动性指数;中性粒细胞/淋巴细胞比值;血小板/淋巴细胞比值;疾病活动性
中图分类号:R593.9文献标志码:ADOI:10.11958/20230872
Correlation between neutrophil-to-lymphocyte ratio and disease activity in Behcets disease
YUAN Changfen1, XU Ying2, GUO Yunfan3, WU Yuntao3, WANG Xiuyan1, ZHANG Jingyi2△
1 Department of General Medicine, 2 Department of Endocrinology, 3 Department of Cardiovascular Medicine, Kailuan General Hospital Affiliated to North China University of Science and Technology, Tangshan 063000, China
△Corresponding Author E-mail: zhangjingyi63@sina.com
Abstract: Objective To explore the correlation between neutrophil-to-lymphocyte ratio (NLR) and Behcets disease (BD) activity. Methods A total of 103 BD patients were divided into the low activity group (0-4, 61 cases) and the high activity group (5-11, 42 cases) according to electronic medical record-based disease activity index (EMRAI) score. The white blood cell (WBC), neutrophil (NEU), lymphocyte (LY), platelet (PLT), red blood cell (RBC), hemoglobin (Hb), erythrocyte sedimentation rate (ESR), C-reactive protein (CRP), IgG, IgA, IgM, complement C3 and C4 were detected. NLR and platelet-to-lymphocyte ratio (PLR) were calculated. The correlation between NLR, PLR and ESR, CRP, EMRAI were analyzed. Logistic regression was used to analyze the influencing factors of BD disease activity. Receiver operating characteristic (ROC) curve was drawn to evaluate the effectiveness of NLR in judging BD disease activity. Results WBC, NEU, PLT, ESR, CRP, NLR, PLR, complement C3 and C4 in patients were higher in the high activity group than those in the low activity group (P<0.05), and there were no significant differences in other indexes (P>0.05). NLR was positively correlated with ESR, CRP and EMRAI in the whole group, while PLR was positively correlated with ESR, CRP and EMRAI in the whole group (P<0.05). Logistic regression analysis showed that high NLR was a risk factor for BD disease activity (OR=1.511, 95%CI: 1.080-2.113, P<0.05). ROC curve analysis showed that the area under the curve (AUC) of NLR in evaluating BD disease activity was 0.706 (95%CI: 0.603-0.809). Conclusion NLR is effective in judging the disease activity of BD patients, and can be used as a biological index to evaluate the disease activity of BD.
Key words: Behcet syndrome; electronic medical record-based disease activity index; neutrophil to lymphocyte ratio; platelet to lymphocyte ratio; disesse activity
白塞病(Behcets Disease,BD)是一种病因不明的慢性全身性血管炎性疾病,涉及大小血管,累及静脉和动脉[1-2]。其特征是反复发作的口腔溃疡、生殖器溃疡、皮肤病变、眼部病变以及其他多系统受累表现[3-4]。BD的发病机制尚不明确,诊断主要依靠患者症状,尚无特异性指标[5-6]。判断BD的疾病活动性是治疗的关键,现多采用电子病历疾病活动性指数(electronic medical recordbased activity index,EMRAI)进行评估,评分越高代表疾病活动性越高[7]。近年来,中性粒细胞/淋巴细胞比值(NLR)和血小板/淋巴细胞比值(PLR)作为新的炎性标志物[8-9],常用于评估多种自身免疫性疾病的活动程度,但其对BD疾病活动性的评估能力尚需进一步研究。目前NLR、PLR可否作为评估BD患者系统炎症反应的指标成为研究热点。本研究旨在探讨NLR、PLR与BD疾病活动性的相关性,以期为临床BD患者的病情评估提供参考。
1 对象与方法
1.1 研究对象 收集2015年1月—2022年1月于华北理工大学附属开滦总医院风湿免疫科住院的初治BD患者103例,均为河北籍常住居民,其中男37例,女66例,平均发病年龄(39.47±15.50)岁,平均诊断年龄(45.52±14.97)岁,病程5(1,10)年,住院天数10(7,14)d。纳入标准:符合1990年国际白塞病研究组制定的診断标准(ISG)[10]或2014年白塞病国际诊断标准(ICBD)[11],存在口腔溃疡及复发性生殖器溃疡、典型眼部病变、典型皮肤病变或皮肤病理试验阳性中的任意2项;临床资料完整。排除标准:合并结核、梅毒、艾滋病等感染性疾病;合并实体恶性肿瘤、血液恶性肿瘤等可以表现为多脏器受累的其他疾病;合并内分泌疾病和其他自身免疫疾病;妊娠或哺乳期妇女。
1.2 实验室指标检测及NLR、PLR计算 患者空腹抽取肘静脉血5 mL,抗凝管采集全血后检测血常规和红细胞沉降率(ESR),促凝管采集全血后3 000 r/min离心10 min,取血清置于-80 ℃冰箱内保存待测。希森美康XN1000全自动血常规分析仪检测白细胞计数(WBC)、中性粒细胞计数(NEU)、淋巴细胞计数(LY)、血小板计数(PLT)、红细胞计数(RBC)、血红蛋白(Hb)。采用北京赛科希德科技发展有限公司SD-1000动态血沉压积测试仪测定ESR。日立008AS全自动生化分析仪检测C反应蛋白(CRP)、IgG、IgA、IgM及补体C3、C4,检测方法为免疫比浊法。CRP检测试剂盒购自河北艾驰和日本株式会社,血清IgG、IgA、IgM及补体C3、C4检测试剂盒购自成都迈克生物股份有限公司。计算NLR=NEU/LY,PLR=PLT/LY。
1.3 疾病活动性判断 依据EMRAI评分标准[7]对患者进行疾病活动性评分,该评分系统包括9个症状和2个实验室指标。9个症状分别为口腔溃疡、生殖器溃疡、眼部症状、皮肤损害、附睾炎、关节症状、胃肠道症状、血管病变、中枢神经系统损害,2个实验室指标分别为ESR和CRP。根据每种症状存在与否分别记为1或0;根据ESR和CRP正常与否分别记为0或1;EMRAI总分为0~11分。其中,0~4分为低疾病活动性(低活动性组,61例),5~11分为高疾病活动性(高活动性组,42例)。
1.4 统计学方法 采用SPSS 25.0软件进行数据分析。采用Shapiro-Wilk法对计量资料进行正态性检验,符合正态分布的计量资料以[x] ±s表示,组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ2检验。NLR、PLR与ESR、CRP、EMRAI的相关分析采用Spearman相关。采用Logistic回归分析BD疾病活动性的影响因素。绘制受试者工作特征(ROC)曲线,评估NLR对BD疾病活动性的判断效能。P<0.05为差异有统计学意义。
2 结果
2.1 2组间一般资料比较 2组患者性别比例、年龄比较差异均无统计学意义(P>0.05),见表1。
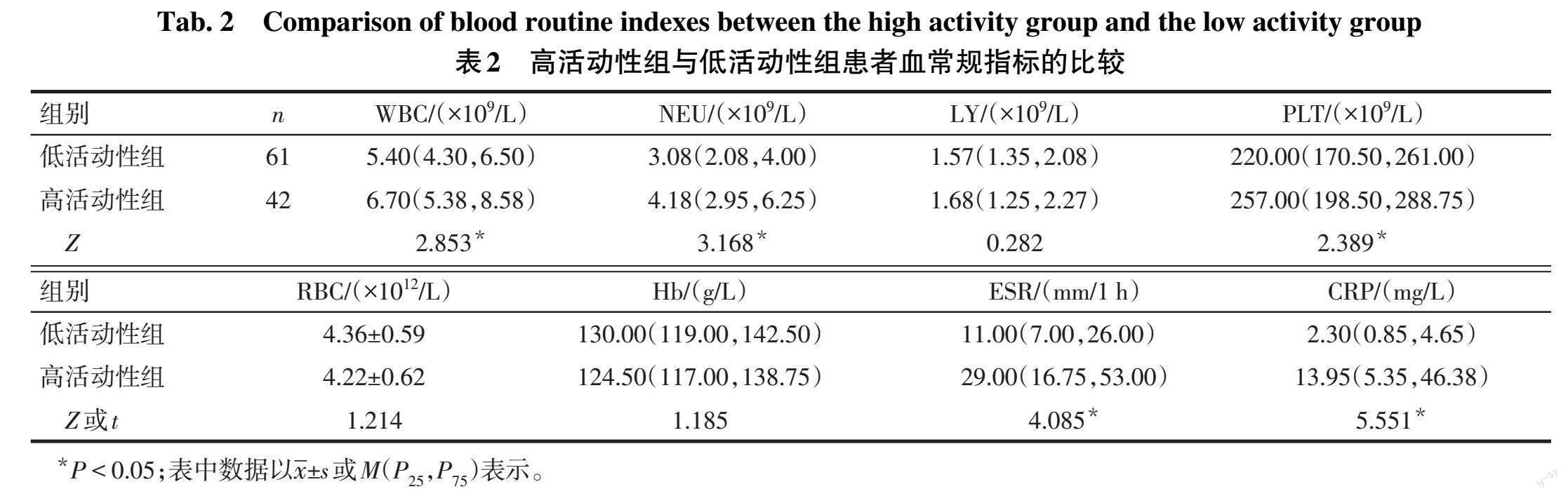
2.2 2组间血常规指标比较 高活动性组患者的WBC、NEU、PLT、ESR、CRP均高于低活动性组(P<0.05);2组患者LY、RBC、Hb比较差异无统计学意义(P>0.05),见表2。
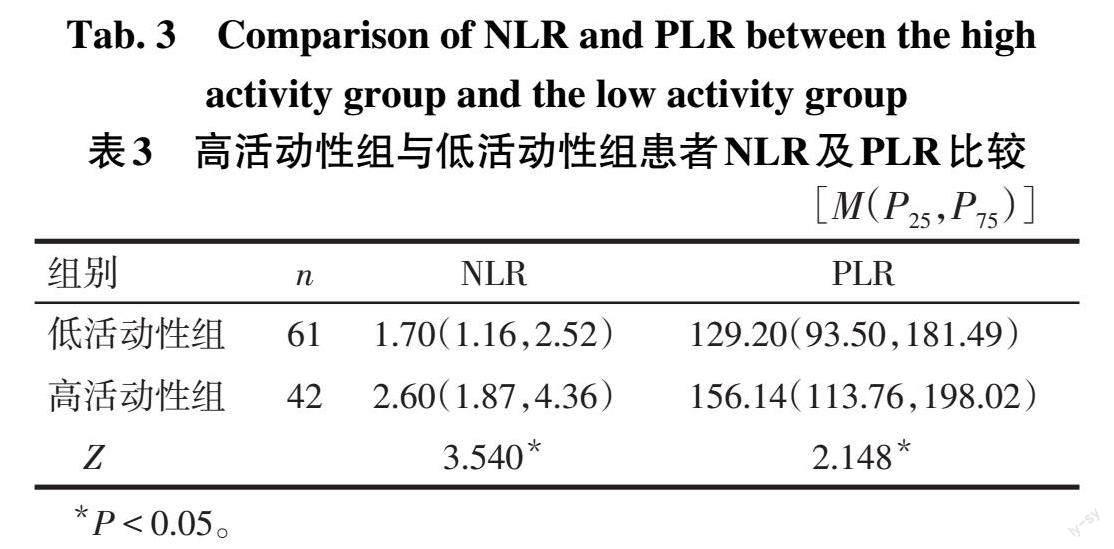
2.3 2组间NLR、PLR比较 高活动性组患者的NLR、PLR均高于低活动性组(P<0.05),见表3。
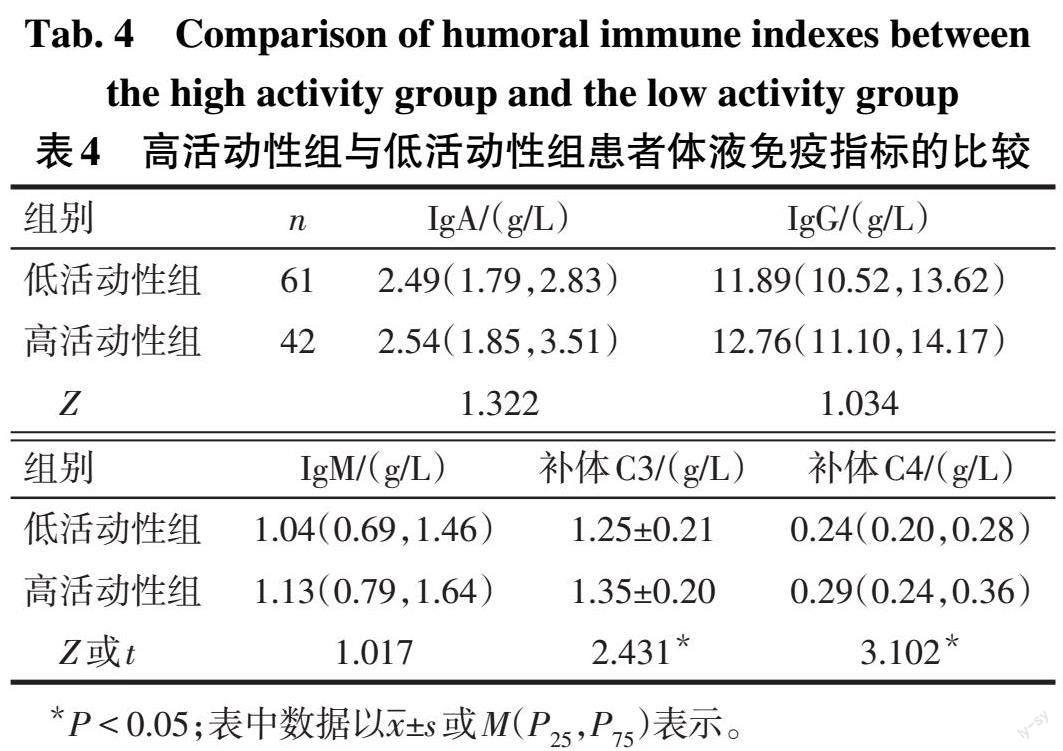
2.4 2组间体液免疫指标比较 高活动性组患者的补体C3、C4均高于低活动性组,差异有统计学意义(P<0.05);2组患者IgA、IgG、IgM比较差异无统计学意义(P>0.05),见表4。
2.5 NLR、PLR与全体患者ESR、CRP、EMRAI的相关性分析 NLR与全体患者ESR、CRP、EMRAI呈正相关(rs分别为0.258、0.361、0.412,P<0.05);PLR与全体患者ESR、CRP、EMRAI呈正相关(rs分别为0.409、0.293、0.286,P<0.05)。
2.6 BD疾病活动性的多因素Logistic回归分析 以NLR、PLR为自变量,BD患者疾病活动性高低(低活动性=0,高活动性=1)为因变量,进行多因素Logistic回归分析。结果显示,高NLR是BD患者疾病活动性的独立危险因素(P<0.05),见表5。
2.7 NLR对BD疾病活动性的判断效能 ROC曲线分析结果显示,NLR评估BD疾病活动性的曲线下面积(AUC)为0.706(95%CI:0.603~0.809),最佳临界值为2.56,敏感度为54.8%,特异度为78.7%,约登指数为0.335,见图1。
3 讨论
BD是一种累及全身血管的慢性自身免疫性炎症性疾病。以中性粒细胞功能亢进、血管炎、自身免疫和炎性反应为主要病理特征[12]。BD的活动性越高,其预后越差,因此早期明确BD的活动程度具有重要意义。临床中可采用白细胞介素、肿瘤坏死因子、血管内皮生长因子等来监测BD的活动性,但是均缺乏特异性。研究发现BD患者体内中性粒细胞和血小板数量保持较高水平,而淋巴细胞数量则偏低[13]。因此,NLR和PLR在反映BD疾病活动性及炎症程度方面受到广泛关注。
BD的病理生理变化是以中性粒细胞过度激活致使羟自由基产生增加、趋化作用增强以及溶酶体酶产生增加为主,在炎症过程中产生的炎性细胞和分子又会引起外周血细胞数量的变化,导致NLR、PLR水平升高[14-16]。Tezcan等[13]研究发现,活动期BD患者的NLR和PLR明显高于非活动期患者,NLR与白塞病当前活动量表(Behcets Disease Current Activity Form,BDCAF)评分呈正相关,而PLR与BDCAF评分则无相关性;绘制ROC曲线发现,NLR是BD最有价值的预测因子,其AUC为0.584(95%CI:0.522~0.644),临界值为2.59,敏感度为29.5%,特异度为90.0%。Shadmanfar等[17]亦发现活动期BD患者的NLR和PLR显著高于非活动期患者,其中有眼部受累的患者NLR和PLR更高;NLR与伊朗白塞病动态活动测量(Iranian Beh?ets Disease Dynamic Activity Measurement,IBDDAM)評分、眼部IBDDAM评分均呈正相关(rs分别为0.162、0.159,均P<0.05),而PLR与IBDDAM评分、眼部IBDDAM评分均无相关性;ROC曲线结果显示,NLR判断BD总体疾病活动度的AUC为0.657,临界值为2.58,敏感度为38.51%,特异度为87.34%;NLR判断BD眼部活动度的AUC为0.690,临界值为2.58,敏感度为46.79%,特异度为85.24%。
本研究结果显示,高活动性组患者的WBC、NEU、PLT、ESR、CRP、NLR、PLR、补体C3及C4均高于低活动性组,提示WBC、NEU、PLT参与了机体免疫应答;ESR、CRP作为反映疾病炎症程度的传统指标,虽然可见二者升高,但是对判断BD疾病活动性的准确度可能欠佳;NLR、PLR作为系统炎症免疫指标,其可能与BD的发生发展和疾病活动性有关;C3、C4是补体系统的核心成员,补体系统主要通过介导免疫和炎症反应参与机体的防御和免疫调节[18],二者升高提示活动期BD患者体内存在免疫系统功能亢进。另外,本研究结果显示,NLR、PLR与全体患者ESR、CRP、EMRAI均呈正相关,NLR、PLR水平越高,BD的疾病活动性越高。Logistic回归分析进一步证实,高NLR是BD患者疾病活动性的独立危险因素,而PLR对BD疾病活动性无明显影响。ROC曲线结果显示,NLR对BD疾病活动性具有一定的判断效能。
本研究中高活动性组WBC、NEU、PLT、NLR、PLR与低活动性组间均有差异,而Tezcan等[13]研究中BD组WBC、NEU与健康对照组间无明显差异,提示单独使用WBC、NEU、PLT评估BD疾病活动程度并不可靠。本研究中NLR、PLR与EMRAI均呈正相关,而Tezcan等[13,17]研究中PLR与BD疾病活动性评分无相关关系,分析原因可能是采用的BD活动性评分方法不同所致,提示PLR与BDCAF评分、IBDDAM评分之间缺乏相关性。在NLR判断BD疾病活动性方面,本研究与Tezcan等[13,17]研究结果相似,提示NLR是评估BD疾病活动性的潜在指标之一。
综上所述,高活动性组BD患者的NLR、PLR明显高于低活动性组,其中高NLR是BD患者疾病活动性的独立危险因素,其可能作为BD疾病活动性评估的生物学标志物。但本研究为单中心、回顾性研究,且样本量较少,观察结果具有一定的局限性,未来还需扩大样本量及进行前瞻性研究进一步验证NLR与BD患者疾病活动性的相关性。
参考文献
[1] CARUSO P,MORETTI R. Focus on neuro-Beh?et's disease:a review[J]. Neurol India,2018,66(6):1619-1628. doi:10.4103/0028-3886.246252.
[2] TONG B,LIU X,XIAO J,et al. Immunopathogenesis of Beh?et's disease[J]. Front Immunol,2019,10:665. doi:10.3389/fimmu.2019.00665.
[3] VAN DER HOUWEN T B,VAN HAGEN P M,VAN LAAR J A M. Immunopathogenesis of Beh?et's disease and treatment modalities[J]. Semin Arthritis Rheum,2022,52:151956. doi:10.1016/j.semarthrit.2022.151956.
[4] BETTIOL A,PRISCO D,EMMI G. Beh?et:the syndrome[J]. Rheumatology (Oxford),2020,59(Suppl 3):iii101-iii107. doi:10.1093/rheumatology/kez626.
[5] CHEN J J,YAO X. A contemporary review of Behcets syndrome[J]. Clin Rev Allergy Immunol,2021,61(3):363-376. doi:10.1007/s12016-021-08864-3.
[6] GRECO A,DE VIRGILIO A,RALLI M,et al. Beh?ets disease:new insights into pathophysiology,clinical features and treatment options[J]. Autoimmun Rev,2018,17(6):567-575. doi:10.1016/j.autrev.2017.12.006.
[7] KIM D Y,CHOI M J,KIM H Y,et al. Development and validation of an electronic medical record-based disease activity index for Beh?et's disease[J]. Clin Exp Rheumatol,2014,32(4 Suppl 84):S40-S44.
[8] DAVATCHI F. Beh?ets disease[J]. Int J Rheum Dis,2018,21(12):2057-2058. doi:10.1111/1756-185X.13465.
[9] GHEITA T A,SAKR B R,RABEA R E,et al. Value of hematological indices versus VEGF as biomarkers of activity in Beh?ets disease[J]. Clin Rheumatol,2019,38(8):2201-2210. doi:10.1007/s10067-019-04513-5.
[10] Criteria for Diagnosis of Beh?ets Disease. International Study Group for Beh?et's Disease[J]. Lancet,1990,335(8697):1078-1080.
[11] International Team for the Revision of the International Criteria for Beh?ets Disease (ITR-ICBD). The International Criteria for Beh?ets Disease (ICBD):a collaborative study of 27 countries on the sensitivity and specificity of the new criteria[J]. J Eur Acad Dermatol Venereol,2014,28(3):338-347. doi:10.1111/jdv.12107.
[12] LI L,YU X,LIU J,et al. Neutrophil extracellular traps promote aberrant macrophages activation in Beh?et's disease[J]. Front Immunol,2021,11:590622. doi:10.3389/fimmu.2020.590622.
[13] TEZCAN D,K?REZ M K,G?LCEMAL S,et al. Evaluation of diagnostic performance of haematological parameters in Beh?ets disease[J]. Int J Clin Pract,2021,75(10):e14638. doi:10.1111/ijcp.14638.
[14] LECCESE P,ALPSOY E. Beh?ets disease:an overview of etiopathogenesis[J]. Front Immunol,2019,10:1067. doi:10.3389/fimmu.2019.01067.
[15] LEE Y H,SONG G G. Neutrophil-to-lymphocyte ratio,mean platelet volume and platelet-to-lymphocyte ratio in Beh?ets disease and their correlation with disease activity:A meta-analysis[J]. Int J Rheum Dis,2018,21(12):2180-2187. doi:10.1111/1756-185X.13404.
[16] HAMMAD M,SHEHATA O Z,ABDEL-LATIF S M,et al. Neutrophil/lymphocyte ratio and platelet/lymphocyte ratio in Beh?ets disease:which and when to use?[J]. Clin Rheumatol,2018,37(10):2811-2817. doi:10.1007/s10067-018-4194-z.
[17] SHADMANFAR S,MASOUMI M,DAVATCHI F,et al. Correlation of clinical signs and symptoms of Beh?ets disease with platelet-to-lymphocyte ratio (PLR) and neutrophil-to-lymphocyte ratio (NLR)[J]. Immunol Res,2021,69(4):363-371. doi:10.1007/s12026-021-09194-4.
[18] DINCER D,TANACAN E,ERDOGAN F G,et al. The utility of immunoglobulin A/complement 3 and immunoglobulin G/immunoglobulin M ratios in the assessment of disease activation in patients with Beh?et disease[J]. Autoimmunity,2021,54(3):176-180. doi:10.1080/08916934.2021.1906865.
(2023-06-26收稿 2023-09-23修回)
(本文編辑 陈丽洁)
