MP妊高征监测系统联合PLGF和PI对子痫前期的预测价值
2024-04-01张丽冉赵延华
张丽冉 赵延华

摘要:目的 通過妊娠高血压综合征监测系统测定妊高征风险评级和胎盘生长因子(PLGF)水平,以及胎儿颈项透明层厚度(NT)检查时测得的子宫动脉搏动指数(PI)的联合应用,建立对子痫前期的临床预测模型。方法 选择子痫前期患者24例作为病例组,随机抽取同期有良好妊娠结局的孕妇95例作为对照组,收集2组在孕11~14周免疫荧光定量检测法测定的血清PLGF水平,子宫动脉PI,孕11~20周MP妊高征监测系统风险评级(MP风险)及其他相关数据,记录产前体质量指数(BMI)、年龄、孕次、分娩方式、新生儿出生体质量及Apgar评分。结果 单因素Logistic回归分析结果显示,BMI、年龄、PI、MP风险、PLGF是出现不良结局的影响因素。多因素回归分析结果显示高PI、MP中高风险和PLGF<12是影响出现不良结局的独立危险因素,建立的PE预测模型为logit(P)=-15.767+0.020×PI+0.072×MP风险+0.181×PLGF,ROC曲线下面积(AUC)为0.883,特异度为0.816,敏感度为0.846。结论 联合PI、MP风险、PLGF建立子痫前期临床预测模型具有一定的价值,且其联合预测价值高于单独应用。
关键词:先兆子痫;模型,统计学;高血压,妊娠性;胎盘生长因子;MP妊高征监测系统;搏动指数
中图分类号:R714.252文献标志码:ADOI:10.11958/20231021
The predictive value of MP hypertension monitoring system combined with
PLGF and PI for preeclampsia
ZHANG Liran, ZHAO Yanhua△
Department of Gynaecology and Obstetrics, Xiangya Hospital of Central South University, Changsha 410005, China
△Corresponding Author E-mail: tz7471@163.com
Abstract: Objective To establish a clinical prediction model for preeclampsia by monitoring risk rating of MP gestation and levels of placental growth factor (PLGF) combined with uterine artery pulsatility index (PI) measured during examination of fetal nuchal translucency (NT). Methods Twenty-four patients with preeclampsia who met the inclusion criteria were selected as the case group, and 95 healthy pregnant women during the same period were randomly selected as the control group. Serum concentrations of PLGF, uterine artery PI values measured by quantitative immunofluorescence assay at 11-14 weeks of gestation, risk ratings for MP hypertension monitoring at 11-20 weeks of gestation, and other relevant data, BMI, age, gestation, mode of delivery, neonatal birth weight and Apgar score were collected in the two groups. Results Results of univariate regression analysis showed that BMI, age, high risk of PI, MP and PLGF<12 were influencing factors for adverse outcomes. Results of multivariate regression analysis showed that high PI, medium high risk in MP and PLGF<12 were independent risk factors for adverse outcomes. The prediction model of PE established was logit (P) = -15.767 + 0.020 × PI + 0.072 × MP risk (medium-high risk = 1, low risk = 0) + 0.181 × PLGF classification (<12 = 1, ≥12 = 0), with an AUC area of 0.883, specificity of 0.816 and sensitivity of 0.846. Conclusion The combination of PI, MP risk and PLGF to establish a clinical predictive model for preeclampsia has certain value, and its combined predictive value is higher than that of single application.
Key words: pre-eclampsia; models, statistical; hypertension, pregnancy-induced; placenta growth factor; MP hypertension monitoring system; pulsatility index
子痫前期(preeclampsia,PE)是一种妊娠特异性并发症,主要表现为妊娠20周后出现的高血压,是导致孕产妇、新生儿死亡的主要原因之一[1]。目前PE病因及发病机制尚未阐明,研究普遍认为PE与母胎免疫平衡失调、胎盘功能异常等相关[2-4]。治疗措施除了对症处理外,还有终止妊娠[5]。PE病情进展不可逆,因此早期识别PE尤为重要。多指标联合预测在一定程度上提升了PE早期诊断率,但相关指标及预测效能各有不同[6-7]。胎盘生长因子(placental growth factor,PLGF)作为胎盘功能的敏感指标,孕早中期水平降低,可能提示胎盘内血管生成障碍和滋养细胞生成分化障碍[8-10],孕早期PLGF降低可用于预警PE[11-12]。正常妊娠状态下,孕5~7周滋养层细胞开始侵袭形成子宫螺旋动脉,子宫动脉转变成高排低阻状态,若子宫动脉搏动指数(pulsation index,PI)升高,可能提示妊高征和胎儿生长受限[13],因此PI可作为PE的预测指标[14-16]。MP妊高征预测系统通过测定桡动脉脉搏波,经过计算机分析得出罹患妊高征的风险(MP风险)。研究表明,MP妊高征预测系统提高了妊高征的阳性检出率,且孕周越大,预测符合率越高[17]。本研究拟探讨MP风险、PLGF和PI单独及联合对PE的预测价值。
1 对象与方法
1.1 研究对象 选取2020年5月—2022年4月在中南大学湘雅医院产科产检并分娩的PE孕妇24例作为病例组,诊断依据《2020年妊娠期高血压疾病诊治指南》。随机抽取同期在本院规律产检,有良好妊娠结局的孕妇95例作为对照组。本研究经中南大学湘雅医院医学伦理委员会审批(批号:202209201),受试者均知情同意。
1.2 研究方法 从电子病历系统中收集并记录患者的一般资料,包括产前身体质量指数(BMI)、年龄、孕次。孕11~14周行胎儿颈项透明层(nuchal translucency,NT)检查时彩色多普勒超声测定的双侧子宫动脉的PI、阻力指数(RI)、收縮期与舒张期最大血流速度比值(S/D)。采集晨起空腹静脉血,免疫荧光定量检测PLGF。孕11~20周经过MP妊高征监测系统(北京易思医疗器械有限责任公司)测定桡动脉搏动最强处,记录血液黏度、外周阻力及MP风险等级[预测患妊高征风险<40%的为低风险(绿色),患病风险≥40%且≤70%为中风险(黄色),>70%为高风险(红色)],将发生子痫前期定义为不良结局。记录2组分娩方式、新生儿出生体质量及Apgar评分(多胎按平均值录入)。
1.3 统计学方法 采用SPSS 26.0软件进行数据分析。符合正态分布的计量资料用[x] ±s表示,方差齐的样本用独立样本t检验,方差不齐的样本采用t'检验,不符合正态分布的计量资料用M(P25,P75)表示,采用Mann-Whitney U检验,计数资料用例(%)表示,采用χ2检验。采用Logistic回归分析孕妇患PE的独立危险因素,并通过受试者工作特征(ROC)曲线进行预测效能分析。以P<0.05为差异有统计学意义。
2 结果
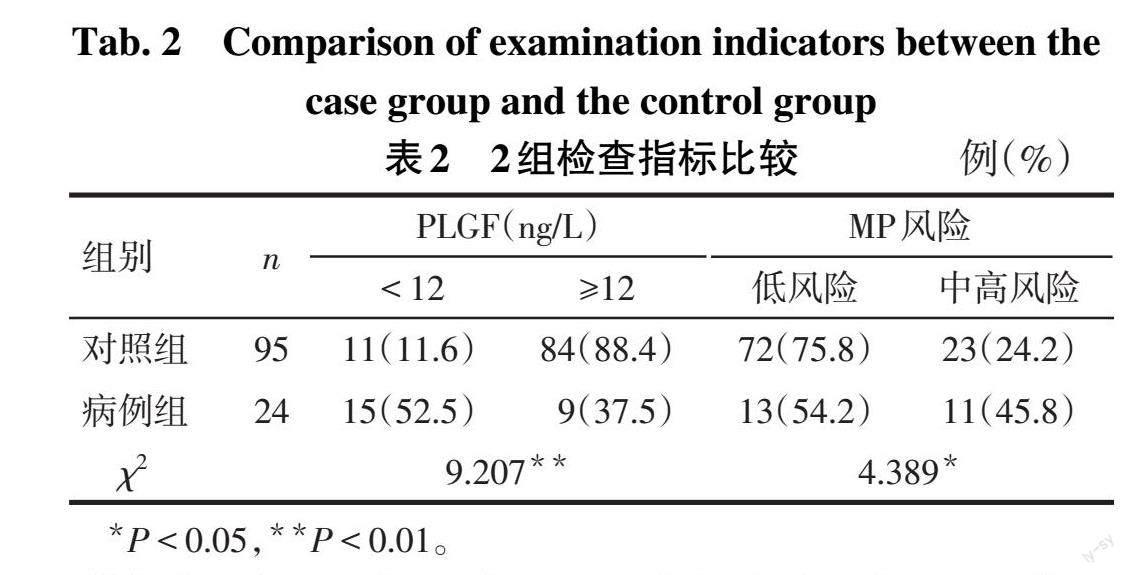
2.1 2组检查指标比较 与对照组相比,病例组BMI、年龄、PI升高(P<0.05)。而孕次、外周阻力、血液黏度、子宫动脉RI、S/D差异无统计学意义(P>0.05),见表1。病例组的PLGF值<12的比例明显高于对照组,MP中高风险者比例高于对照组(P<0.05),见表2。
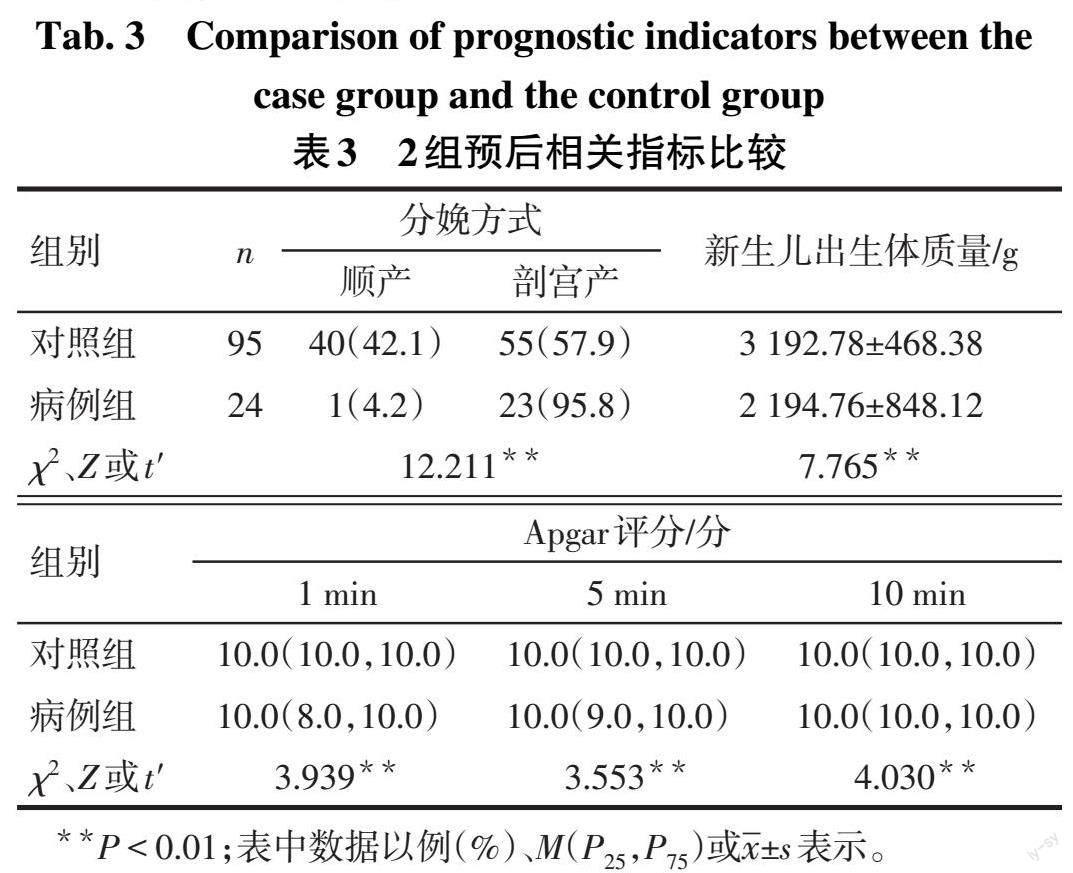
2.2 2组妊娠结局比较 病例组新生儿出生体质量、Apgar评分明显低于对照组,剖宫产率高于对照组(P<0.01),见表3。
2.3 发生PE的危险因素分析 以妊娠结局为因变量(不良=1,良好=0),纳入BMI、年龄、血液黏度、外周阻力、左RI、左SD、右RI、右SD、PI、MP风险(中高风险=1,低风险=0)、PLGF(<12=1,≥12=0)为自变量进行单因素Logistic回归分析,结果显示,BMI、年龄、PI、MP风险、PLGF是出现不良结局的影响因素,见表4。以单因素分析有意义的结果为自变量进行多因素Logistic回归分析发现,高PI、MP中高风险和PLGF<12是出现不良结局的独立危险因素,见表5。根据多因素Logistic回归分析结果,得出模型的回归方程为logit(P)=-15.767+0.020×PI+0.072×MP风险+0.181×PLGF。
2.4 孕妇并发PE结局影响因素的联合预测模型 以结局是否良好为状态变量(良好=0,不良=1),Logistic回归模型、MP风险、PLGF、PI为检验变量进行ROC分析。结果发现,单个变量及两两组合变量得到的曲线下面积(AUC)均低于三者联合预测值。PI对预测发生PE风险的AUC面积为0.693,最佳截断值为2.47。建立的Logistic回归模型对预测发生PE风险的AUC为0.883,特异度为0.816,敏感度为0.846。见表6、图1。
3 讨论
目前一些研究表明,PE的关键致病因素是子宫滋养细胞浸润不足,导致子宫螺旋动脉重铸不良,胎盘缺血缺氧,进而引发损伤因子进入母体血液循环,造成孕产妇多器官功能异常及全身血管反应[1,18]。又因PE病情不可逆转,持续进展易造成胎盘早剥、产后出血、胎儿生长受限、肝肾功能障碍等不良结局,正如本研究结果显示,病例组剖宫产率、新生儿出生体质量及Apgar评分与对照组有明显差异。且相较于对照组孕妇大多因足月而终止妊娠,PE患者往往因高血压无法控制、胎儿慢性宫内窘迫、胎盘早剥等原因终止妊娠,甚至引产无生机儿[19-20]。因此寻找早期检查及血清学的敏感指标来预测PE发生并及时干预病情进展尤为重要。
任玉洁[21]研究显示PLGF预测PE的敏感度为78.75%,特异度为76.25%。孙文静等[22]研究显示PLGF预测PE的敏感度为76.2%,特异度为86%。与其相比,本研究得到的敏感度较低,可能与本研究病例组样本例数少有关。PLGF作为促进胎盘生长的血管内皮因子,在妊娠早期和胚胎着床过程中,促进绒毛外滋养层细胞侵入底蜕膜,甚至参与炎症反应、免疫耐受等过程。若孕早期PLGF表达量降低,影响绒毛血管形成和侵袭能力,PE发生概率增加[23]。刘景雁等[24]以PI取2.8时预测早发型PE的敏感度为32%,特异度为97%,与本研究结果接近。Velauthar等[25]通过孕早期PI值预测妊娠不良结局显示,预测早发型PE的敏感度为47.8%,特异度为92.1%,与本研究结果相似。由于滋养细胞侵袭能力下降,子宫-胎盘血液循环处于低排高阻状态,胎盘缺血缺氧加剧,引发PE。MP妊高征监测系统是通过测定孕妇桡动脉的外周阻力、血液黏度、血管顺应性等指标来判断小血管痉挛引起的血流动力学变化,从而预测妊娠高血压疾病的发生概率[26-27]。宋岚等[26]指出MP监测系统可以明显提高妊娠高血压疾病的检出率,且准确率随孕周增大而增加。该监测系统在筛选并发PE中高风险患者方面提供了更简单、无创的预测方法。
综上所述,子宫动脉PI、PLGF、MP风险等级单独预测PE发病风险价值并不高,三者联合预测的效能比单独预测和三指标两两联合预测更高,子宫动脉PI、PLGF、MP风险等级是预测PE的重要变量,尤其是MP风险等级,为未来筛查及预防PE发生提供了一定方向。但本研究纳入样本例数少,观察指标数量少,存在一定的统计学偏倚,未来需要更多的临床研究支持。
参考文献
[1] POON L C,SHENNAN A,HYETT J A,et al. The International Federation of Gynecology and Obstetrics (FIGO) initiative on pre-eclampsia:A pragmatic guide for first-trimester screening and prevention[J]. Int J Gynaecol Obstet,2019,145(Suppl 1):1-33. doi:10.1002/ijgo.12802.
[2] KASSAN M, WECKER A,KADOWITZ P,et al. CD4+CD25+Foxp3 regulatory T cells and vascular dysfunction in hypertension[J]. J Hypertens,2013,31(10):1939-1943. doi:10.1097/HJH.0b013e328362feb7.
[3] NEVERS T,KALKUNTE S,SHARMA S. Uterine regulatory T cells,IL-10 and hypertension [J]. Am J Reprod Immunol,2011,66(Suppl 1):88-92. doi:10.1111/j.1600-0897.2011.01040.x.
[4] Matsubara K,Matsubara Y,Uchikura Y,et a1. HMGAl is a potential driver of preeclampsia pathogenesis by interference with extravillous trophoblasts invasion[J]. Biomolecules,2021,11(6):822. doi:10.3390/biom11060822.
[5] 岳巾晶,曾莹,郭晓珮,等. miR-155通过调控PKG1影响滋养细胞生物学功能并参与子痫前期的机制探讨[J]. 天津医药,2023,51(9):928-934. YUE J J,ZENG Y,GUO X P,et al. MiR-155 affects the biological functions of trophoblastic cells through regulating cGMP-dependent kinase 1 and is involved in the mechanism of preeclampsia[J]. Tianjin Med J,2023,51(9):928-934. doi:10.11958/20221869.
[6] 韩贞艳,關红琼. 子痫前期患者的胎盘环状RNA表达谱及与病情的相关性[J]. 天津医药,2023,51(5):513-517. HAN Z Y,GUAN H Q. The expression profile of circular RNA in placenta of patients with preeclampsia and its correlation with the patients condition[J]. Tianjin Med J,2023,51(5):513-517. doi:10.11958/20221313.
[7] 鲁超,汪俊丽. 血清白蛋白、前白蛋白、血红蛋白及尿液β2-微球蛋白对不同类型子痫前期的预测价值[J]. 临床与病理杂志,2022,42(6):1355-1362. LU C,WANG J L. Predictive value of serum albumin,prealbumin,hemoglobin and urine β2-microglobulin in different types of preeclampsia[J]. International Journal of Pathology and Clinical Medicine,2022,42(6):1355-1362. doi:10.3978/j.issn.2095-6959.2022.06.014.
[8] 鲍瀛,张凤美,张蝶. 胎盘生长因子在临床疾病诊断中的研究进展[J]. 吉林医学,2022,43(4):1087-1089. BAO Y,ZHANG F M,ZHANG D. Research progress of placental growth factor in clinical[J]. Jilin Medical Journal,2022,43(4):1087-1089. doi:10.3969/j.issn.1004-0412.2022.04.089.
[9] 陈佳,郭静,韩悦,等. 联合检测妊娠早中期孕妇血清PAPP-A、PLGF及子宫动脉血流参数预测子痫前期的临床意义[J]. 解放军医药杂志,2021,33(2):60-64. CHEN J,GUO J,HAN Y,et al. Clinical significance of combined detection of serum PAPP-A,PLGF and uterine artery blood flow parame-ters in pregnant women in early and mid-pregnancy in prediction of preeclampsia[J]. Medical & Pharmaceutical Journal of Chinese People's Liberation Army,2021,33(2):60-64. doi:10.3969/j.issn.2095-140X.2021.02.014.
[10] MACDOMNALD T M,WALKER S P,HANNAN N J,et al. Clinical tools and biomarkers to predict preeclampsia[J]. EBio Medicine,2022,75:103780. doi:10.1016/j.ebiom.2021.103780.
[11] 沈新丽. 联合检测妊娠早中期孕妇血清β-hCG、PAPP-A、sFlt-1及PLGF对预测子痫前期的意义[J]. 中国妇幼保健,2018,33(15):3412-3415. SHEN X L. Joint detection of serum from pregnant women in the early and middle stages of pregnancy β- The significance of hCG,PAPP-A,sFlt-1,and PLGF in predicting preeclampsia[J]. Maternal & Child Health Care of China,2018,33(15):3412-3415. doi:10.7620/zgfybj.j.issn.1001-4411.2018.15.16.
[12] CHAEMSAITHONG P,SAHOTA D S,POON L C. First trimester preeclampsia screening and prediction[J]. Am J Obstet Gynecol,2022,226(2S):S1071-S1097.e2. doi:10.1016/j.ajog.2020.07.020.
[13] 褚翠雯,陈爱萍,李坤. 超声子宫动脉血流指标评估子痫前期孕妇母胎循环及与妊娠结局的相关性[J]. 中国计划生育学杂志,2022,30(7):1569-1573. CHU C W,CHEN A P,LI K. Maternal and fetal circulation situation evaluated by the uterine artery blood flow indexes of ultrasonography and their cor-relation with the pregnancy outcomes[J]. Chinese Journal of Family Planning,2022,30(7):1569-1573. doi:10.3969/j.issn.1004-8189.2022.07.023.
[14] 蔡莉娜,劉剑波,吴树彪,等. 可溶性血管内皮生长因子受体-1/胎盘生长因子与子宫动脉搏动指数联合预测子痫前期的临床价值研究[J]. 中国全科医学,2018,21(7):827-830. CAI L N,LIU J B,WU S B,et al. Predicative value of sFlt-1/PLGF ratio and uterine artery pi for preeclampsia[J]. Chinese General Practice,2018,21(7):827-830. doi:10.3969/j.issn.1007-9572.2018.07.015.
[15] PEDROSO M A,PALMER K R,HODGES R J,et al. Uterine artery doppler in screening for preeclampsia and fetal growth restriction[J]. Rev Bras Ginecol Obstet,2018,40(5):287-293. doi:10.1055/s-0038-1660777.
[16] 王勇,李传刚. 微小RNA-18a联合子宫动脉血流参数对早发型子痫前期的预测价值[J]. 天津医药,2021,49(12):1311-1315. WANG Y,LI C G. The predictive value of microRNA-18a combined with uterine artery blood flow parameters for early-onset preeclampsia[J]. Tianjin Med J,2021,49(12):1311-1315.
[17] 张秀丽,何宏舸,王伟伟,等. MP妊高征监测系统在妊娠期高血压疾病预测及预防中的应用价值[J]. 临床医学,2022,42(4):15-17. ZHANG X L,HE H G,WANG W W,et al. Clinical application of MP pregnancy induced hypertension monitoring system in prediction and prevention of pregnancy induced hypertension[J]. Clinical Medicine,2022,42(4):15-17. doi:10.19528/j.issn.1003-3548.2022.04.005.
[18] REDMAN C W G. The six stages of pre-eclampsia[J]. Pregnancy Hypertens,2014,4:246. doi:10.1016/j.preghy.2014.04.020.
[19] AVORGBEDOR F,SILVA S,MCCOY T P,et al. Hypertension and infant outcomes: North Carolina pregnancy risks assessment monitoring system data[J]. Pregnancy Hypertens,2022,28:189-193. doi:10.1016/j.preghy.2022.05.004.
[20] 李晶,范卓然,张俊农,等. 早产型子痫前期及慢性高血压并发子痫前期患者的临床特征及TyG指数对比研究[J]. 天津医药,2023,51(2):190-193. LI J,FAN Z R,ZHANG J N,et al. Comparative study on clinical characteristics and TyG index in patients with premature preeclampsia and chronic hypertension complicated with preeclampsia[J]. Tianjin Med J,2023,51(2):190-193. doi:10.11958/20220717.
[21] 任玉洁. 血清PLGF、SFLT-1、MAP及UAPI对预测子痫前期的临床应用价值[J]. 现代诊断与治疗,2022,33(3):320-323. REN Y J. Clinical Application value of serum PLGF,SFLT-1,MAP and UAPI in predicting preeclampsia[J]. Modern Diagnosis & Treatment,2022,33(3):320-323.
[22] 孙文静,胡孟彩,崔世红,等. 妊娠相关血浆蛋白A、胎盘生长因子联合胆红素对子痫前期的预测价值[J]. 中外医学研究,2021,19(4):74-77. SUN W J,HU M C,CUI S H,et al. Predictive value of PAPP-A,PLGF and bilirubin in preeclampsia[J]. Chinese and Foreign Medical Research,2021,19(4):74-77. doi:10.14033/j.cnki.cfmr.2021.04.025.
[23] 杨冬梅. 胎盘生长因子在早期妊娠中的研究进展[J]. 天津医科大学学报,2022,28(3):339-342. YANG D M. Research progress on placental growth factor in early pregnancy[J]. Journal of Tianjin Medical University,2022,28(3):339-342.
[24] 刘景雁,郭永华,肖保军,等. 孕早期子宫动脉测量预测孕中晚期妊娠期高血压价值[J]. 中国计划生育学杂志,2022,30(6):1357-1359,1364. LIU J Y,GUO Y H,XIAO B J,et al. Value of uterine artery measurement of pregnant women during the first trimester of pregnancy for predicting their gesta-tional hypertension occurrence during the second and third trimester of pregnancy[J]. Chinese Journal of Family Planning,2022,30(6):1357-1359,1364. doi:10.3969/j.issn.1004-8189.2022.06.031.
[25] VELAUTHAR L,PLANA M N,KALIDINDI M,et al. First trimester uterine artery Doppler and adverse pregnancy outcome:a meta-analysis involving 55,974 women[J]. Ultrasound Obstet Gynecol,2014,43(5):500-507. doi:10.1002/uog.13275.
[26] 宋嵐,尤佳. 动态血压监测联合妊高征预测系统在妊娠期高血压疾病管理中的应用效果[J]. 临床医学研究与实践,2019,4(7):123-124. SONG L,YOU J. Application effect of ambulatory blood pressure monitoring combined with pregnancy induced hypertension prediction system in the management of pregnancy induced hypertension[J]. Clinical Research and Practice,2019,4(7):123-124. doi:10.19347/j.cnki.2096-1413.201907051.
[27] 朱爱玲,张东红,王俊霞. MP妊娠高血压综合征监测系统13200例临床观察[J]. 实用医学杂志,2013,29(20):3358-3360. ZHU A L,ZHANG D H,WANG J X. Clinical observation on 13200 cases of MP pregnancy induced hypertension syndrome monitoring system[J]. The Journal of Practical Medicine,2013,29(20):3358-3360. doi:10.3969/j.issn.1006-5725.2013.20.035.
(2023-07-09收稿 2023-10-10修回)
(本文编辑 魏杰)
