象限法评估椎体成形术后骨水泥分布类型与骨质疏松性椎体新发骨折的关系
2024-03-14陈礼李雪光张栋曹传军
陈礼 李雪光 张栋 曹传军
当前,人口老龄化呈上升趋势,骨质疏松性胸腰椎压缩性骨折,严重影响老人的健康[1]。相较于传统的保守治疗,椎体成形术(PVP)创伤小、恢复快、疗效确切[2],已成为骨质疏松性椎体压缩骨折(OVCFs)的常规治疗方法[3],但其存在术后新发椎体再骨折的风险,影响生活质量,增加其经济负担。骨水泥在伤椎的弥散分布与术椎再骨折塌陷和邻椎骨折密切相关[4-5]。伤椎内骨水泥“形态”及“范围”与新发椎体骨折(包括邻近椎体和术椎)是否存相关,目前存在争议[6-9]。本研通过象限法评估骨水泥在椎体内的弥散分布情况,分析骨水泥弥散分布类型与椎体强化术后新发椎体骨折的相关性。
对象与方法
一、对象
2020年1月~2021年12月收治的OVCFs病人170例,根据PVP术后骨水泥弥散类型分为弥散均匀组(90例)和弥散不均组(80例)。两组病人一般资料见表1。根据脊柱正侧位片将伤椎进行分区,伤椎正位像:过椎体棘突中心作一垂线、过椎体上下终板中心作一水平线,以上下终板及椎体左右外缘为边界将伤椎分成四个象限;伤椎侧位像:过椎体中心分别平行上下终板和前后缘作水平线和垂线,以上下终板和椎体前后缘为界限将伤椎分成四个象限。根据PVP术后骨水泥在伤椎内弥散分布,采用cad软件测算每个象限内骨水泥占比,依据脊柱正侧位片划分为:弥散均匀型:脊柱正侧位片上任一象限内骨水泥弥散范围占比均大于等于75%,且未出现任何形式的渗漏;弥散不均型:脊柱正侧位片上至少一个象限内骨水泥弥散范围占比小于75%,或出现椎间隙渗漏、前缘渗漏、左右缘渗漏等任一形式的渗漏。见图1,图2。

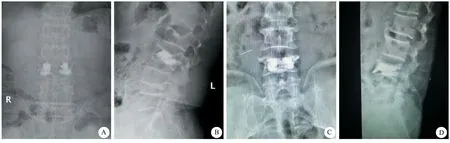
A.正常椎体正位像象限分布;B.正常椎体侧位像象限分布;C.PVP术后椎体正位像象限分布与骨水泥弥散情况;D.PVP术后椎体侧位像象限分布与骨水泥弥散情况
A..L3椎体压缩性骨折PVP术后椎体正位像各象限骨水泥弥散分布不均表现;B.L3椎体压缩性骨折PVP术后椎体侧位像各象限骨水泥弥散分布不均表现;C.L4椎体压缩性骨折PVP术后椎体正位像各象限骨水泥弥散分布均匀表现;D.L4椎体压缩性骨折PVP术后椎体侧位像各象限骨水泥弥散分布均匀表现
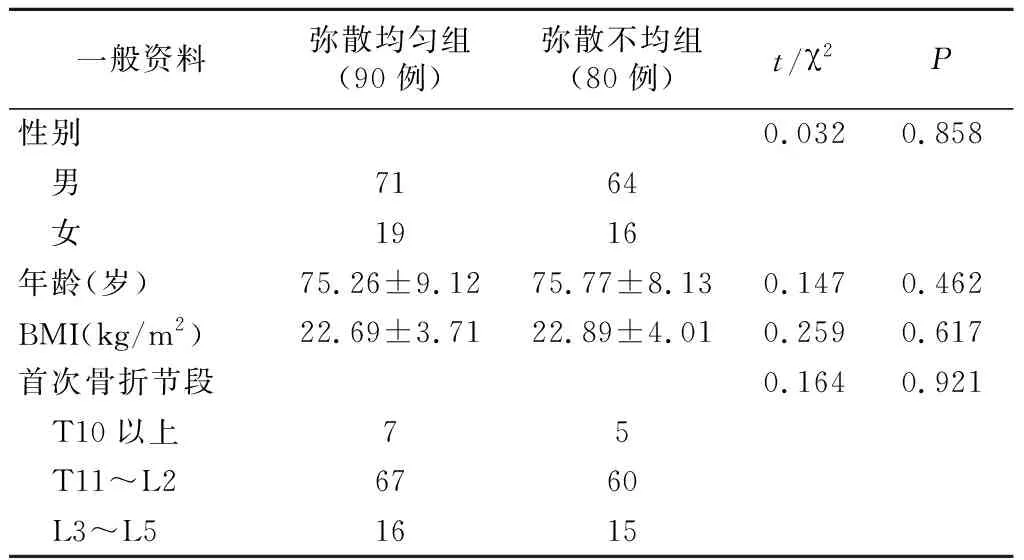
表1 两组病人一般资料比较
纳入标准:(1)符合OVCFs 的诊断标准;(2)年龄≥60岁;(3)行PVP治疗;(4)病人及家属知情同意;(5)住院及随访期间影像学资料完整。排除标准:术后随访期内因肿瘤等其他病理原因引发的再骨折;随访期间自愿退出本研究或拒绝提供随访相关信息。
二、方法
1.PVP手术:手术由同一组医师完成,局部浸润麻醉,均行经皮双边穿刺椎体成形术。病人取俯卧位,C臂机定位后用1%利多卡因局部浸润直至椎弓根进针点周围骨膜,切开约0.4 cm的切口,将穿刺针经椎弓根穿入椎体内,针尖达椎体后1/3处,拔出针芯,经套管用3 mm钻头钻至椎体的前1/3处,将处于“拉丝期”骨水泥以低压经工作通道注入椎体内,C臂机监视骨水泥在椎体内弥散分布情况。当发现骨水泥向椎体外渗漏时停止注射,待骨水泥硬化后结束手术。
2.术后处理:鼓励病人术后平卧。术后第1天可在腰部支具保护下床边行走,复查脊柱正侧位X线片,观察伤椎内骨水泥的填充情况。术后均长期规律服用抗骨质疏松药物,术后随访12个月,每月进行电话随访,并嘱病人每3个月来我院复查骨密度及脊柱正侧位X线片。如果出现局部疼痛,随时复查,若MRI检查提示局部骨组织出现水肿等信号改变,则立即入院手术治疗。
3.观察指标:统计PVP术后新发椎体骨折时骨水泥弥散分布类型,明确再次骨折节段后定义为邻椎骨折组与非邻椎骨折组,将非骨折组定义为对照组,记录术前、术后1天及末次随访时VAS评分及Cobb角。
三、统计学方法
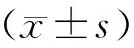
结果
1.两组病人术后再骨折情况比较:随访至术后12个月,其中发生再骨折33例,再骨折发生率为19.41%。弥散均匀组发生再骨折12例,再骨折发生率为13.33%;弥散不均组发生再骨折21例,再骨折发生率为26.25%。两组比较,差异有统计学意义(P<0.05)。两组再骨折节段构成比比较,差异无统计学意义(P>0.05),弥散均匀组再骨折类型以邻椎骨折为主,弥散不均组再骨折邻椎骨折与术椎再骨折发生率相近。两组再骨折情况比较,见表2。

表2 两组再骨折发生情况比较(例,%)
2.两组病人术后骨水泥泄漏发生情况比较:弥散均匀组术后骨水泥泄漏10例(11.11%),弥散不均组术后骨水泥泄漏18例(22.50%),两组比较差异有统计学意义(P<0.05)。
3.两组术前、术后及末次随访时VAS评分及Cobb角比较见表3。两组病人术前VAS评分及Cobb角比较,差异无统计学意义(P>0.05),术后VAS评分及Cobb角较术前均显著改善,末次随访VAS评分及Cobb角较术前均降低,差异有统计学意义(P<0.05)。两组术后及末次随访VAS评分及Cobb角比较,差异无统计学意义(P>0.05)。两组术前、术后及末次随访时VAS评分及Cobb角比较,见表3。
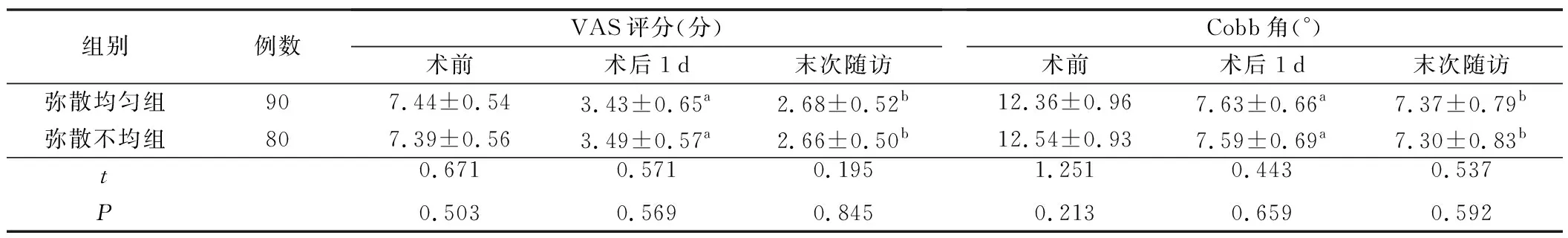
表3 术前、术后及末次随访时VAS评分与Cobb角变化
讨论
对椎体强化术的评价不再局限于疼痛与椎体后凸畸形的改善,还应包括骨水泥的弥散分布,骨水泥的弥散分布类型与OVCFs术后新发椎体骨折密切相关[10]。既往研究对骨水泥形态的分类有多种分类法,如陈燕等[11提出的“团块型和海绵型”形态分类法,研究发现团块致密型的新发椎体骨折发生率,特别是邻椎骨折的发生率明显高于海绵弥散型,但该分类方法并未对椎体内骨水泥弥散范围作进一步表述。骨水泥弥散范围,其主要取决于注射方式、注射压力以及病人的骨骼结构[12],其中不同的骨水泥弥散范围对于PVP术后病人的再骨折有一定的影响[13]。也有学者提出根据术后侧位X线片分为骨水泥-终板未接触型和骨水泥-终板型接触型或骨水泥-终板型未接触型、骨水泥-终板接触型、骨水泥椎间盘内型[14-15]。但无论是“左右分类”还是“上下分类”,既往研究结果对以上分类对PVP术后再骨折的影响结果差异较大,均尚未得到广泛应用[16]。
由于椎体成形术中骨水泥的推注具有不规则性,其受推注时间、骨水泥性状和推注力度等因素的影响,且骨水泥的弥散形态以及在椎体内的空间分布,影响椎体成形术的疗效[17]。有研究显示,椎体内部存在区域性骨密度差异,采用象限法将椎体分成四部分,可清晰反映椎体各个部分的骨密度差异以及骨水泥在椎体内的弥散情况[18]。
本研究结果表明,PVP术后弥散均匀型发生再骨折发生率低于弥散不均型再骨折发生率。弥散均匀型再骨折发生部位主要出现在邻椎骨折,术椎再骨折发生概率相对较低,而弥散不均型发生再骨折发生在邻椎及术椎的概率相近,造成这一现象与术椎内骨水泥弥散形态和应力分布有关。椎体注入的骨水泥若弥散均匀,则骨水泥在椎体内形成类似旋转中心,可促使邻椎终板强度减弱,并限制脊柱小关节活动能力,从而增加邻近椎体骨折的风险;若弥散不均匀,则注入的骨水泥会增加邻近椎体和术椎终板的压力,导致脊柱运动时的应力分布异常,最终导致邻椎及术椎再骨折。
本研究发现,弥散均匀组病人术后骨水泥泄漏发生率低于弥散不均组,这可能是由于骨水泥均匀的分布在病变椎骨的骨小梁结构中,分担了骨小梁的压力并增强了骨小梁的稳定性,故其发生泄露的概率下降[19]。弥散不均匀者其椎体的刚度和硬度增加不明显,术后发生骨水泥渗漏的危险性增加,使得术后相邻椎体再发骨折的风险明显增高。
本研究结果表明,两组疼痛缓解及椎体形态修复比较无差异,提示椎体内骨水泥弥散形态并不影响PVP术后疗效。
综上,PVP术后新发椎体骨折的发生率与骨水泥弥散类型密切相关,通过象限法定义为骨水泥弥散不均型再骨折风险较高,对临床预后的判断及预防性护理具有临床参考价值。
